加味苓桂術甘湯聯合二甲雙胍治療2 型糖尿病伴肥胖患者的療效研究
陳揚祺 黃堃 周榕梅
(福建省福州市馬尾區馬尾鎮衛生院 福州 350015)
隨著人們飲食、生活習慣不斷發生變化,再加上外部環境的改變,我國慢性病發生率不斷升高。糖尿病是全球較為常見的一種慢性病,該病不能治愈,患者需要終身用藥控制血糖,從而有效延緩疾病進展,減少并發癥的發生[1]。臨床中,糖尿病主要是以2 型糖尿病為主。肥胖與糖尿病之間存在極大的聯系,2型糖尿病患者大部分都伴有肥胖癥狀,臨床能否采用合理方案控制血糖,直接關系到患者預后。臨床主要選擇二甲雙胍或磺脲類藥物進行治療,但對于2型糖尿病伴肥胖患者來說,長期使用西藥會導致耐藥性,不僅會導致不良反應明顯增加,而且血糖控制效果也會降低[2]。針對上述問題,臨床開始嘗試從中醫角度開展研究,希望通過中醫方案解決西藥耐藥性問題,同時避免治療過程中發生嚴重不良反應[3]。本研究探討加味苓桂術甘湯聯合二甲雙胍治療2 型糖尿病伴肥胖的效果。現報道如下:
1 資料與方法
1.1 一般資料 選取醫院門診2022 年1~10 月收治的2 型糖尿病伴肥胖患者46 例作為研究對象。納入標準:滿足2 型糖尿病診斷標準,體質量高于正常范圍20%以上;對本研究內容知情,自愿參與并簽署知情同意書;能夠配合本研究。排除標準:參與研究前2 周內服用過與本研究有關的藥物者;合并腦、心、腎等臟器嚴重疾病者;存在精神障礙、交流溝通障礙者;治療依從性不佳者。采用隨機分組法將患者分為兩組,每組23 例。對照組男17 例,女6 例;年齡54~73 歲,平均(64.32±8.15)歲;病程2~11 年,平均(5.28±3.15)年。觀察組男16 例,女7 例;年齡53~74 歲,平均(64.55±8.18)歲;病程3~11 年,平均(5.37±3.13)年。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 治療方法 兩組根據患者實際情況,給予針對性健康教育、生活起居指導,包括飲食指導、規律起居、適量運動等。告知患者用藥的方法、劑量,用藥可能存在的不適癥狀、不良反應。耐心、細致解答患者提出的問題。在此基礎上,應當反復強調患者需要嚴格遵醫囑用藥,即便血糖控制平穩的情況下,患者也不能隨意更改劑量或者自行停藥。患者每日攝入糖的占比為總熱量的50%~60%,蛋白質占比為20%左右,脂肪占比為30%左右。指導患者使用《食品交換表》的具體方法,讓患者根據自身飲食習慣對食物進行合理的計算,以此來調整具體的飲食。每日三餐后進行20~30 min 的散步,同時可以參與一些自己喜歡的運動,如慢跑、自行車、跳舞、游泳、太極等,運動應當以不疲勞為最佳狀態。對照組單用二甲雙胍(國藥準字H32020210)治療,每次0.5 g,每日3 次。觀察組在對照組基礎上輔以加味苓桂術甘湯治療。方劑組成:茯苓20 g、桂枝12 g、白術10 g、葛根15 g、枳殼12 g、陳皮6 g、薏苡仁30 g、澤瀉10 g、佩蘭10 g、法半夏9 g、竹茹10 g、五爪龍30 g、炙甘草6 g。水煎服,每日1 劑,分早晚進服,每次250 ml。兩組均治療4 周。
1.3 觀察指標 對比兩組治療后空腹血糖(FPG)、餐后2 h 血糖(2 h PG)、糖化血紅蛋白(HbA1c)水平,臨床療效、不良反應發生情況。臨床療效判斷標準根據文獻[4]擬定:顯效,血糖相較于治療前降低,幅度高于75%;有效,血糖相較于治療前明顯降低,幅度50%~75%;無效,相較于治療前血糖降低幅度未達到50%。
1.4 統計學方法 采用SPSS22.0 軟件處理數據。計量資料用()表示,采用t檢驗;計數資料用%表示,采用χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組血糖指標對比 觀察組治療后血糖指標FPG、2 h PG、HbA1c 水平低于對照組(P<0.05)。見表1。
表1 兩組血糖指標對比()
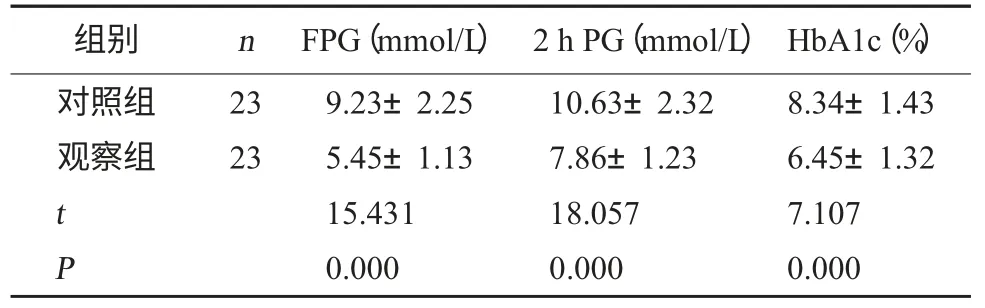
表1 兩組血糖指標對比()
組別n FPG(mmol/L) 2 h PG(mmol/L) HbA1c(%)對照組觀察組23 23 t P 9.23±2.25 5.45±1.13 15.431 0.000 10.63±2.32 7.86±1.23 18.057 0.000 8.34±1.43 6.45±1.32 7.107 0.000
2.2 兩組臨床療效對比 觀察組治療總有效率明顯高于對照組(P<0.05)。見表2。
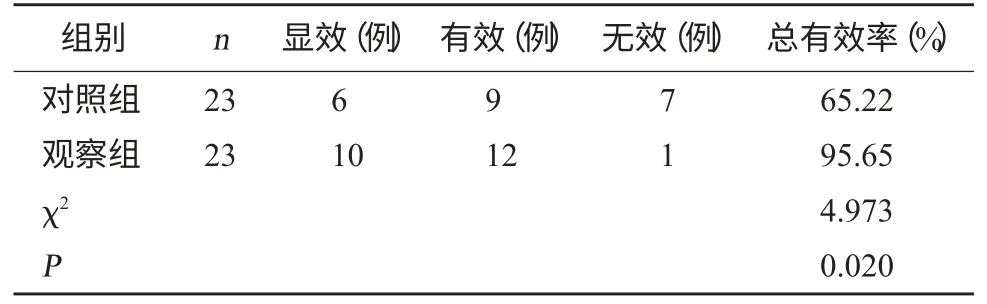
表2 兩組臨床療效對比
2.3 兩組不良反應發生情況對比 兩組不良反應發生率比較,無顯著性差異(P>0.05)。見表3。

表3 兩組不良反應發生情況對比
3 討論
根據近年來世界范圍內流行病學資料可知,2型糖尿病患者發病率較高,而大部分2 型糖尿病患者都往往合并不同程度代謝綜合征,包括腹型肥胖、高脂血癥、高血壓等。而從這些代謝綜合征的發病機制來看,均能夠歸結到胰島素抵抗,即胰島素抵抗屬于上述疾病的共同危險誘因。2 型糖尿病的發生,主要是因為多種因素所導致的胰島素作用缺陷或者分泌缺陷。因為胰島素抵抗,使得2 型糖尿病患者出現脂質代謝紊亂,發生甘油三酯(TG)、低密度脂蛋白等明顯升高[5~6]。脂質是針對人體信號通路進行調節的主要因子,大部分生化反應當中均能夠看到脂質的參與,而脂質代謝紊亂的發生則會進一步加劇胰島素抵抗,這就導致糖脂代謝紊亂呈現為互相影響、互相依存的狀態[7~8]。根據最新的學術研究可知,胰島素抵抗極有可能與患者自身慢性持續性炎癥之間存在關聯,同時有研究提出在2 型糖尿病治療過程中進行適當的抗炎治療支持,能夠在一定程度上改善胰島素抵抗,對血糖的控制、病程延緩具有重要的現實意義[9]。肥胖與糖尿病之間存在極大的聯系,2型糖尿病患者中大部分都伴有肥胖癥狀,2 型糖尿病伴肥胖患者往往都會存在顯著的糖脂代謝紊亂,TG、低密度脂蛋白、FPG、HbA1c 等都明顯超過正常水平[10]。因此,對于2 型糖尿病伴肥胖患者來說,能夠糾正糖脂代謝紊亂就成為臨床治療的關鍵所在。根據現代學術研究來看,西藥治療2 型糖尿病伴肥胖患者,通過降糖調脂的方式來調整患者糖脂代謝紊亂,盡管能夠在一定程度上改善患者臨床癥狀,但長期用藥會出現嚴重的耐藥性問題,整體效果不夠理想[11~12]。二甲雙胍是臨床治療2 型糖尿病的常用藥物,但長時間使用二甲雙胍往往難以獲得理想的效果,加大治療劑量則會引發腹瀉、腹痛、嘔吐等癥狀。對于上述問題,臨床開始重視中醫治療的優勢,越來越多專家學者提出采用中西醫結合治療方案鞏固臨床治療效果,同時避免長期使用西藥存在的耐藥性問題[13]。
2 型糖尿病伴肥胖歸屬于中醫學“消渴、脾癉”等范疇。肥胖會導致內熱,甘者令人中滿,故其氣上溢,轉為消渴。近年來的“熱毒”假說,認為人體內部存在的毒是包含多個源頭的。日常飲食中食用大量油膩辛辣食物,脾胃會面臨嚴重的負擔,最終發生運化功能失調,津液代謝也會發生失調。由于水液在人體中無法穩定代謝,這個過程中會引發痰濁,痰濁郁久化熱,最終演變為熱毒,七情失調,氣郁化火轉變為火毒,氣滯血瘀成瘀毒。具體來說,生活中飲食不節,大量食用肥甘厚膩,再加上長時間久坐,缺乏運動,引發脾胃運化失司,津液不行,膏粱之氣無法正常傳輸,長此以往導致郁熱內生,最終引發消渴癥狀[14]。根據近年來的學術研究可知,2 型糖尿病伴肥胖患者主要集中表現為痰濕體質,臨床治療需要針對痰濕狀態進行有效調整。因此,本研究提出采用加味苓桂術甘湯治療。觀察組治療總有效率95.65%明顯高于對照組65.22%,提示加味苓桂術甘湯聯合二甲雙胍應用于2 型糖尿病伴肥胖患者的治療可有效改善血糖水平,提高治療效果。究其原因在于,加味苓桂術甘湯具有運化痰濕、健脾益氣、消胖減肥之功,與二甲雙胍聯合使用可充分發揮中西醫治療方案的優勢,有效改善血糖、提高療效。方中茯苓為君藥,能夠發揮祛痰化飲、健脾滲濕的功效;桂枝、炙甘草、五爪龍、白術為臣藥,共同發揮健運脾胃、甘溫益氣、布津化液的功效,能夠有效解決痰濕問題;竹茹、佩蘭、法半夏、薏苡仁、澤瀉為佐藥,能夠發揮宣上、暢中、滲下的作用,針對患者三焦水道進行有效地調和,患者體內的濕濁之氣能夠在三焦順利分消;葛根、枳殼、陳皮為使藥,能夠發揮生津止渴、導滯化痰的功效。全方主要從2 型糖尿病伴肥胖患者存在的痰濕著手,充分發揮運化痰濕、健脾益氣的作用,同時能夠針對三焦進行調整,有效改善患者臨床癥狀。通過加味苓桂術甘湯聯合二甲雙胍方案,能夠將中西醫治療的優勢充分發揮出來,有效鞏固臨床治療效果的同時,兼顧臨床治療的安全性[15]。
根據現代藥理學相關研究可知,苓桂術甘湯不但可以對骨骼肌葡萄糖轉運蛋白-4 的表達進行有效抑制,同時還能夠對人體內臟中脂肪組織相關脂肪因子進行調節,包括過氧化物酶體增殖物激活受體γ、內脂素、脂聯素、瘦素、游離脂肪酸等,使得2型糖尿病患者存在的胰島素抵抗、糖脂代謝紊亂得以有效改善。 苓桂術甘湯還能夠對人體PI3K-AKT/mTOR-S6K1/AMPK-PGC-1α 通路進行有效調節,以此來有效改善炎癥反應、糖脂代謝等指標,如致炎因子、白細胞介素-6、游離脂肪酸、低密度脂蛋白、TG、總膽固醇、空腹胰島素、FPG 等。由此可以看出,苓桂術甘湯能夠通過多元化機制,全面促進患者血液中糖脂代謝指標改善,最終達成調節胰島素抵抗、糖脂代謝紊亂目標。
加味苓桂術甘湯具有溫陽利水的功效,可用于腎臟疾病的輔助治療,有助于降低腎功能不全的發生風險。因此,理論上加味苓桂術甘湯可降低2 型糖尿病伴肥胖患者不良反應發生率。但本研究結果顯示,觀察組不良反應發生率與對照組相當(P>0.05),可能與本研究樣本數量過少等因素有關,需擴大樣本量進一步研究論證。綜上所述,加味苓桂術甘湯聯合二甲雙胍治療能夠顯著提高2 型糖尿病伴肥胖患者的療效,改善血糖水平,安全性較高。

