顯微鏡輔助下頸椎前路精細化減壓治療脊髓型頸椎病的臨床研究〔1〕
康 健,陳文明,尚 靜
(1.萍鄉市人民醫院,江西 萍鄉 337000;2.萍鄉衛生職業學院基礎醫學院,江西 萍鄉 337000)
頸椎病是臨床常見的頸椎退行性病變,多因鉤錐關節、頸椎椎間盤、關節突關節等結構退變而引發[1]。依據頸椎病發病機制不同分為神經根型、脊髓型、椎動脈型、混合型等,其中以脊髓型頸椎病(CSM)發病率較高。該類型頸椎病是以頸椎蛻變病理變化為基礎,可引發周圍軟組織及骨關節改變,隨著病情發展,導致患者骨質增生、頸椎管狹窄,脊髓或支配脊髓的血管受壓,脊髓血供障礙,嚴重影響患者生活質量[2-3]。目前,臨床對于CSM患者治療方法較多,包括頸后路手術、頸前路手術及前后路聯合手術,其中頸后路手術無法徹底去除脊髓前方的致壓物,僅起到間接減壓作用,通常適用于多節段受累伴椎管狹窄的患者;頸前路手術適用于椎間盤突出導致的前方脊髓壓迫,且病變累及節段較少,僅累及1~2 個節段。故頸前路手術更加符合CSM患者的病理特點,能夠直接清除壓迫的病變組織,并可于椎間隙中植入人工材料,重建椎關節的穩定性,具有手術入路簡單、出血少、并發癥少等優勢[4-5]。在手術操作過程中因術野狹小,使解剖結構分辨不清,手術操作難度加大。近年來,顯微鏡輔助下頸前路減壓手術在臨床上得到越來越廣泛的應用,顯微鏡輔助下能夠更加清晰地觀察病變情況,較好地彌補了傳統手術中解剖結構不清、視野狹窄等不足,對提高手術成功率及重塑腰椎穩定性具有重要作用[6-7]。本研究采用顯微鏡輔助下頸前路精細化減壓治療CSM,旨在探討其臨床治療效果。報告如下。
1 資料與方法
1.1 一般資料
回顧性分析2019年8月—2021年9月行頸前手術治療的60 例CSM患者的臨床資料,依據手術方式不同分為開放組30 例(行常規頸前路開放手術)及顯微組30 例(行顯微鏡輔助下精細化減壓內固定術)。開放組男18 例,女12 例;年齡(59.82±2.86) 歲;病程(15.84±2.38) 個月;體質量指數(25.60±1.49) kg/m2;病變位置:C3~42 例,C4~57 例,C5~616 例,C6~75 例。顯微組男16 例,女14 例;年齡(60.07±2.14) 歲;病程(16.09±2.01) 個月;體質量指數(25.49±1.60) kg/m2;病變位置:C3~43 例,C4~58 例,C5~615 例,C6~74 例。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 納入及排除標準
納入標準:所有患者均伴有不同程度的四肢感覺障礙、頸肩部不適、下肢行走時踩棉花感、肌無力等臨床癥狀,查體可見生理反射亢進,病理反射呈陽性;術前均經影像學檢查對病情行準確評估;均經保守治療無效,且嚴重影響患者的日常生活及工作。
排除標準:合并其他骨折、骨結核、骨腫瘤或嚴重的椎體后縱韌帶骨化;單純神經根性癥狀的患者;既往存在頸椎手術史;存在3 個或以上的節段病變;骨質疏松嚴重;伴有肝臟、腎臟、心臟、肺等重要臟器功能障礙者。
1.3 方法
所有患者均采用全身麻醉,術中保持仰臥位,取頸部右側橫切口逐層切開皮膚和皮下組織,于頸闊肌深面無血管區域采用自上而下的方式行潛行分離,依次打開頸前筋膜,向左牽引食管、氣管及甲狀腺等組織,將右側頸動脈鞘向右側牽引予以保護。隨后鈍性分離椎前筋膜,找到椎間隙后將定位針插入,在C型臂X線機輔助下明確病變間隙,使用自動牽開器進行固定,撐開病變椎間隙。
顯微組使用顯微鏡(蔡司手術顯微系統,型號:KINEVO900),調整焦距,將壓迫于脊髓及神經根上的軟骨終板及髓核等壓迫物摘除干凈,使用刮匙、高速磨鉆、微型槍狀鉗等手術器械將病變周圍的骨贅及椎體后緣咬除(見圖1),充分顯露硬膜囊,雙側均需抵達鉤錐關節,對神經根及脊髓充分減壓,注意保留上下椎體的骨性終板。使用雙極電凝對硬膜表面及后縱韌帶表面的細小出血點行電凝止血,待減壓完成后移開顯微鏡,于肉眼直視下對病變節段進行融合及植入椎間盤融合器(見圖2)。

圖1 蔡司顯微鏡下椎板咬骨鉗咬除后縱韌帶

圖2 蔡司顯微鏡下植入椎間融合器
開放組應用常規開放前路減壓術,應用C型臂X線機對病變椎間隙定位,于直視下切除病變椎間盤,對脊髓行減壓操作,并植入螺釘及椎間融合器后行內固定,關閉切口前放置硅膠引流管。
1.4 觀察指標
對比兩組圍術期指標:包括手術時間、術中出血量、引流管留置時間、術后引流量、住院時間。對比兩組頸椎功能評分及疼痛評分:其中頸椎功能評分于術前及術后1年應用日本骨科學會(JOA)評分進行評估,該量表總評分為17 分,評分越高,頸椎功能越好;另采用視覺模擬評分表(VAS)評估患者疼痛情況,該量表滿分10 分,評分越高,疼痛感越強。對比兩組頸椎功能障礙指數:依據頸椎功能障礙指數量表(NDI)對患者術前及術后1年的頸椎功能進行評估,該量表共10 個方面,采用0~5 分評分法,總評分為0~50 分,評分越高,提示頸椎功能越差。對比兩組生活質量評分:生活質量評分應用健康調查簡表(SF-36)評分表分別于術前及術后1年進行評估,該量表共包括8 個維度,每個維度總評分為100 分,評分越高,生活質量越好。對比兩組并發癥發生率:內固定松動、硬膜損傷、血腫。
1.5 統計學方法
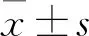
2 結 果
2.1 兩組圍術期指標比較
開放組住院時間長于顯微組,術中出血量及術后引流量均大于顯微組,差異有統計學意義(P<0.05);兩組手術時間及引流管留置時間比較,差異無統計學意義(P>0.05)(見表1)。
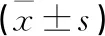
表1 兩組圍術期指標比較
2.2 兩組頸椎功能評分及疼痛評分比較
術后,開放組JOA,NDI評分均低于顯微組,VAS評分高于顯微組,差異有統計學意義(P<0.05)(見表2)。
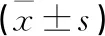
表2 兩組頸椎功能評分及疼痛評分比較 單位:分
2.3 兩組SF-36評分比較
術后,開放組生活質量各項評分均低于顯微組,差異有統計學意義(P<0.05)(見表3)。
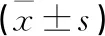
表3 兩組SF-36評分比較 單位:分
2.4 兩組并發癥發生率比較
開放組并發癥發生率高于顯微組,兩組比較,差異有統計學意義(P<0.05)(見表4)。

表4 兩組并發癥發生率比較 單位:例(%)
3 討 論
CSM病因及病理較為復雜,可引發四肢感覺運動障礙及行走困難,病情嚴重者存在癱瘓風險。目前,手術是治療CSM的有效方法,其目的在于對神經根及脊髓減壓、改善脊髓血供以恢復受累節段功能的穩定性,有助于恢復頸椎生理曲度及椎間高度[8-9]。目前,臨床治療CSM的手術方式選擇較多,其主要取決于患者病史、病變壓迫程度及位置等。既往臨床采用的傳統頸前路減壓內固定術雖可有效治療CSM,但受手術操作空間的限制,臨床效果欠佳,患者術后發生并發癥的概率較高,遠期效果不佳[10]。顯微鏡輔助下頸椎前路精細化減壓術現已廣泛應用于CSM的治療,該方法在顯微鏡輔助下手術視野更加清晰,同時還可更好地明確病變周圍組織結構,手術視野的角度、放大倍數及光源亮度范圍等均可依據手術需求進行調整[11-12]。顯微手術器械較為精細,手術操作輕柔,較好地避免了對神經根及硬膜囊造成的損傷,且手術較好地保留了硬膜外及神經根外脂肪;應用雙極電凝進行徹底止血,可有效減少及防止神經根的粘連[13]。本研究結果顯示,開放組住院時間長于顯微組,術中出血量及術后引流量均大于顯微組,差異有統計學意義(P<0.05),兩組手術時間及引流管留置時間比較,差異無統計學意義(P>0.05);術后,開放組JOA,NDI評分及生活質量各項評分均低于顯微組,VAS評分高于顯微組,差異有統計學意義(P<0.05);開放組并發癥發生率高于顯微組,兩組對比,差異有統計學意義(P<0.05),表明顯微鏡輔助下頸椎前路精細化減壓術在CSM治療中獲得較好效果,能夠有效恢復頸椎功能,緩解頸椎疼痛感,并發癥少,安全性高。分析原因,該術式術中借助顯微鏡的輔助,較好地克服了直視手術的缺點,分辨率較高,極易辨識不同組織,可徹底清除致壓物,更好處理細微血管及出血點,止血效果較好[14-15]。
綜上所述,CSM患者應用顯微鏡輔助下頸椎前路精細化減壓治療可獲得更加確切的治療效果,有助于恢復患者頸椎功能,減輕疼痛感,提升生活質量,安全性高。

