不同氣腹壓力下腹腔鏡胃結腸癌手術對圍術期血糖及術后認知功能障礙的影響
謝鵬 賀小武 王立 余力棟 嚴爍 周建平
術后認知功能障礙(POCD)是一種公認的術后并發癥,術前無精神異常患者術后出現精神障礙、焦慮、人格改變和記憶障礙為典型表現[1],目前POCD 的病理生理機制尚不完全清楚。腹腔鏡手術以縮短住院時間、快速恢復和提高患者的生活質量為優勢,目前已被廣泛應用于臨床。但由于術中二氧化碳(CO2)氣腹的應用,腹腔鏡POCD 發生率更高[2]。氣腹壓力對POCD 的作用機制仍不清楚。有研究顯示,高血糖除增加手術部位感染、引起免疫反應和腎功能損害外,還會引起神經系統并發癥[3-5]。一項薈萃分析顯示,與正常人相比,糖尿病患者可能更易發生POCD,且胰島素抵抗與POCD的發生呈正相關[6]。本文比較不同氣腹壓下POCD 的發生率,并評估血糖水平對POCD 的影響。
1 資料與方法
1.1 臨床資料 2020 年8 月至2023 年2 月本院接受胃結腸癌腹腔鏡手術患者253 例,其中男126 例,女127例。排除標準:①術前簡易精神狀態檢查(MMSE)評分<24 分;②目前或過去有精神障礙或中樞神經系統疾病史;③有心血管手術或開顱手術史;④吸毒、酗酒史;⑤肝或腎功能衰竭;⑥不識字、不能說話;⑦嚴重聽力或視力障礙[7];⑧氣腹時間<120 min 或未能完成腹腔鏡手術;⑨手術當日術前與術中輸注含糖液體;⑩術后未能完成檢查者。隨機分為低氣腹壓(6~8 mmHg)腹腔鏡手術組(LPP 組)與高氣腹壓(12~14 mmHg)腹腔鏡手術組(HPP 組)。兩組患者一般資料比較差異無統計學意義(P>0.05)。見表1。本研究經中國人民解放軍第九〇六醫院倫理委員會批準,所有患者均簽署知情同意書。
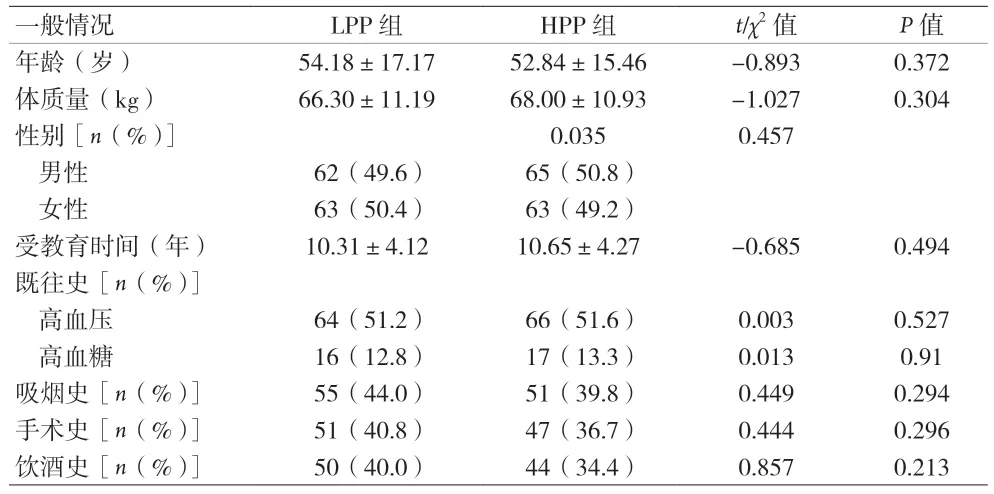
表1 兩組患者一般資料特征比較
1.2 方法 (1)麻醉方法:所有患者均接受規范化麻醉管理。芬太尼、異丙酚和順阿曲庫銨誘導麻醉,七氟醚維持麻醉。術前收集靜脈血,術中30 min 重復1 次。取3 mL 靜脈血放入促凝聚氯乙烯(PVC)管中,測定術前、術中、術后血糖(BG)。術中及術后觀察時間點分別為:麻醉誘導前(T0)、氣腹開始前(T1)、氣腹30 min(T2)、氣腹60 min(T3)、氣腹90 min(T4)、氣腹120 min(T5)、氣腹結束(T6)、術后24 h(T7)、術后7 d(T8)。(2)血漿指標分析:術前、術后第1、7 天抽空腹靜脈血分別用ELISA 法檢測IL-6、CRP 表達水平。按照說明書進行ELISA 檢測,建立標準曲線;測定的樣品光密度值計算得到蛋白質含量。(3)精神心理學評估:簡易精神狀態檢查(MMSE)測量定向、記憶、注意力和計算、記憶和語言能力。采用該方法對所有符合條件的患者在術前、術后第1、7 天進行檢測。同一位醫師根據LIN 等[7]方法進行一系列測試。MMSE 最高分數是30 分。得分越高被認為認知功能越好。根據患者文化程度,將文盲<17 分、小學<20 分、初中及以上學歷<24 分定義為認知障礙。根據XI 等[8]研究,術后評分下降2 分被認定為認知障礙。
1.3 統計學分析 采用SPSS 23.0 統計軟件。符合正態分布計量資料用(±s)表示,兩組比較用t檢驗。計數資料以n(%)表示,用χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者術中情況比較 見表2。
表2 不同氣腹壓力下手術患者的術中情況比較(±s)
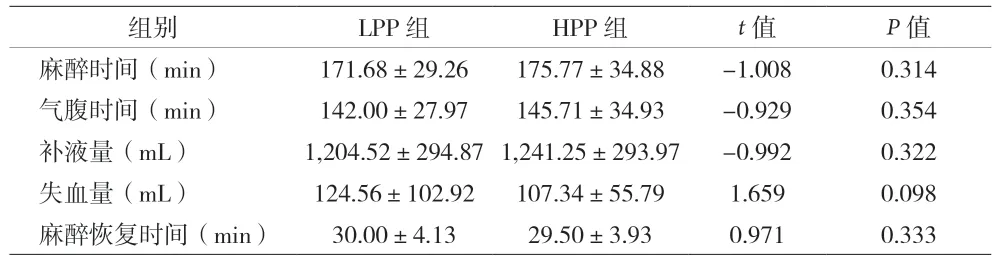
表2 不同氣腹壓力下手術患者的術中情況比較(±s)
組別 LPP 組 HPP 組 t 值 P 值麻醉時間(min) 171.68±29.26 175.77±34.88 -1.008 0.314氣腹時間(min) 142.00±27.97 145.71±34.93 -0.929 0.354補液量(mL) 1,204.52±294.87 1,241.25±293.97 -0.992 0.322失血量(mL) 124.56±102.92 107.34±醉恢復時間(min) 30.00±4.13 29.50±55.79 1.659 0.098麻3.93 0.971 0.333
2.2 兩組患者圍術期MMSE 評分比較 見表3。
表3 兩組患者圍術期MMSE評分比較[(±s),分]

表3 兩組患者圍術期MMSE評分比較[(±s),分]
組別 LPP 組 HPP 組 t 值 P 值術前 29.59±0.78 29.66±0.79 -1.008 0.313術后第1 天 28.74±1.26 28.21±1.63* -3.1730.002術后第7 天 29.39±1.04 29.25±1.34 -0.512 0.609
2.3 兩組患者炎癥因子比較 見表4。
表4 兩組患者炎癥因子比較(±s)
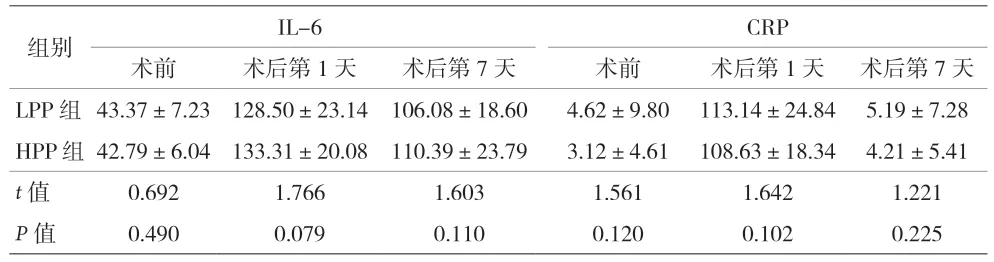
表4 兩組患者炎癥因子比較(±s)
組別 IL-6 CRP術前 術后第1 天 術后第7 天 術前 術后第1 天 術后第7 天LPP 組 43.37±7.23 128.50±23.14 106.08±18.60 4.62±9.80 113.14±24.84 5.1 HPP 組42.79±6.04 133.31±20.08 110.39±23.79 3.12±4.61 108.63±18.34 4.29±7.28 1±5.41 t 值 0.692 1.766 1.603 1.561 1.642 1.221 P 值 0.490 0.079 0.110 0.120 0.102 0.225
2.4 兩組患者各時間點BG 水平比較 見表5。
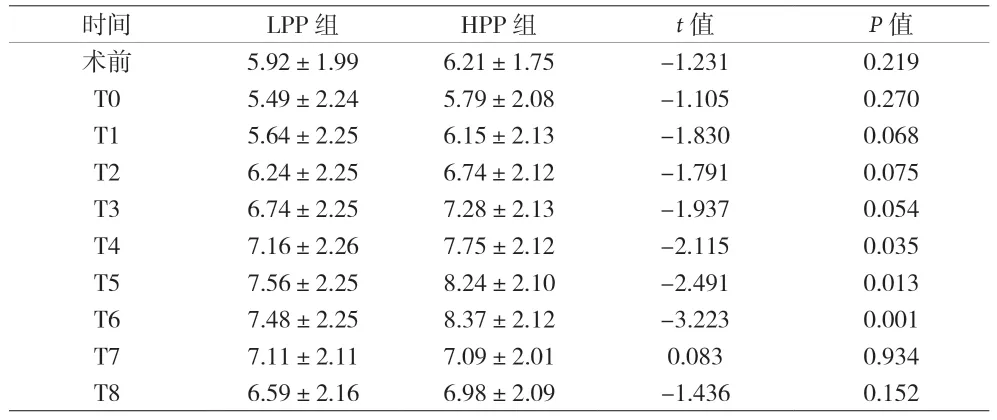
表5 兩組患者各時間點BG水平比較(mmol/L)
2.5 HPP 組POCD 和 非POCD 患 者 術 中BG 變 化 比較 HPP 組POCD 患者術中BG 水平升高≥3 mmol/L 者18 例,POCD 患者術中BG 水平升高<3 mmol/L 者3 例,BG 水平升高≥3 mmol/L 是HPP 患者術中發生POCD 的重要預測因素。見表6。
表6 HPP組POCD和非POCD患者術中BG變化比較(±s)
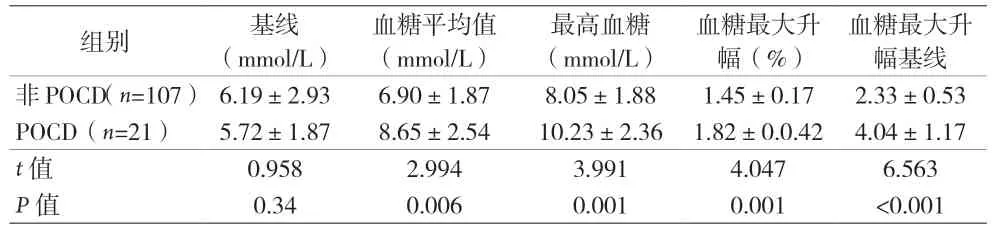
表6 HPP組POCD和非POCD患者術中BG變化比較(±s)
血糖平均值(mmol/L)組別 基線(mmol/L)最高血糖(mmol/L)血糖最大升幅(%)血糖最大升幅基線非POCD(n=107) 6.19±2.93 6.90±1.87 8.05±1.88 1.45±0.17 2.33±0.53 POCD(n=21) 5.72±1.87 8.65±2.54 10.23±2.36 1.82±0.0.42 4.04±1.17 t 值 0.958 2.994 3.991 4.047 6.563 P 值 0.34 0.006 0.001 0.001 <0.001
3 討論
腹腔鏡胃結腸癌手術已廣泛應用于臨床,與傳統的開放手術相比,能明顯減少術中出血、疼痛、瘢痕形成,縮短住院時間、加快術后康復[9]。手術實施氣腹的目的在于為手術提供一個清晰的視野,但氣腹壓力的大小設定一直是臨床工作中的矛盾問題,一方面增大氣腹壓力可以使手術視野顯露更徹底,獲得更好的手術操作空間,而另一方面,增加的氣壓會使更多CO2通過吸收進入血液,會降低腹腔的pH 值、導致組織缺氧,從而影響機體的呼吸循環功能、機體應激反應、引起POCD等[10]。
本研究結果顯示,兩組在麻醉時間、氣腹時間、補液量、失血量、麻醉恢復時間等術中情況比較差異均無統計學意義。以往研究[11]報道腹腔鏡膽總管探查術LPP 組平均手術時間高于標準腹壓組,與本研究結果不同,可能由于本研究中入選患者手術相對更復雜,手術時間較長,部分重新增加腹壓顯露術野以完成手術LPP組患者計入HPP 組,對統計結果造成影響,而這些重新增加腹壓的患者即使在較高腹壓完成手術也常比較困難,出血較多,手術時間比較長。
有研究發現,CO2氣腹期間的CO2吸收和腹壓被認為是引起腹腔鏡手術機體應激反應的重要因素之一[12],氣腹壓力較低的應激反應較輕[11]。本研究發現氣腹壓力的變化并未引起反映手術組織損傷程度和術后感染情況的應激反應指標變化,與SHOAR 等[13]報道相似,降低腹壓并未比較高腹壓下行腹腔鏡手術明顯降低機體的應激反應。另有研究[14]認為,手術導致機體產生的應激及炎癥反應,其嚴重程度與手術創傷程度有關,與手術操作本身關系不大,因此也可以認為低腹壓下行腹腔鏡手術并未比高腹壓下明顯減輕對機體的創傷。
最近研究報道了不同氣腹壓對小鼠手術引起的神經炎癥和認知障礙的潛在影響,結果顯示,高腹壓促進了術后海馬神經炎癥和小膠質細胞激活,加重POCD[2]。本研究也顯示,兩組術后第1 天評分均明顯降低,HPP組21 例患者術后第1 天MMSE 評分下降出現早期POCD,LPP 組出現5 例,兩組比較差異有統計學意義(P<0.05),這與史斌等[15]研究結果相似。但腹腔鏡腹內壓與術后認知功能障礙相關機制仍需進一步研究。有研究發現,術中及術后高血糖是術后譫妄的獨立危險因素[16]。WINDMANN 等[17]報道,高血糖患者發生術后譫妄的可能性是血糖正常患者的3 倍。ZHANG 等[18]對高血糖與血腦屏障的研究表明,高糖導致緊密連接蛋白表達降低,增強腦微血管內皮細胞(BMECs)自噬,高糖暴露也可能增加血腦屏障的通透性,并導致血腦屏障破壞。
本研究結果顯示,兩組患者術中血糖水平均比麻醉誘導前顯著升高。在較高腹壓下,T4~T6 時血糖水平較高,與SCHAUER 等[19]研究結果相似。另外,本研究中POCD 患者的最高血糖、血糖最大升幅、血糖最大升幅基線也明顯高于非POCD 患者。血糖水平升高≥3 mmol/L 是HPP 組患者術中發生POCD 的重要預測因子。
綜上所述,腹腔鏡胃結腸癌術中增高腹壓可能誘導了血糖升高,而術中的血糖升高可能與POCD 有關,因此增高腹壓可能增加POCD 發生率;但低腹壓下手術視野顯露欠佳,影響手術操作,可能引起失血增多,因此,在不明顯影響腹腔鏡手術操作的情況下,將CO2氣腹壓維持在較低水平可能有利于減少POCD 的發生率。

