不同年齡期傳染性單核細胞增多癥的臨床資料分析
吳熾勇,簡方華,吳浩峰
福建醫科大學附屬龍巖第一醫院兒內科,福建 龍巖 364000
EB 病毒(epstein-barr virus,EBV)感染相關兒童傳染性單核細胞增多癥是由原發性EB 病毒感染所致的急性感染性急性,臨床上常以發熱、咽峽炎、肝脾淋巴結腫大,外周血異型淋巴細胞增多為特征,由于臨床表現多樣化,有多樣并發癥,雖發病率不高,但對預后影響很大,給臨床診斷、治療帶來一定困難[1-2]。本研究回顧性分析2020 年1 月—2021 年12 月在福建醫科大學附屬龍巖第一醫院住院并診斷為EB 病毒感染相關傳染性單核細胞增多癥(infectious mononucleosis,IM)的78 例患兒的臨床資料,提高對IM 的診斷經驗,早診斷早治療,現報道如下。
1 對象與方法
1.1 研究對象
回顧性分析本院診斷為IM 的78 例患兒的臨床資料,年齡0.92~11 歲,中位年齡3.50(2.15,5.00)歲;男59 例、女19 例。按年齡段分為<1 歲(嬰兒期)1 例,1~<3 歲(學齡前組)27 例,3~<6 歲(學齡期)32例,≥6 歲(幼兒期)18 例。本研究通過醫院醫學倫理委員會批準(審批號:LYREC2022-k018-01),患者家屬均知情同意。
1.2 方法
收集患兒一般資料包括年齡、性別;臨床特征包括發熱、發熱持續時間、咽扁桃體炎、頸淋巴結腫大、脾臟腫大、肝臟腫大、眼瞼浮腫及其首發癥狀、皮疹、腮腺腫大等;實驗室檢查包括血液分析及C反應蛋白(C-reactive protein, CRP)、異型淋巴細胞比例、降鈣素原(procalcitonin, PCT)、谷丙轉氨酶(alanine transaminase, ALT);血清抗EBV 抗體檢測、血清EBV-DNA 載量檢測。
1.2.1 儀器及試劑 血液分析及C 反應蛋白流水線由邁瑞CL8000 及其配套試劑,異型淋巴細胞比例使用OLYMPUS 顯微鏡及瑞氏血細胞染色液,血肝功能即生化流水線使用貝克曼Au5800 及其配套試劑,降鈣素原是用全自動免疫分析儀Pylon3D 及其原廠配套試劑,血清抗EBV 抗體檢測是用Maglumi2000 免疫分析儀及其配套試劑,血清EBVDNA 載量檢測是用ABI7500 擴增儀及圣湘試劑。
1.2.2 異型淋巴細胞比例檢測 異常白細胞形態檢查(白細胞分類)是推片染色后進行手工分類,分類至少計數100 個白細胞,再計數異型淋巴細胞比例,異型淋巴細胞比例≥10%為陽性。操作方法嚴格按說明書進行。
1.2.3 血清抗EBV 抗體檢測及血清EBV-DNA 檢測 血清抗EBV 抗體有:EBV 衣殼抗原IgA 抗體(EBV capsid antigen-immunoglobulin A antibody,EBV-VCA-IgA)、EBV 衣殼抗原IgG 抗體(EBV capsid antigen-immunoglobulin G antibody, EBV-VCAIgG)、EBV 衣殼抗原IgM 抗體(EBV capsid antigenimmunoglobulin M antibody, EBV-VCA-IgM)、EBV 核心 抗 原 IgG 抗 體(EBV nuclear antigenimmunoglobulin G antibody, EBV-NA-IgG)、EBV 早期抗原IgA 抗體(EBV early antigen-immunoglobulin A antibody, EBV-EA-IgA)、EBV 早期抗原IgG 抗體(EBV early antigen-immunoglobulin G antibody, EBVEA-IgG),采用化學發光法進行檢測,結果判斷EBV-VCA-IgA>4 Au/mL、EBV-VCA-IgG>2 Au/mL、EBV-VCA-IgM>3 Au/mL、EBV-NA-IgG>2 Au/mL、EBV-EA-IgA>3 Au/mL、EBV-EA-IgG>2 Au/mL,均判定為陽性;血清EBV-DNA 載量檢測采用實時熒光定量聚合酶鏈反應法進行檢測,操作方法都嚴格都說明書進行檢測,結果判定:測定值>4.0E+02Copies/mL 即>4.0×102Copies/mL,判定為陽性。
1.3 統計方法
采用SPSS 25.0 統計學軟件進行數據處理。符合正態分布的計量資料以()表示,偏態分布以M(Q1,Q3)表示,多個樣本均數比較用單因素方差分析或秩和檢驗(Kruskal Wallis 檢驗);計數資料用[n(%)]表示,多個樣本比較采用χ2檢驗。P<0.05 為差異有統計學意義
2 結果
2.1 各年齡段分布及臨床特征
各年齡段患兒主要臨床特征發熱、咽扁桃體炎、頸部淋巴結腫大、肝腫大、脾腫大、皮疹、發熱持續時間比較,差異無統計學意義(P>0.05)。各年齡段眼瞼浮腫比例比較,差異有統計學意義(P<0.05)。見表1。
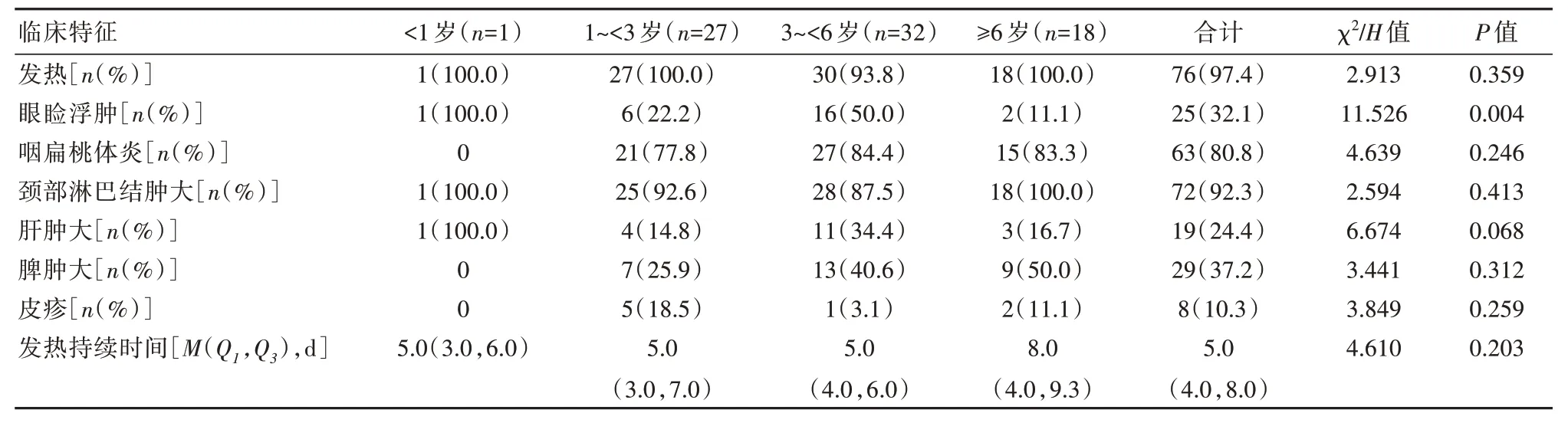
表1 不同年齡段IM 主要臨床特征
2.2 不同年齡段實驗室檢查結果
78 例IM 中外周血白細胞各年齡段相比,差異有統計學意義(P<0.05),淋巴細胞百分比、異型淋巴細胞≥10%、降鈣素原(PCT)、C 反應蛋白(CRP)、ALT 在不同年齡組間比較,差異無統計學意義(P>0.05),見表2。
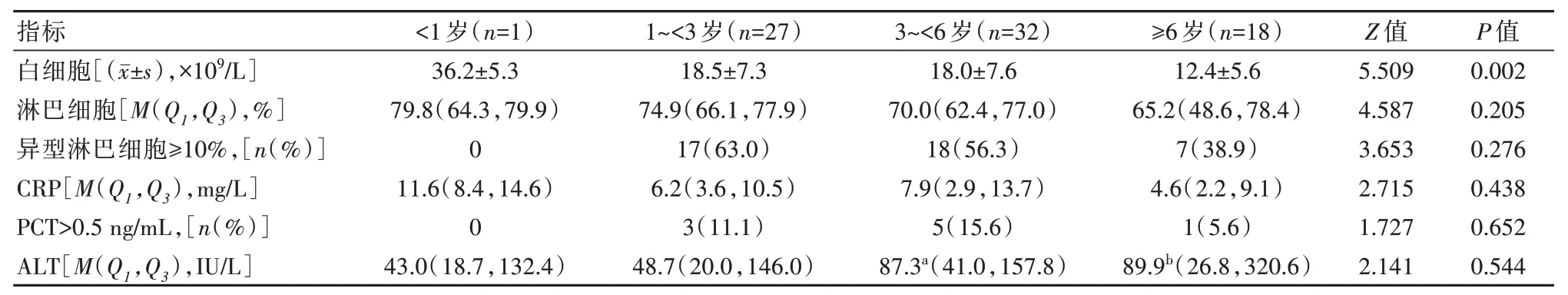
表2 不同年齡段實驗室檢查結果
2.3 血清抗EBV 抗體檢測及血清EBV-DNA 載量檢測結果分析
血清抗EBV 抗體檢測發現抗體譜類型有6 種,符合實驗室確診為IM 依據的抗體譜1(血清EBVVCA-IgG 和EBV-VCA-IgM 都為陽性且EBV-NAIgG 陰性)有58 例(74.4%),其中EBV-EA-IgA 和或EBV-EA-IgG 陽性有24 例,見表3。各年齡段血清抗EBV 抗體譜類型比較,差異無統計學意義(P>0.05),見表3。
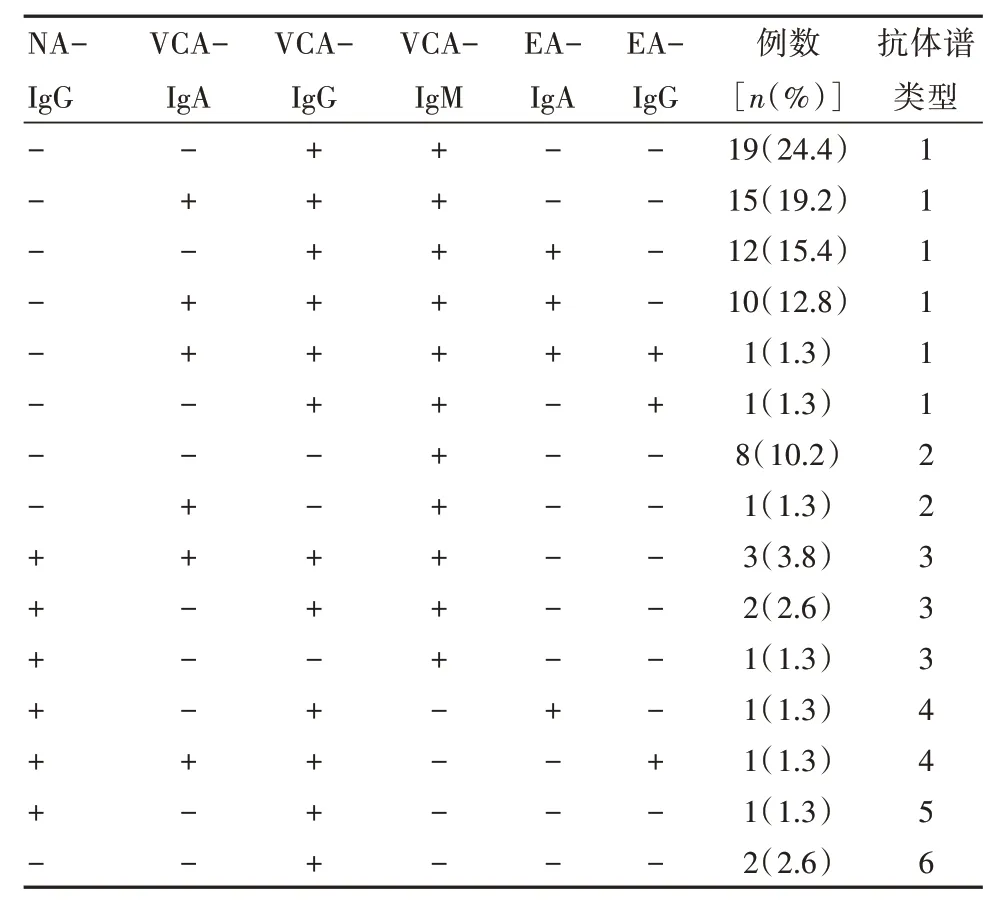
表3 診斷為IM 患兒的血清抗EBV 抗體檢測結果
3 討論
EB 病毒人群普遍易感,多數為幼兒時期感染,感染后潛伏在人體B 淋巴細胞。IM 是一種由EBV原發感染導致的急性感染性疾病,多發年齡為兒童及青少年,我國兒童發病高發年齡在4~6 歲[3-5]。本組病例發病高峰年齡1~6 歲占75.6%,尤其學齡前期發病率最高占41%。
IM 癥狀、體征表現多樣化和不典型病例,本組病例中<1 歲1 例,提示嬰兒很少患IM,這與國內報道一致[4,6]。本組病例主要臨床特征發生率與Gao LM 等[7]趙昕峰等[8]報道的相近,以眼瞼浮腫為首發有11 例易誤診為腎臟疾病或眼病,扁桃體有膿苔33 例易誤診為化膿性扁桃體炎,出現上述體征需警惕IM。本組病例發現不同年齡組部分臨床表現有差異,嬰兒期組及學齡前組眼瞼浮腫及肝腫大較其他年齡組突出,特別眼瞼浮腫最為明顯,眼瞼浮腫可能與腫大的頸部淋巴結壓迫使靜脈淋巴液回流受阻有關。不同年齡組實驗檢查也有差異,幼兒期組與學齡前期組異型淋巴細胞百分比陽性檢出率高于嬰兒期組與學齡期組(P<0.05)。學齡前期組與學齡期組谷丙轉氨酶高于嬰兒期組與幼兒期組(P<0.05)。IM 并發性少見但具有多樣,甚至個別并發噬血細胞綜合征[9-11]。機體感染EBV 后針對不同抗原(VCA、EA、NA)先后產生相應的抗體,本組病例出現多達6 種類型血清抗EBV 抗體譜,其中以抗譜體類型1 為主。9 例EBV-NA-IgG 陽性患兒中有8 例同時檢出EBV-VCA-IgM 陽性或EBV-EA 抗體陽性,提示在IM 臨床癥狀、體征出現后少數患兒感染早期或后期可出現EBV-NA-IgG 陽性[12]。本組病例中不同年齡組血清抗EBV 抗體譜類型無明顯差別,不同年齡組檢出血清EBV-DNA 陽性率及異性淋巴細胞陽性率差別不明顯。本組病例中4例不符合診斷依據,通過血清EBV-DNA 檢測并結合臨床考慮EBV 感染所致的IM。本組病例中發現在血清抗EBV 抗體譜類型1 中血清EBV-DNA檢測較異型淋巴細胞檢測診斷IM 更高,進行血EBV 抗體檢測和(或)血EBV-DNA 檢測更能早期診斷[13-15],從而早期治療。
本研究為單中心回顧性研究,樣本量相對少,可能出現選擇偏倚,實驗室檢測有部分缺失,未進行血清EBV-VCA-IgG 抗體親和力檢測,同時缺乏對患兒隨訪。
綜上所述,EB 病毒相關IM 臨床表現多樣,早期甚至不典型,兒童不同年齡期主要臨床特征有少許差異,容易誤診、漏診,要加強對IM 臨床表現的認識,結合相關實驗室檢查尤其血清EBV-DNA 載量檢測并進行綜合判斷,及時作出診EB 病毒相關IM的診斷,從而及時對癥支持處理。

