不孕患者接受促排卵治療后子宮內膜容受性超聲特征及對妊娠的預測價值
董黎,王悅,郭玉琪,靖爽,陳貴芹,易慧芳
(1.河南省人民醫院/鄭州大學人民醫院 婦產科,河南 鄭州 450003;2.河南省軍區鄭州第三干休所 門診部,河南 鄭州 450000)
目前,我國不孕不育患者數量呈逐漸遞增趨勢。無排卵是不孕的主要原因之一,臨床上針對此類患者常采用藥物刺激來促排卵。相關研究報道,目前臨床促排卵患者的妊娠率僅為30%左右,并不十分理想[1]。促排卵治療效果與患者子宮內膜受容性密切相關,臨床工作中需評估患者子宮內膜受容性情況從而進行療效預測。病理活檢是檢測子宮內膜受容性的“金標準”,但因其具有創傷性,臨床應用受到一定限制[2]。近年來,隨著影像學技術的不斷發展,超聲檢查在評價子宮內膜受容性方面逐漸受到重視。超聲檢查具有無創、便捷的優點,醫生通過陰道超聲能得到患者子宮內膜形態、厚度、子宮動脈血流動力學及血流分布等信息。本研究選取120例接受促排卵治療的不孕患者為研究對象,探討超聲檢查對患者子宮內膜受容性的評價及與妊娠結局的關系,以期為臨床不孕癥治療提供一定參考價值。
1 對象與方法
1.1 研究對象
選取2018年1月至2019年1月河南省人民醫院收治的120例接受促排卵治療的不孕患者。納入標準:(1)確診為不孕癥,且符合促排卵治療標準,參考《不孕癥臨床指南的系統評價》[3];(2)年齡>20歲;(3)有正常生殖系統和周期性月經;(4)對本研究知情并簽署知情同意書。排除標準:(1)近3個月使用過雌激素或孕激素;(2)近6個月有盆腔、宮腔手術史;(3)輸卵管或子宮因素引發不孕;(4)其配偶檢查存在不育因素。將入選患者按照是否妊娠分為妊娠組和未妊娠組,以停經6~7周超聲檢查可見孕囊、胚芽、原始心管搏動確定妊娠[4]。妊娠組年齡(29.7±4.2)歲,不孕年限(6.7±1.2)a;未妊娠組年齡(30.1±4.5)歲,不孕年限(6.9±1.4)a。兩組一般資料差異無統計學意義(P>0.05)。
1.2 干預方法及評價標準
所有患者每日服用來曲唑(江蘇恒瑞醫藥股份有限公司,國藥準字H19991001)2.5 mg,連用5 d,月經周期第10天無直徑超過10 mm主導卵泡時注射尿促性激素(每日150 U),待卵泡發育成熟時停用,待黃體生成素半定量為45 IU時肌內注射HCG(1 000 IU)誘發排卵,并指導同房,在證實排卵后給予黃體支持。于注射HCG日測定成熟卵泡數(直徑>18 mm)和平均每個成熟卵泡產生雌二醇(estradiol,E2)量,同時采用多普勒超聲診斷儀(美國GE公司,Voluson E8型)行陰道檢查,探頭頻率為6~10 MHz,扇掃角度120°,血流方向與聲束的夾角<30°,獲取子宮矢狀切面圖像并測量宮腔大小、子宮內膜厚度和容積,并判斷內膜形態[5](A類為三線型或多層內膜;B類為中等強度回聲,宮腔內強回聲可見斷續中央線;C類為內膜均勻回聲,中央線回聲不清)。調整到能量多普勒血流顯像(power doppler imaging,PDI)模式,記錄子宮血流動力學參數[動脈阻力指數(resistance index,RI)、搏動指數(pulsatility index,PI)],并對血流PDI分型進行判斷[6](Ⅰ型為血流信號穿過內膜外低回聲袋,未達高回聲區;Ⅱ型為血流信號穿過高回聲區,但未達低回聲區;Ⅲ型為血流信號穿過內膜低回聲區)。以停經7~8周時超聲檢查結果將患者分為妊娠組和非妊娠組(包括生化妊娠)。比較兩組具體妊娠情況、子宮內膜厚度、類型和血流動力學參數,通過受試者特征(receiver operating characteristic,ROC)曲線分析內膜厚度、RI、PI對促排卵治療患者妊娠結局的預測價值。
1.3 統計學方法
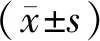
2 結果
2.1 成熟卵泡數及E2水平
120例不孕患者共120個促排卵周期,共37例(30.8%)妊娠(2例生化妊娠或稽留流產除外)。37例妊娠患者中有雙胎1例,異位妊娠1例,無卵巢過度刺激綜合征出現。排卵日兩組成熟卵泡數差異無統計學意義(P>0.05),妊娠組成熟卵泡的E2水平低于未妊娠組(P<0.05)。見表1。

表1 兩組患者成熟卵泡數、E2水平比較
2.2 子宮內膜情況
妊娠組內膜厚于未妊娠組,兩組子宮內膜類型差異有統計學意義(P<0.05),見表2。

表2 兩組子宮內膜情況比較
2.3 血流動力學參數和血流PDI分型
妊娠組PI、RI低于未妊娠組患者,兩組血流分型比較,差異有統計學意義(P<0.05),見表3。

表3 兩組血流動力學參數和血流PDI分型比較
2.4 子宮內膜厚度、PI和RI對妊娠結局的預測價值
子宮內膜厚度、RI和PI預測妊娠結局的AUC分別為0.735、0.816、0.838,見表4。

表4 子宮內膜厚度和血流參數對妊娠結局的預測價值
3 討論
子宮內膜容受性是指子宮內膜允許孕囊定位、黏附、侵入且子宮內膜間質發生改變從而使胚胎可以著床的狀態[7]。目前臨床上評價其狀態的方法有免疫組化、活檢等,存在操作復雜、具有創傷性等問題[8]。隨著影像學技術發展,陰道超聲檢查以便捷、無創、可重復性等優勢廣泛應用于臨床,而關于子宮內膜受容性的超聲指標檢測目前尚無明確標準。相關研究顯示,子宮內膜容受性與患者體內雌孕激素水平密切相關。在正常月經周期中,子宮內膜厚度隨卵巢雌激素和孕激素含量周期性變化而變化,可作為反映子宮內膜受容性的重要參考指標,且是超聲檢查中最容易測定的指標之一[9]。目前子宮內膜厚度對妊娠結局的預測價值尚存爭議。多數研究認為,妊娠成功患者排卵日的子宮內膜厚度為9~12 mm,厚度不足會影響胚胎的正常著床[10]。本研究中妊娠患者子宮內膜厚度高于未妊娠患者。子宮內膜厚度預測妊娠結局的AUC為0.735,具有一定預測價值。因此,臨床治療過程中經超聲檢查子宮內膜厚度不足患者,可根據患者情況改善藥物使用或推遲注釋HCG時間,幫助內膜增厚,從而提高妊娠率[11]。此外,妊娠患者子宮形態類型以A類為主,未妊娠患者以B類為主,超聲圖像的三線征是子宮內膜生長良好的表現[12],而B類子宮者體內激素往往過早分泌或在最佳感受期提前結束,這會對妊娠產生一定影響。
除子宮內膜厚度外,子宮內膜血流灌注也是一種可較好預測子宮內膜容受性的檢查方法。臨床實踐發現,子宮動脈血流指數檢測部位較固定,相關血流參數檢出率較高,頻譜測量易操作,能取得較明確的數據。PI和RI下降提示子宮動脈血流量增加,促進子宮內膜血流灌注和營養供給,對子宮內膜快速增生和容受性提高有積極作用。本研究中,妊娠組PI、RI低于未妊娠組。血流灌注不足是影響患者妊娠率的重要因素之一,本研究采用PI、RI預測促排卵治療后患者妊娠的AUC分別為0.816、0.838,具有較好的預測價值。因此,臨床工作中針對PI、RI較高患者可采用血管擴張藥物改善內膜血供,以提高妊娠率。
4 結論
陰道超聲可獲取子宮內膜厚度、血流分型及血流參數,對子宮內膜容受性具有一定的評估價值,其中RI、PI能為預測患者妊娠結局提供可靠參考。

