老年甲狀腺開放手術患者喉返神經損傷的相關因素及其預防
劉凱 劉偉 劉昊中 李云龍 唐立
(成都醫學院第二附屬醫院·核工業四一六醫院普外科,四川 成都 610051)
甲狀腺是人體重要的內分泌器官,近些年來,隨著相關診斷技術進步及人們健康意識提高,甲狀腺疾病檢出率呈上升趨勢,老年人是甲狀腺疾病高發群體之一〔1〕。當前,甲狀腺開放手術仍是多種甲狀腺良惡性病變的主要治療方式,與此同時,手術相關并發癥也是患者在治療中難以回避的問題〔2〕。喉返神經(RLN)作為支配絕大部分喉肌的喉部運動神經,其損傷是甲狀腺開放手術中常見且嚴重并發癥,發生率在0.3%~9.0%,高者可達13.3%,且再次行甲狀腺手術者RLN損傷率更高〔3,4〕。一般而言,單側RLN損傷可致發音功能受損,而雙側損傷則可導致呼吸困難、誤吸、嗆咳等呼吸功能障礙,且癥狀不可逆,嚴重時甚至引起窒息〔5〕。因此積極預防和處理甲狀腺手術RLN損傷十分重要。本研究旨在探究影響患者RLN損傷的相關因素,并總結預防措施。
1 資料與方法
1.1一般資料 回顧性分析2019年1月至2021年8月成都醫學院第二附屬醫院·核工業四一六醫院收治的95例老年甲狀腺開放手術患者臨床資料,男24例,女71例;年齡65~82〔平均(69.45±3.82)〕歲;病理類型:甲狀腺癌52例,結節性甲狀腺腫22例,濾泡性瘤16例,其他5例;手術方式:單側部分切除14例,單側次全切術17例,單側全切除19例,單側全切+對側次全切16例,雙側次全切術29例。納入標準:①甲狀腺良、惡性腫瘤,且均經術前穿刺活檢或術后病理檢查證實診斷;②行單側或雙側甲狀腺開放性切除術者;③初次、再次手術者;④臨床資料及隨訪資料完整;⑤患者已簽署知情同意書。排除標準:①行腔鏡甲狀腺手術者;②術后癥狀腫瘤浸潤RLN者;③合并其他惡性腫瘤;④合并血液病、免疫疾病、肝腎功能障礙、心肺功能不全等嚴重基礎疾病;⑤原發聲帶疾病如聲帶息肉、聲帶乳頭狀瘤、聲帶小結者。
1.2手術大致過程 患者術前均有常規健康宣教和心理輔導,以提高手術配合度,緩解焦慮、緊張情緒;均采用氣管插管靜脈復合麻醉,術中處頭低仰臥、頸部過伸體位,以充分暴露甲狀腺;手術均由同一組具有5年以上甲狀腺手術經驗醫師完成,主要過程如下:以胸骨上2~3 cm處,沿頸紋方向行橫弧形切口,依次將皮膚、皮下組織切口,使皮瓣充分游離;然后將頸白線縱行切開,保持頸前肌群完整性下向兩側牽開,打開術側甲狀腺被膜,使腺體充分顯露,進一步探查病灶位置、大小后明確切除范圍,甲狀腺癌均行預防性中央(VI)區淋巴結清掃;術中均常規顯露RLN;其中良性、初次手術者,僅需部分顯露RLN;良性再次手術、粘連較重及惡性腫瘤者,均全程顯露RLN,同時術中注意保護,顯露入路結合患者情況,采取甲狀腺下動脈入路,或甲狀軟骨下角入路,或峽部向氣管食管溝入路。患者術后均隨訪6個月以上。
1.3RLN損傷認定〔6,7〕患者術前經纖維喉鏡檢查,提示雙側聲帶正常,且無聲音嘶啞情況;單側損傷:術后出現聲音嘶啞,且經纖維喉鏡檢查可見患側聲帶處于旁中位,平面較低,患側杓狀軟骨向前傾且在健側之前,深吸氣時患側聲帶固定不動;雙側損傷:術后表現出失音或呼吸困難,纖維喉鏡檢查顯示聲帶呈旁中線位,杓狀會厭襞、甲杓肌呈松弛狀,兩側杓狀軟骨前傾,深吸氣及發聲時,兩側聲帶均停滯不動。暫時性損傷:術后3個月內相關癥狀消失;永久性損傷:術后6個月癥狀不消失。
1.4觀察指標 統計患者RLN損傷發生情況,并通過回顧手術錄像、術后討論等分析可能原因;收集患者性別、年齡、病理診斷、病變部位、是否伴甲狀腺功能亢進(甲亢)、手術次數、手術方式、術中RLN顯露入路、RLN有無變異、術中出血量、是否行VI區淋巴結清掃、示蹤劑使用情況等臨床資料,采用單因素分析、多因素Logistic回歸分析探究影響RLN損傷因素。
1.5統計學方法 采用SPSS22.0軟件行χ2檢驗、秩和檢驗、單因素Logistic回歸分析、多因素Logistic回歸分析。
2 結 果
2.1患者術后RLN損傷類型及原因 95例患者共11例(11.58%)發生RLN損傷;其中按損傷側可分為單側損傷10例(10.53%)、雙側損傷1例(1.05%);按損傷時間可分為暫時性損傷8例(8.42%)、永久性損傷3例(3.16%);損傷原因分析中,解剖不清占45.45%(5例),分離傷占27.27%(3例),牽拉傷、結扎傷、灼傷各1例(9.09%)。
2.2患者發生RLN損傷的單因素分析 患者發生RLN損傷與手術次數、手術方式、RLN變異與否、術中出血量、有無VI區淋巴結清掃、示蹤劑使用情況有關(P<0.05),與性別、年齡、病理診斷、病變部位、是否伴甲亢、術中RLN顯露入路無關(P>0.05)。見表1。
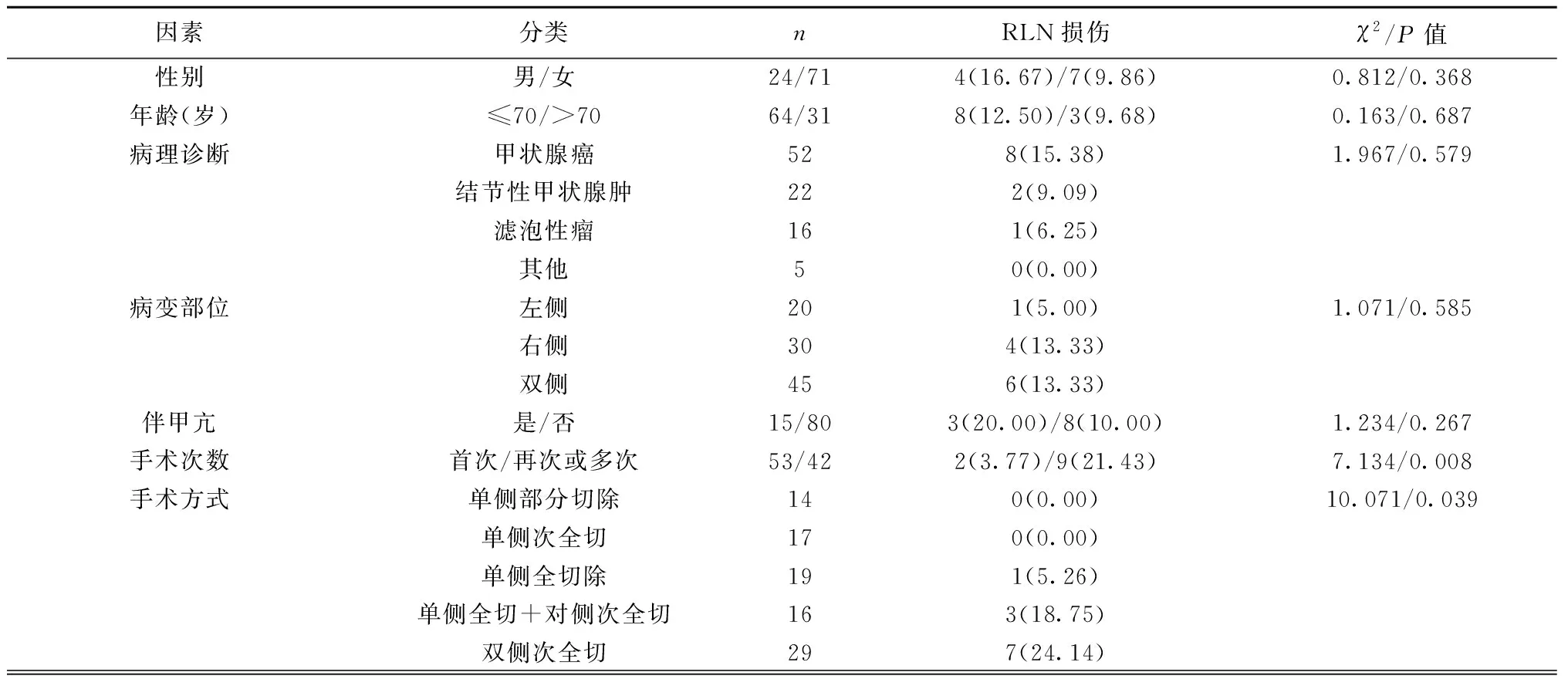
表1 患者發生RLN損傷的單因素分析〔n(%)〕
2.3影響RLN損傷的多因素Logistic回歸分析 將單因素分析中差異有統計學意義因素納入多因素Logistic回歸模型,因變量:RLN損傷否=0,是=1。結果顯示再次或多次手術、RLN變異、VI區淋巴結清掃是影響老年甲狀腺開放手術患者RLN損傷的危險因素(P<0.05),使用示蹤劑是其保護因素(P<0.05)。見表2。

表2 影響RLN損傷的多因素Logistic回歸分析
3 討 論
RLN與甲狀腺血管解剖關系密切,且行程較長,因此在甲狀腺手術中容易出現RLN損傷,RLN損傷發生后,可極大影響患者身心健康,給其正常學習、工作和生活帶來不便,嚴重時甚至危及生命,主動避免甲狀腺手術中RLN損傷是關鍵〔8〕。既往觀念認為,在行甲狀腺腺體切除時,若操作僅局限于甲狀腺被膜之內,并盡量保留腺體背側少量被膜組織,則能有效避免RLN損傷,但鑒于RLN存在較多變異,通過保護RLN解剖部位來避免RLN損傷有時并不可靠,研究認為術中主動解剖、顯露RLN是保護其最有效的方式〔9〕。本研究結果提示,RLN損傷在該類群體中發生率較高。分型發現,患者RLN損傷以單側、暫時性損傷為主,這與既往報道相似〔8,10〕。本研究中因解剖不清導致的誤傷占比較高,考慮到本研究患者均為老年人,再次或多次手術占比較多,使得局部粘連嚴重,喪失了正常解剖層次;加之甲狀腺長期慢性炎癥、過大的甲狀腺腫塊使RLN偏離正常解剖、術中出血污染視野等原因,故術者容易因解剖不清出現誤傷。對于這類解剖不清患者,術中應格外小心操作,仔細辨認解剖結構,避免盲目操作。另外,因操作不當導致的分離傷、牽拉傷、灼傷、結扎傷等也占有一定比例,提示術者術中應避免粗暴操作,加強細致分離,不要一并結扎大束血管,以減少分離傷;同時術中避免過度牽拉、翻動腺體,以降低牽拉傷風險;在處理腺體殘端時,要精細、耐心,避免誤扎神經;此外,電凝過程中應避免工作刀頭側向灼傷和局部組織液高溫后灼傷神經。有研究顯示〔11〕,相比高頻電刀進行切割和凝血,采用微創鎢針能進一步減少甲狀腺開放性手術中RLN損傷風險,因此適當優化相關手術器械也可降低RLN損傷風險,不過這有賴于醫療機構經濟條件和技術水平。
本研究多因素Logistic回歸分析顯示,再次或多次手術、RLN變異、淋巴結清掃是影響老年甲狀腺開放手術患者RLN損傷的危險因素,逐一分析原因及探討可能預防措施:①手術次數:相較單次行甲狀腺手術者,再次或多次手術者原有解剖層次破壞,多存在組織粘連、瘢痕形成、解剖位置偏離等變化,術中更容易因解剖不清、辨別困難導致RLN損傷〔12〕。這提示臨床,對于再次或多次手術者應引起足夠重視,術中應重視RLN全程顯露,并加以保護,避免盲目、粗暴操作,同時可結合術中RLN監測技術以盡可能降低其損傷風險;對于雙側RLN均被瘢痕組織包裹,即便仔細分離也無法全然避免神經水腫、血供受限者,可預防性行氣管切開,以降低RLN損傷危害;此外,這一結果還提示對于存在較高復發風險的甲狀腺疾病,在首次手術時可優先考慮甲狀腺全切術進行根治,以盡可能減少復發,從而降低再次手術時RLN損傷風險。②RLN變異:RLN與甲狀腺下動脈關系并不恒定,可位于其前、后及各級分支間,存在神經與血管相互夾持,而且受甲狀腺腫瘤、氣管食管溝內淋巴結推擠,RLN位置可外移、變淺,再次手術瘢痕也可使RLN形成變異增多;此外,極少數患者因先天性解剖畸形,出現喉不返神經,這些均可導致RLN識別或分離困難,增加RLN損傷風險〔13,14〕。本研究中6例RLN變異者,5例表現為分支或走行變異,1例出現喉不返神經。對此,應進一步加強術者對RLN的解剖認知,從RLN典型特征、位置等角度提高對RLN的識別能力,必要時可沿疑似RLN的條索狀組織行程走向加以證實,對存在這些異常解剖者,避免因缺乏警惕出現誤判,在未辨認清RLN與血管解剖關系下避免盲目切斷任何條索狀組織而導致RLN損傷。文獻報道,術中可通過RLN染色法、特殊儀器來辨認RLN,從而降低RLN損傷風險〔15,16〕。③VI區淋巴結清掃:VI區淋巴結清掃對降低甲狀腺癌術后復發風險具有重要意義,但同時,患者需要清除的腫瘤周圍軟組織范圍更大,這無疑會增加相關血管和神經損傷風險〔17〕,提示對行VI區淋巴結清掃的甲狀腺手術患者需格外引起重視,術中應將RLN全程顯露,從而保證腫瘤組織能完整切除,盡可能避免RLN損傷。④示蹤劑使用:常規全甲狀腺切除+VI區淋巴結清掃容易導致甲狀旁腺及RLN損傷,術中仔細辨認甲狀腺組織及淋巴結是關鍵〔18〕。納米碳是一種具有高度淋巴系統趨向性的示蹤劑,其注射后可使甲狀腺組織其及區域淋巴管、淋巴結迅速黑染;鹽酸米托蒽醌是一種新型的淋巴結示蹤劑,其注射后可使甲狀腺腺體及區域引流淋巴結藍染,但周圍甲狀旁腺、RLN不會染色,這有利于幫助術者將手術范圍與甲狀旁腺、RLN區別開來,減少術中反復探查造成的RLN損傷〔19,20〕。既往研究報道在行甲狀腺全切及VI區淋巴結清掃術中注射納米碳,可有效降低甲狀旁腺誤切及RLN損傷率〔21〕,支持本研究結果。但目前并未見甲狀腺手術中使用鹽酸米托蒽醌為示蹤劑對RLN有保護作用的報道,后期可進一步探究。還有研究指出,腫瘤部位、手術方式、手術次數是甲狀腺癌手術RLN損傷的獨立危險因素〔22〕,與本研究有一定差異,可能受研究對象、樣本量、不同醫療單位等影響,但這些影響因素同樣值得術者重視。本研究優點在于一方面通過回顧手術錄像、術后討論等,分析了導致術中RLN損傷的可能原因,能從操作層面上對后期手術予以警示,避免醫源性損傷;另一方面,通過對可能引起RLN損傷的因素進行綜合分析,初步分析了影響老年甲狀腺開放手術患者RLN損傷的危險因素及保護因素,可為后期針對性預防提供思路。不足之處在于,本研究為單中心研究,樣本量較少,可能造成結果出現一定偏倚,后期可擴大樣本量進一步探究;此外,本研究缺乏對RLN損傷遠期恢復情況觀察,后期可延長觀察時間了解其預后情況。
綜上,老年甲狀腺開放手術患者存在較高的RLN發生率,其中手術次數、RLN變異、VI區淋巴結清掃是影響RLN損傷的危險因素,使用示蹤劑是其保護因素,可通過提高術者RLN解剖認知、加強術中RLN探查、避免盲目操作等措施預防RLN損傷發生。

