丙戊酸鈉致橫紋肌溶解伴肝損傷1例藥學監護
申書娟,李方捷,馬 燕,李 紅,馬 樂,時夢嵐,毛葉萌,吳曉瑾
0 引言
橫紋肌溶解癥(Rhabdomyolysis,RM)是指由于各種原因所致橫紋肌細胞組織急性壞死后分解,肌酸激酶(CK)、肌紅蛋白等肌肉細胞內成分入血,引起內環境紊亂,嚴重時導致急性腎損傷(Acute kidney injury,AKI)、多器官功能不全綜合征(Multiple organ dysfunction syndmme,MODS)、甚至死亡的臨床綜合征。RM多伴有急性肝腎功能損傷及代謝紊亂[1],15%~33%的患者可出現急性腎損傷,病死率高達10%[2]。隨著CK水平的升高,AKI 的發生風險也增加[3]。藥物可以導致嚴重的RM,其中血脂調節藥、抗感染藥和精神類藥物所占比例最高,聯合用藥使風險增加[4]。本文對臨床藥師參與1例丙戊酸鈉(Sodium valproate,VPA)所致橫紋肌溶解癥伴肝損傷的治療過程進行分析,以期為臨床用藥提供參考。
1 病史摘要
1.1 病例簡介 患者,男,83歲,身高165 cm,體重56 kg。2018年開始出現記憶減退,經常找不到東西,后記憶力逐漸下降,出門找不到家;2020年8月予外院就診,診斷為阿爾茨海默病,予重酒石酸卡巴拉汀膠囊3 mg bid po,病情平穩。既往有糖尿病史,目前服用阿卡波糖膠囊50 mg tid po、胰島素注射液12 U qn ih聯合門冬胰島素注射液12 U tid ih,血糖控制一般。2021年9月,患者無明顯誘因出現幻覺,自言自語,稱家里著火了,要求家里放一桶水。服藥依從性差,進食差。近半年出現吵鬧,行為紊亂,無故發脾氣,癥狀較之前明顯加重。2022年2月至外院就診,給予利培酮1.5 mg bid po控制精神行為癥狀,氯硝西泮片1 mg qn po助夜眠治療。近1周家屬覺其出現四肢無力,上午昏沉,下午精神可,但仍有吵鬧、行為紊亂等癥狀。家屬難以管理,要求住院治療,于2022年11月3日入我院治療。入院診斷:阿爾茨海默病性癡呆、糖尿病。
1.2 治療經過 入院后體格檢查:T 36.7 ℃,P 124次/min,R 23次/min,BP 139/88 mmHg。輔助檢查:肌酸激酶(CK) 125 U/L,肌酸激酶同工酶(CK-MB) 24 U/L,丙氨酸氨基轉移酶(ALT) 14 U/L,天冬氨酸氨基轉移酶(AST) 19 U/L,谷氨酰轉肽酶(GGT) 13 U/L,K+4.28 mmol/L,Na+141.0 mmol/L,白細胞計數(WBC) 7.40×109/L,中性粒細胞比例(NEUT%)72.7%,紅細胞計數(RBC)4.13×1012/L,血紅蛋白(Hb)122 g/L,降鈣素原(PCT)0.04 ng/ml;精神檢查:情感不穩,入睡困難,早醒,近事及遠事均遺忘,即刻記憶力障礙,常識差,理解和抽象概括能力差,自知力缺乏,注意力無異常,未引出思維形式和內容障礙。入院后延用門診藥物:卡巴拉汀膠囊6 mg bid po促認知、利培酮口服液1 ml qn po控制精神癥狀、佐匹克隆7.5 mg qn po促夜眠、胰島素注射液12 U qn ih、門冬胰島素30注射液8 U tid ih、阿卡波糖50 mg tid po控制血糖。11月5日,患者3 d未解大便,小便正常,予舒秘膠囊0.6 g qd通便。11月7日,仍表現吵鬧,胡言亂語,認知功能下降,簡易認知狀態評價量表(MMSE)評分7分,加用喹硫平片12.5 mg qn po控制精神癥狀,美金剛口服液2.5 ml qn po改善認識。11月11日,患者在病室中出現大喊大叫、行為紊亂,考慮精神行為癥狀加重,予調整為喹硫平片中午12.5 mg po,晚上25 mg po,加用丙戊酸鈉緩釋片250 mg qd po穩定情緒。11月14日,患者表現仍吵鬧,接觸差,問答不切題,將美金剛口服液加至5 ml qn po。11月16日,患者仍舊吵鬧,飲食欠規律,接觸欠佳,定向差,問答不切題,并有精神癥狀。生化檢查:ALT 454 U/L,AST 570 U/L,Cr 127 μmol/L,CK 12 707 U/L,CK-MB 233 U/L,K+4.41 mmol/L,Na+155.6 mmol/L,尿潛血陽性(+)。臨床藥師考慮丙戊酸鈉可引起肝功能損傷,以及有引起橫紋肌溶解的不良報告,建議醫生停用丙戊酸鈉,醫生采納。將喹硫平片加至中午12.5 mg po、晚上75 mg po控制精神癥狀,其余治療方案不變。11月17日,患者吵鬧較前稍緩解,院外會診意見:肝損傷、橫紋肌溶解,予0.9%氯化鈉注射液(NS)250 ml+復方甘草酸苷注射液40 ml qd ivgtt,雙環醇片25 mg tid po降酶保肝治療,復方氨基酸注射液(18AA-II)+維生素C注射液2 g+維生素B6注射液200 mg+5%葡萄糖注射液(GS)500 ml補液治療。11月19日,患者大小便通暢,意識清,偶有胡言亂語,尿潛血轉陰,予以心電監護、吸氧,并定期復查生化指標,CK、CK-MB持續降低(由圖1),ALT、AST、Cr也逐漸下降至正常,見圖2。11月29日,患者CK及肝酶恢復正常,飲食較前好轉,停補液,接觸交流較前好轉,病情平穩。
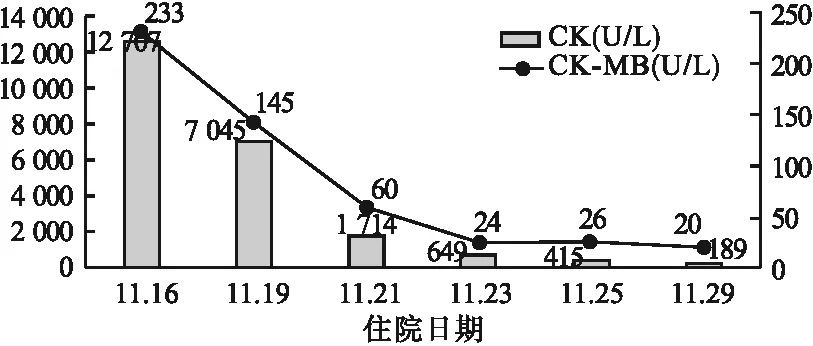
圖1 不同住院時間患者的CK、CK-MB值
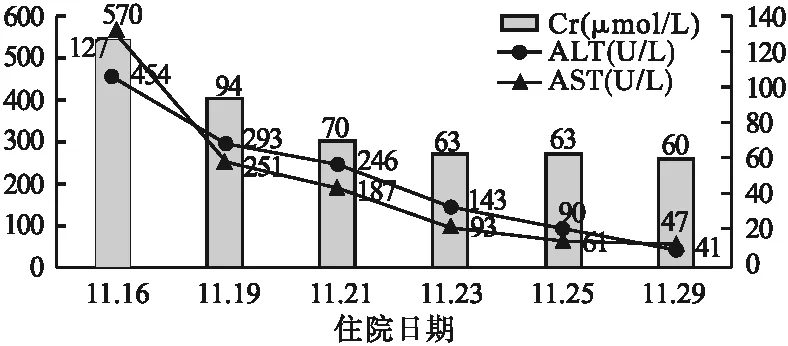
圖2 不同住院時間患者 Cr、ALT、AST值
2 討論
2.1 橫紋肌溶解癥與實驗室指標 目前,國際上尚無統一的RM診斷標準,臨床主要通過病史并結合臨床表現及相關實驗室檢查,從病因診斷、橫紋肌溶解的診斷及并發癥診斷3個方面綜合判斷。RM典型的“三聯征”為肌痛、肌無力和深色尿,僅不到10%的患者表現為“三聯征”,超過50%的患者無肌痛、肌無力表現,最初僅表現出深色尿的癥狀[5]。CK是反映肌細胞損傷最敏感的指標,CK顯著增高(高于正常高值5倍以上或>1 000 U/L)并能排除心、腦等損害導致的CK水平升高或同工酶提示損害來自骨骼肌,則基本確診[6]。肌紅蛋白的半衰期為 2~4 h,肌紅蛋白濃度在肌肉損傷后 6~8 h內趨于正常。由于血漿肌紅蛋白的半衰期短,對診斷的敏感性不如 CK,從而導致假陰性測試[7]。此外,若尿潛血陽性但鏡檢無或僅有少數紅細胞且伴有CK水平顯著增高,亦可確診。
AST、ALT廣泛存在于肝、腎、骨骼肌及腦中,其中ALT主要存在于肝中,AST以心肌含量最高,其次為肝。ALT、AST屬細胞內功能酶,細胞內外有巨大的濃度差,正常時血清中此兩種酶活性很低,肝細胞或肌肉損傷時可顯著升高[8],橫紋肌溶解癥中,可由于骨骼肌損傷而導致轉氨酶升高,多項研究表明,血清AST和ALT的變化與CK水平相關[9-11],在無明顯肝臟疾病的橫紋肌溶解癥患者中,AST通常高于ALT[12],因此,AST、ALT也是輔助診斷橫紋肌溶解癥的指標。
該患者CK高達12 707 U/L,且伴有尿潛血陽性(+),尿色為深黃色、AST、ALT均較高,AST>ALT,基本確診為橫紋肌溶解伴肝損傷。
2.2 VPA對橫紋肌及肝酶的影響 肝毒性是VPA納入FDA黑框警告的一類不良反應,曾因肝功能衰竭而致死。臨床多表現為短暫的血清轉氨酶升高,極少數情況下出現嚴重的肝毒性,多出現在治療前6個月。VPA肝毒性的發生機制尚不明確,但諸多研究認為肝毒性的機制可能有:①VPA及其代謝物可抑制線粒體β-氧化,進而干擾三羧酸循環和氧化磷酸化,影響線粒體功能,甚至導致肝損傷;②線粒體功能障礙抑制β-氧化代謝,CYP450酶介導的ω-氧化代償性增加,生成的肝毒性物質啟動細胞死亡信號,加重肝損傷;③VPA可誘導脂質代謝紊亂,引起肝脂肪變性,可能導致肝臟毒性[13]。
VPA所致橫紋肌溶解報道較少,Walker等[14]報道了2例由VPA治療導致橫紋肌溶解癥的病例,分別為44 歲的非洲裔美國女性和60歲的西班牙裔男性,2例患者均接受至少5年的VPA治療。治療后,女性患者死亡,男性患者恢復出院。Meyer等[15]報道1例癲癇癥嬰兒服用VPA后出現嚴重橫紋肌溶解,停用VPA后,血清CK和肌紅蛋白水平逐漸下降,并在1周內恢復正常。
此外,應警示可能患有Ⅱ型肉堿棕櫚酰基轉移酶缺陷者,注意VPA致橫紋肌溶解的風險增高。Kottlors 等[16]首次報道了CPTII型缺陷患者由VPA引發急性橫紋肌溶解癥的發生。長鏈脂肪酸構成人類在長時間禁食或運動期間產生能量的主要來源,VPA可通過嚴重損害脂肪酸 β-氧化而導致 CPTII型缺陷患者發生急性橫紋肌溶解癥,CPTII型缺陷患者應避免使用VPA。
2.3 橫紋肌溶解癥與藥物使用相關性評價 該患者入院時,延用門診的藥物治療方案,肌酸激酶及肝酶均正常,11月11日加用VPA,11月16日患者出現橫紋肌溶解,停用VPA并補液治療,11月19日肌酸激酶及肝酶持續下降,11月29日肌酸激酶及肝酶均降至正常。其中聯合用藥卡巴拉汀膠囊6 mg bid po、利培酮口服液1 mg qn po、佐匹克隆7.5 mg qn po、胰島素注射液12 U qn ih、門冬胰島素30注射液8 U tid ih、阿卡波糖50 mg tid po,在不良反應發生時用藥品種和劑量未發生變化。
根據國家藥品不良反應監測中心制定的不良反應因果判定方法進行如下判定:①患者在服用VPA期間出現橫紋肌溶解與肝酶升高,不良反應的發生與VPA的使用有合理的時間關系;②藥品說明書中載明VPA可導致橫紋肌溶解及肝損傷;③停用VPA后,橫紋肌溶解及肝功能指標持續恢復;④此后未再次使用VPA;⑤合并用藥中可能導致橫紋肌溶解的有喹硫平,但橫紋肌溶解及肝功能恢復后,應用上述藥物并未再次發生RM。排除其他疾病引起該不良反應的可能性,VPA致橫紋肌溶解及肝損傷可能性最大,因果關系評價為“很可能”。
3 不良反應的處理
懷疑橫紋肌溶解癥時,無論其病因如何,最重要的治療目標之一是避免急性腎損傷[17-18]。橫紋肌溶解的治療原則為去除誘因和支持治療[19],患者行為紊亂,胡言亂語,有幻覺妄想,CK及肝酶均升高,VPA的肝毒性納入了FDA黑框警告,且有橫紋肌溶解不良反應的報道,臨床藥師綜合考慮以上因素,建議臨床醫生先暫停使用VPA,同時補液,擴大腎血流量,增加腎小球率過濾和排尿。對于橫紋肌溶解癥的治療仍存在爭議,美國創傷危重癥外科協會委員會臨床共識建議(2022年版),選用乳酸林格氏溶液或生理鹽水(0.9%或0.45%)作為復蘇液體,可以400 ml/h為起始速率,目標導向治療的尿量為1~3 ml/(kg·h),最高可達300 ml/h[20],同時也指出,碳酸氫鈉和/或利尿劑(甘露醇、袢利尿劑)預防橫紋肌溶解引起的 AKI 療效的臨床研究因缺乏適當的對照組、標準化定義、回顧性設計和低統計功效而受到限制。橫紋肌溶解癥的管理指南指出,靜脈液體復蘇降低了橫紋肌溶解癥患者急性腎功能衰竭的發生率和透析需求,給予碳酸氫鹽和甘露醇均未改善橫紋肌溶解癥患者急性腎功能衰竭的發生率和透析需求[21]。有文獻指出,僅在需要糾正酸中毒的情況下才應使用碳酸氫鈉,盡管采用足夠的液體,也只能在尿量維持在300 ml/h或更高時,才能應用[22]。該患者予復方甘草酸苷注射液、雙環醇片降酶保肝治療,復方氨基酸注射液、維生素C注射液、維生素B6注射液、5% GS補液治療,小便正常后,CK及肝酶逐步恢復正常。
患者腎功能不全,入院時eGFR為57 ml/min,橫紋肌溶解癥發生時,eGFR一度下降至30 ml/min,給予患者去除誘因支持治療,隨著不良反應的好轉,腎功能逐漸恢復。11月29日,eGFR升至65 ml/min。對于輕中度腎功能不全患者,藥品說明書中提示,利培酮可根據個人需要,劑量逐漸加至1日2次,1次1~2 mg,該患者用量為1 mg,在推薦劑量范圍之內。腎功能損害患者長期服用佐匹克隆后,未檢測到佐匹克隆及其代謝產物的蓄積,為保證安全性,佐匹克隆可減至3.75 mg,在7.5 mg/d的情況下注意監測腎功能,該患者佐匹克隆用至7.5 mg/d,須關注腎功能。楊雅麗等[23]研究顯示,阿卡波糖(50 mg tid po)聯合胰島素在糖尿病腎病治療中,可顯著降低血糖、改善腎功能。該患者阿卡波糖50 mg tid po用量合理,而卡巴拉汀、喹硫平、美金剛、丙戊酸鈉無需調整劑量。綜上,該患者用藥劑量基本合理,治療過程中應嚴密監測腎功能,及時調整用藥治療方案。在發生不良反應后,臨床醫生及時采取停用可疑藥物和對癥治療,治療方案合理。
4 患者的監護及預后
對于橫紋肌溶解患者,應注意觀察尿色、尿量,補液治療期間充分根據出量調整其輸液速度,確保正常排尿,若尿液顏色變深則及時通知醫生,以防出現急性腎衰竭。此外,應監測各種并發癥,從無癥狀的肌紅蛋白升高到電解質失衡、水腫和有毒細胞成分的積累,包括高鉀血癥、肝功能障礙、心功能障礙、AKI、急性腎功能衰竭、彌散性血管內凝血和筋膜室綜合征[20]。AKI是橫紋肌溶解最常見的全身性并發癥,也是與橫紋肌溶解相關的發病和死亡的主要原因。橫紋肌溶解引起的 AKI 中,高鉀血癥通常發生在疾病的早期,應密切監測血鉀水平,并連續評估。該患者血鉀一直處于正常范圍之內。在補液過程中,需要監測心功能。因為大量輸液可導致充血性心力衰竭和肺水腫,特別是對老年患者或有心肺危險因素的患者[24]。
橫紋肌溶解癥的早期發現、診斷和治療是避免死亡的關鍵,當該綜合征得到及時和適當的治療時,患者的預后通常良好。研究表明,非早期治療組(超過6 h明確診斷并給予治療者為非早期治療組)患者的病死率明顯高于早期治療組(發病6 h內明確診斷并給予有效治療),如果該綜合征進一步發展為急性腎功能衰竭,則患者的預后較差[25]。VPA所致橫紋肌溶解伴急性腎損傷及藥物性肝損害的治療基本包括穩定生命體征、解除橫紋肌溶解誘因、改善腎功能、保肝、預防并發癥等方面,本病例中給予患者及時停用丙戊酸鈉,并對癥治療,即補液維持營養和生命體征,應用雙環醇、甘草酸苷保肝降酶等,持續治療11 d,并對患者病癥恢復情況予以監測,臨床效果較為理想。
5 小結
丙戊酸鈉可導致嚴重的橫紋肌溶解,臨床醫師在用藥過程中需盡早識別和發現此類不良反應,早期及時干預,一旦診斷明確,應停用藥物,關注患者血常規及肝腎功能,同時予以對癥支持治療,如補液、糾正水電解質紊亂、降溫、預防感染等措施,減輕藥物對患者的損傷。

