阻塞性睡眠呼吸暫停低通氣綜合征伴腦卒中患者睡眠狀況對情緒及日間疲勞的影響
劉奕罕, 朱 寧, 薛孟周, 朱洪山, 陳 晨
(鄭州大學第二附屬醫院 神經康復科, 河南 鄭州, 450000)
阻塞性睡眠呼吸暫停低通氣綜合征(OSAHS)是一種常見的睡眠呼吸障礙性疾病,其臨床癥狀包括日間嗜睡、疲勞、情緒低落、易怒、注意力下降、定向力下降等[1]。研究[2]發現,腦卒中與OSAHS的關系密切,兩者相互誘發,互為因果,多為共患病。腦卒中患者的OSAHS患病率高于一般人群,與OSAHS相關的心腦血管和代謝改變也增加了腦卒中風險[3-4]。OSAHS作為腦卒中的獨立危險因素,不僅對患者的日常生活和身心健康產生影響,而且還可能與腦卒中的復發、生活質量下降、功能結局不佳有關[5]。與單純腦卒中患者相比,腦卒中伴OSAHS患者承受更重的心理負擔,常伴有嚴重的焦慮、抑郁等心理問題[6], 且日常功能水平較差,治療和康復所需要的時間更長,故應引起重視。既往關于腦卒中或OSAHS患者的睡眠、認知功能方面研究較多,但關于腦卒中伴OSAHS患者的睡眠狀況、焦慮、抑郁情緒、日間疲勞狀況方面研究的文獻較少。本研究通過對腦卒中伴OSAHS患者及單純腦卒中患者睡眠狀況、情緒及日間疲勞進行評估,并分析腦卒中伴OSAHS患者睡眠狀況對焦慮、抑郁情緒及日間疲勞的影響,為后續臨床干預提供相關依據,以期幫助腦卒中伴OSAHS患者更好地改善睡眠狀況,了解自身心理狀態,減輕精神壓力,提高日常生活能力,改善生活質量及預后。
1 資料與方法
1.1 一般資料
選取2022年5月—2023年2月在鄭州大學第二附屬醫院就診的符合納入標準的112例腦卒中患者為研究對象,根據多導睡眠監測(PSG)結果,將研究對象分為2組,其中觀察組包括54例腦卒中伴OSAHS患者,對照組包括58例腦卒中患者。根據睡眠呼吸暫停低通氣指數(AHI)將觀察組患者進一步分為輕度組(15例,腦卒中伴輕度OSAHS, AHI 5~15次/min)和中重度組(39例,腦卒中伴中重度OSAHS, AHI>15次/min)。納入標準: ① 符合全國第4屆腦血管病學術會議修訂的《各類腦血管疾病診斷要點》[7]中腦卒中診斷標準,并經頭顱CT或磁共振成像(MRI)確診者; ② 腦卒中病程為2周~6個月,且病情穩定,生命體征平穩者; ③ 符合《睡眠障礙國際分類(第3版)》[8]中OSAHS的診斷標準,并經PSG證實者; ④ 患者無嚴重智力、語言理解及行為能力障礙,能完成量表測評者; ⑤ 美國國立衛生院卒中量表(NIHSS)評分≤15分者。排除標準: ① 意識障礙,不能配合PSG檢測及量表評估者; ② 腦卒中伴中樞性或混合性睡眠呼吸暫停低通氣綜合征等其他睡眠疾病的患者; ③ 腦卒中前有焦慮、抑郁情緒者; ④ 患有精神疾病、免疫系統疾病、嚴重肝腎功能不全者。本研究已獲得鄭州大學第二附屬醫院醫學倫理委員會批準(批件號2022214), 患者本人或其法定代表人簽署知情同意書。
1.2 研究方法
1.2.1 睡眠狀況評估: 采用PSG評估研究對象的睡眠狀況。所有入組患者均在睡眠呼吸監測專用實驗室(室溫和濕度適宜)行PSG(記錄時間≥7 h)。監測當日禁飲酒及咖啡,停用鎮靜催眠類藥物,建議患者監測當日遵循日常睡眠習慣,必要時進行適當調整。睡眠監測分析系統同步記錄腦電、心電、肌電、眼動、呼吸運動等指標。PSG結果由專業人員根據美國睡眠醫學會制定的《睡眠及其相關事件判讀手冊》[9]進行判讀,記錄相關監測數據,包括AHI、深睡眠比例、覺醒指數、夜間平均血氧飽和度(MSaO2)、夜間最低血氧飽和度(LSaO2)。
1.2.2 焦慮、抑郁狀況評估: 采用漢密爾頓焦慮量表(HAMA)和漢密爾頓抑郁量表(HAMD)評估研究對象的心理狀況。HAMA包括精神性焦慮和軀體性焦慮2個部分,總分≥7分表示存在焦慮情緒,分數越高表示焦慮程度越嚴重; HAMD包括7個因子,分別為焦慮和軀體化、體質量、認知障礙、日夜節律、阻滯、睡眠障礙和絕望感,總分≥8分表明存在抑郁情緒,分數越高表示抑郁程度越重。
1.2.3 日間疲勞評估: 采用疲勞嚴重程度量表(FSS)評估研究對象的疲勞狀況,該量表由9個條目組成,分數越高表示日間疲勞狀況越嚴重。
1.3 統計學方法

2 結 果
2.1 2組一般資料比較
2組患者年齡、性別、體質量指數(BMI)、婚姻、受教育年限、收入水平、卒中類型、病程、病灶部位、NIHSS評分比較,差異無統計學意義(P>0.05), 見表1。

表1 2組患者一般資料比較
2.2 2組睡眠狀況、HAMA評分、HAMD評分、FSS評分比較
觀察組覺醒指數、HAMA評分、HAMD評分、FSS評分均高于對照組,深睡眠比例、MSaO2、LSaO2低于對照組,差異有統計學意義(P<0.05), 見表2。

表2 2組患者睡眠狀況與HAMA評分、HAMD評分、FSS評分比較
2.3 觀察組AHI與睡眠狀況、HAMA評分、HAMD評分、FSS評分相關性
觀察組AHI與覺醒指數呈正相關(r=0.711,P<0.001), 與HAMA評分呈正相關(r=0.453,P=0.001), 與HAMD評分呈正相關(r=0.389,P=0.004), 與FSS評分呈正相關(r=0.414,P=0.002), 與深睡眠比例、MSaO2、LSaO2呈負相關(r=-0.472、-0.584、-0.676,P<0.001)。
2.4 中重度組睡眠狀況、HAMA評分、HAMD評分、FSS評分與輕度組比較
中重度組覺醒指數、HAMA評分、HAMD評分、FSS評分高于輕度組,深睡眠比例、MSaO2、LSaO2低于輕度組,差異有統計學意義(P<0.05), 見表3。
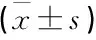
表3 中重度組與輕度組的睡眠狀況、FSS評分、HAMA評分、HAMD評分比較
2.5 觀察組睡眠狀況與HAMA評分、HAMD評分、FSS評分相關性
觀察組覺醒指數與HAMA評分、HAMD評分、FSS評分呈正相關(P<0.05); 深睡眠比例、MSaO2、LSaO2均分別與HAMA評分、HAMD評分、FSS評分呈負相關(P<0.05), 見表4。

表4 觀察組睡眠狀況與HAMA評分、HAMD評分、FSS評分的相關性分析
3 討 論
OSAHS與腦卒中相互誘發, 2種疾病合并存在時相互促進,危害相較于2種疾病單獨存在時增加[10]。OSAHS患者睡眠期間反復出現呼吸暫停、低氧導致患者呼吸困難而被迫覺醒,頻繁的低氧和覺醒過度激活交感神經系統,破壞了正常的睡眠結構,主要表現為淺睡眠延長、覺醒指數增加、深睡眠快速動眼睡眠期(REM)縮短等。腦卒中患者也存在不同程度的睡眠結構紊亂,常表現為睡眠效率降低、深睡眠比例減少、覺醒次數增多等[11]。本研究顯示,觀察組覺醒指數高于對照組,深睡眠比例、MSaO2、LSaO2低于對照組; 中重度組覺醒指數高于輕度組,深睡眠比例、MSaO2、LSaO2低于輕度組; AHI與覺醒指數呈正相關,與深睡眠比例、MSaO2、LSaO2呈負相關。說明OSAHS加重了腦卒中患者睡眠狀況的混亂程度,使得夜間缺氧程度加重、睡眠連續性進一步下降,深睡眠比例明顯降低,且OSAHS的嚴重程度與患者睡眠狀況有關,隨著OSAHS病情的進展,以上各項指標變化更明顯。
研究[12]顯示, OSAHS患者出現日間疲勞的頻率高于日間嗜睡。卒中后疲勞是腦卒中患者最常見的并發癥之一,為一種經休息后不能緩解的病理性疲勞,這不僅影響患者康復療效,且增加了腦卒中患者的病死率和復發率。既往研究[13]顯示,卒中后疲勞更易發生于伴睡眠障礙的腦卒中患者,特別是在伴睡眠呼吸暫停的患者中發生率更高。本研究顯示,觀察組FSS評分高于對照組,中重度組FSS評分高于輕度組, AHI與FSS評分呈正相關,提示OSAHS加劇了腦卒中患者的日間疲勞程度,且OSAHS的嚴重程度與日間疲勞有關,隨著OSAHS程度的加重,疲勞狀況更加明顯。對觀察組疲勞狀況與睡眠呼吸參數行相關性分析,結果顯示, FSS評分與MSaO2、LSaO2、深睡眠比例呈負相關,與覺醒指數呈正相關。考慮可能的機制為: ① OSAHS導致腦卒中患者夜間陣發性低氧及CO2潴留,引起微覺醒增加,睡眠片段化導致患者反復覺醒[14], 加劇了患者日間疲勞程度。② 慢性間歇性缺氧及反復低氧血癥會導致與睡眠時相相關的炎癥介質或神經遞質水平升高,使患者疲勞[15]。③ 深睡眠階段雖占比較小,但改善疲勞的作用較明顯,腦卒中伴OSAHS患者深睡眠比例明顯減少,疲勞狀況加重。④ 李雁鵬等[16]用噪音混合刺激的方法構造睡眠片段化動物模型,出現了疲憊及頻繁困倦等癥狀,提示睡眠片段化與疲勞有關,與本研究結果一致。
AIKENS J E等[17]研究表明, OSAHS導致的睡眠紊亂、反復憋醒和長期慢性間歇性缺氧不僅會導致與負面情緒調節相關的神經細胞及腦組織的直接損傷[18], 而且會導致交感神經興奮以及皮質醇過度分泌,對神經元造成難以逆轉的損傷,影響部分腦區對情緒的調控,提高了焦慮、抑郁情緒的發生率[19]。卒中后焦慮、抑郁為腦卒中患者較為常見的并發癥之一,且幾乎均伴發睡眠障礙[20-21], 睡眠障礙程度嚴重影響腦卒中伴焦慮、抑郁患者神經功能的恢復與康復療效。本研究中,觀察組HAMA評分、HAMD評分高于對照組,中重度組HAMA評分、HAMD評分高于輕度組, AHI與HAMA評分、HAMD評分呈正相關,提示OSAHS加重了腦卒中患者的焦慮、抑郁情緒,且OSAHS的嚴重程度與焦慮、抑郁情緒有關, OSAHS病情越重,不良情緒的風險越高。研究[22]提示, AHI的升高使神經生長因子分泌減少甚至缺乏,導致不能修復機體大量受損的神經元,從而加重焦慮、抑郁情緒,與本研究結果一致。此外,觀察組MSaO2、LSaO2與HAMA評分、HAMD評分呈負相關,考慮可能是OSAHS加重了腦卒中患者夜間缺氧程度,而慢性間歇性缺氧引起腦功能區損傷被認為是心理異常的機制之一,隨著OSAHS病情的進展,腦卒中患者缺氧程度加重,進一步損傷了與心理調節有關的神經元,加重焦慮、抑郁情緒。本研究中,觀察組HAMA評分、HAMD評分與深睡眠比例呈負相關,提示腦卒中伴OSAHS患者隨著深睡眠比例的減少,心理狀況進一步惡化,與研究結果一致。覺醒指數是睡眠連續性的體現,睡眠片段化一方面使患者不能擁有正常的睡眠周期,導致睡眠結構紊亂,不利于患者自身心理調節功能的恢復,另一方面會導致睡眠Ⅳ期出現δ波反彈促進負面情緒的產生。本研究顯示,觀察組覺醒指數與HAMA、HAMD評分呈正相關,考慮腦卒中伴OSAHS患者嚴重的睡眠片段化加重了患者的焦慮、抑郁情緒。
綜上所述,腦卒中伴OSAHS患者的睡眠狀況在一定程度上影響患者的焦慮、抑郁情緒和疲勞狀況,且嚴重的睡眠結構紊亂與患者的負面情緒、日間疲勞有關。臨床工作中,醫師要關注腦卒中伴OSAHS患者的睡眠狀況、情緒及日間疲勞狀況,盡早干預,全面治療,以期減少患者不良結局,提高患者生活質量。本研究由于時間較短且樣本量較少,有待今后擴充樣本量以及進行前瞻性臨床研究進一步完善結果,加以證實。

