中藥聯合耳穴壓豆治療肝火亢盛型高血壓的臨床優勢評價
王南萍,鄧國法
蘇州工業園區星湖醫院內科,江蘇蘇州 215000
高血壓是最常見的慢性非傳染性疾病之一,也是心腦血管病最主要的危險因素,具有患病率高,危害較大的特點。近年來,隨著社會經濟的高速發展,人們生活水平的逐漸提高,受到生活方式變化、飲食結構改變等多方面因素影響,臨床中高血壓病的發生率也呈現逐漸上升趨勢。如何針對此類患者進行高效、科學的治療,是臨床關注的重點[1]。實踐中,圍繞此類患者的干預,方案主要包含兩類,即藥物/非藥物,其中前者存在著一定的局限性,即藥物不良反應發生率較高,而且還會給患者帶來身心壓力與經濟負擔[2]。在祖國醫學中,高血壓病屬于“眩暈”“頭痛”范疇,具有“肝火亢盛”“陰虛陽亢”“痰濁內阻”“腎虛血瘀”等分型,高血壓病的發生主要與肝陽上亢、心火熾盛等因素有關,而借助中醫療法,能夠實現針對高血壓病患者的多靶點、多途徑治療,有助于改善病癥,且治療安全性較高,患者接受度高[3]。研究由此角度出發,就中藥聯合耳穴壓豆治療的臨床實踐成效展開分析,觀察對象為2022 年1 月—2023 年1 月蘇州工業園區星湖醫院收治的肝火亢盛型高血壓病患者60 例,設計對照試驗,展開差異化評估。現報道如下。
1 資料與方法
1.1 一般資料
篩取本院門診就診的60 例肝火亢盛型高血壓病患者,以隨機數表法分組,觀察組30 例,對照組30 例。觀察組中男19 例,女11 例;年齡55~79 歲,平均(62.62±5.11)歲;體質指數22~36 kg/m2,平均(26.22±3.35)kg/m2;病程1~7 年,平均(3.25±1.13)年。對照組中男15 例,女15 例;年齡58~79 歲,平均(62.59±5.15)歲;體質指數22~36 kg/m2,平均(26.18±3.41)kg/m2;病程1~7 年,平均(3.13±1.20)年。兩組基礎資料對比,差異無統計學意義(P>0.05),具有可比性。本研究已經過醫學倫理委員會批準。
1.2 診斷標準
1.2.1 西醫診斷標準 高血壓診斷標準參照2022 年《中國高血壓臨床實踐指南計劃書》[4]中高血壓的診斷標準。
1.2.2 中醫診斷標準 參照《中醫內科學》[5]中“眩暈”的診斷標準以及肝火亢盛型的辨證標準:主證有眩暈耳鳴,頭目脹痛,口苦。次證有每因煩勞而頭暈,頭痛加劇,甚則仆倒,肢體震顫,顏面潮紅,急躁易怒,少寐多夢,舌質紅,苔黃,脈弦或數。具備所有主證或具備主證2 項、次證2 項,可屬本證。
1.3 納入與排除標準
納入標準:①符合中西醫診斷標準;②年齡55~79 歲;③對本次研究所涉及治療方法、藥品無過敏、禁忌證;④知曉研究過程,自愿參與,取得同意書。排除標準:①非研究限定病案類型患者;②在入組前,即已存在對應治療歷史患者;③不適宜進行研究中所涉及治療內容患者;④存在其他急危重癥,需分別對應處理患者。
1.4 方法
入組后對照組患者均進行常規西藥治療:取苯磺酸左旋氨氯地平片(國藥準字H20 103342;規格2.5 mg×14 片)指導患者口服用藥,2.5 mg/次,1 次/d,療程根據患者病情情況設定為1 月。
觀察組在常規西藥治療基礎上,結合中藥聯合耳穴壓豆治療:①中藥治療:以天麻鉤藤飲為基礎方,自擬方為天麻12 g、鉤藤(后下)12 g、石決明(炮制品,先煎)15 g、梔子(炮制品)12 g、黃芩10 g、川牛膝15 g、杜仲(炮制品)15 g、益母草15 g、桑寄生(炮制品)15 g、首烏藤15 g、茯神15 g;臨證加減:眩暈劇烈,伴手足麻木或震顫,加龍骨(炮制品,先煎)15 g、牡蠣(炮制品,先煎)10 g;口苦目赤,煩躁易怒,加龍膽9 g、牡丹皮12 g、夏枯草15 g;目赤便秘,加大黃(后下)3 g、芒硝(沖服)6 g;1 劑以水煎服,每日早晚溫服,100 mL/次,10 劑為1 療程,共3 療程。②耳穴壓豆治療:取主穴神門,皮質下,降壓溝,根據辨證分型加以配穴;耳穴壓豆操作時,注意一手持探針,定位患者對應敏感點后,以75%醫用酒精對耳廓進行消毒操作,后取膠貼將王不留行籽粘貼在對應穴位處,對每個穴位進行按壓5 次,手法由輕至重,患者逐步適應后,待患者感到酸、麻、脹痛即可,3 次/d,每3 d更換1次王不留行籽。
1.5 觀察指標
以血壓控制效果,中醫癥候積分改善效果,治療不良反應發生情況為評價標準,對比不同治療方案的臨床優勢。①血壓控制效果:于治療前、療程結束后,對患者血壓水平(24 h 收縮壓、24 h 舒張壓、白天收縮壓、白天舒張壓、夜間收縮壓、夜間舒張壓)進行測定,連續3 d,取測量平均值作為最終比較值[6]。②中醫證候積分改善效果:以肝火亢盛型高血壓病主要癥候表現:眩暈頭痛、急躁易怒、面紅目赤、口干口苦、便秘作為本次研究中中醫癥候積分評判指標[7],分別以無癥狀、輕度癥狀、中等癥狀、嚴重癥狀對應1~4 分,評分越高,反饋癥狀越嚴重。③治療不良反應發生情況:該項目以統計值為準,納入不良反應類型(失眠多夢、頭暈、皮疹等)總發生例數。
1.6 統計方法
采用SPSS 20.0 統計學軟件分析數據,計數資料以例數(n)和率(%)表示,行χ2檢驗,符合正態分布的計量資料以(±s)表示,行t檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者血壓控制效果比較
治療后,觀察組患者不同時間/不同基準維度血壓指標測定值均低于對照組,差異有統計學意義(P<0.05)。見表1。
表1 兩組患者血壓控制效果比較[(±s),mmHg]
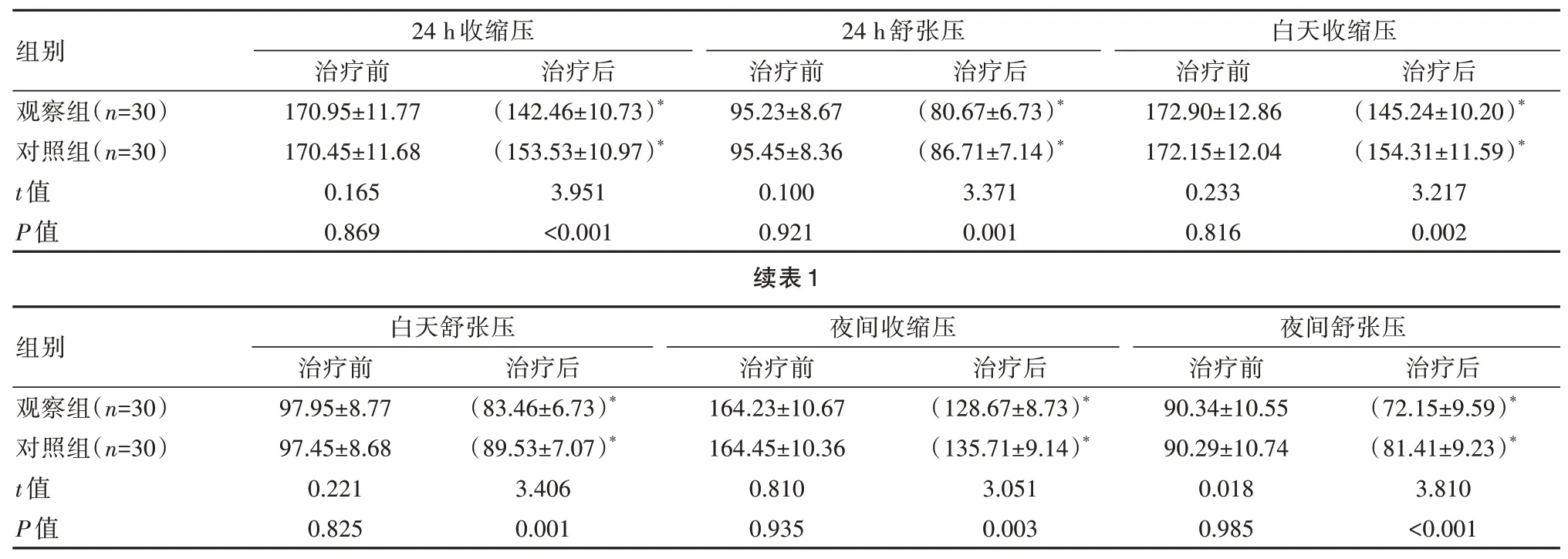
表1 兩組患者血壓控制效果比較[(±s),mmHg]
注:與治療前相比,*P<0.05。
?
2.2 觀察組中醫證候積分比較
治療后,觀察組中患者肝火亢盛型高血壓病眩暈頭痛、急躁易怒、面紅目赤、口干口苦、便秘等中醫癥候積分值與治療前相比,差異有統計學意義(P<0.05)。見表2。
表2 觀察組治療前后中醫證候積分比較[(±s),分]

表2 觀察組治療前后中醫證候積分比較[(±s),分]
?
2.3 兩組患者治療不良反應發生情況比較
觀察組治療不良反應總發生率低于對照組,但差異無統計學意義(P>0.05)。見表3。

表3 兩組患者治療不良反應發生情況比較
3 討論
高血壓作為臨床常見心血管疾病,也是卒中、心力衰竭、冠心病等諸嚴重心腦血管病的主要危險因素。近年來,臨床中高血壓病的發病率呈逐漸升高、且年輕化的趨勢[8]。以往,臨床中針對高血壓病,主要以西藥治療以維持血壓水平,但西藥降壓藥物雖然能夠一定程度上控制血壓,但長期用藥不僅存在藥物不良反應問題,還會給患者帶來經濟壓力,患者難以承受[9]。
在中醫理論中,將高血壓疾病歸咎于內臟腑器官的氣血陰陽失調、風火痰瘀虛,而誘發這些因素的主要原因又是患者自身體質偏盛、飲食不當、過度勞累及心情抑郁等,最終引起患者肝火亢盛,出現特征性高血壓疾病[10]。因此,有學者提出肝火亢盛型高血壓病的發病與肝、腎關系緊密,其中腎是發病根源、肝是發病部位,根據高血壓疾病的發病機制而言,臨床在治療時應本著平肝潛陽的原則進行[11]。
本次研究中,即結合肝火亢盛型高血壓病患者的病理特征,予以觀察組實行中藥聯合耳穴壓豆治療,在中藥治療中,選擇藥劑組成成分天麻、鉤藤、石決明、梔子、黃芩、川牛膝、杜仲、益母草、桑寄生、首烏藤、茯神。方中天麻、鉤藤為君藥,天麻具有平肝熄風、祛風止痛之效用,鉤藤具有舒筋除眩、下氣寬中之效用。石決明咸寒質重,具有平肝潛陽、清肝明目之效用;川牛膝引血下行,具有逐瘀通經、疏利水道之效用,共為臣藥。杜仲、桑寄生具有補益肝腎之效用;黃芩、梔子清肝熱,有助于肝陽的折降、平肝之效用;益母草具有平降肝陽、活血利水效用;首烏藤、茯神具有安神定志之功效[12];均為佐藥,諸藥合用,可有效降低患者體內氣火,達到平肝潛陽的治療目的。本次研究結果顯示,治療后,觀察組中患者肝火亢盛型高血壓病眩暈頭痛、急躁易怒、面紅目赤、口干口苦、便秘等中醫證候積分值均低于治療前(P<0.05)。在張磊[13]研究中,針對研究同類型患者,取中藥聯合耳穴壓豆治療,可有效改善中醫癥候積分。說明了中藥聯合耳穴壓豆治療的安全性與有效性。
在耳穴壓豆治療中,耳部作為人體的特殊部位,能夠間接聯系機體的經脈、臟腑,神經分布與大腦皮層較密切,通過刺激耳穴,能夠產生一定的神經刺激效果,影響中樞反應[14],針對肝火亢盛型高血壓病患者,耳穴壓豆通過刺激神門,皮質下,降壓溝等穴位,幫助患者與肝臟、腎臟建立聯系,調節患者神經中樞,臟腑,幫助患者靜心凝神、涼血疏肝、調節肝腎,提升患者的血壓控制效果,本次研究結果也顯示,治療后,觀察組中患者血壓指標對比,24 h 收縮壓(142.46±10.73)mmHg、24 h 舒張壓(80.67±6.73)mmHg 均低于對照組(P<0.05),在陶雅等[15]研究中,將耳穴埋豆聯合應用于原發性高血壓患者中,患者的血壓水平得到有效控制,觀察組干預24 h 收縮壓為(128.25±4.12)mmHg,24 h 舒張壓為(95.41±4.06)mmHg 均低于對照組(P<0.05),說明了耳穴埋豆對于控制患者血壓水平的積極效果。
綜上所述,將中藥聯合耳穴壓豆治療技術引入肝火亢盛型高血壓患者中,對于各項指標的改善作用積極、顯著,保證了有效性,突出了安全性,臨床可行性高。

