CT 后處理重建技術在直徑<3 cm 肺磨玻璃結節診斷中的應用價值
張流柳,湯紫娟,熊猛
吉安市第一人民醫院 (江西吉安 343000)
肺磨玻璃結節(ground glass nodule,GGN)是指肺內結節展開檢查時薄層CT 圖像呈現出的云霧狀部分,如持續時間過長,提示患者可能出現癌前病變或早期肺腺癌[1]。GGN 癥狀不明顯,檢出途徑主要為體檢,其生長速度較慢,具有惰性屬性,一般能獲得良好預后。GGN 多常采取CT 檢查,成像基礎為密度變化。相關研究顯示,GGN 具有較高發生率,一般為3%~5%,可能在間質纖維化或感染中檢出,也可能于局部出血和腫瘤中發現[2]。隨著醫療技術的不斷進步,低劑量CT 檢查及圖像重建處理技術逐漸成熟,GGN 檢出率隨之增加,特別是直徑<3 cm 的GGN。若GGN 為惡性,則可能影響患者生命安全。因此,盡早發現惡性GGN,予以診治,是改善預后的關鍵。目前,臨床關于不同重建技術檢驗直徑<3 cm GGN 效果的研究報道較少。本研究以直徑<3 cm GGN 患者為對象,分析CT 后處理重建技術的診斷效果,現報道如下。
1 資料與方法
1.1 一般資料
選取2022年5月至2023年5月我院收治的65例GGN 患者(68 個結節)進行研究,其中男31 例,女34 例;年齡25~79 歲,平均(58.18±5.71)歲;良性結節28 個[炎性灶10 個、不典型腺瘤樣增生(atypical adenomatous hyperplasia,AAH)18 個],惡性結節40 個[肺原位腺癌(adenocarcinoma in situ,AIS)17 個、微浸潤腺癌(minimally invasive adenocarcinoma,MIA)13 個、浸潤性腺癌(invasive adenocarcinoma,IAC)10 個]。采取肺窗重建(肺窗組)及縱隔窗重建(縱隔窗組)。
納入標準:資料完整;CT 圖像采集時間均為診治前3 周;GGN 直徑均<3 cm;采集圖像質量優良,清晰度高。排除標準:合并嚴重并發癥;存在精神病史;不配合研究。
1.2 方法
所有患者均于治療前接受檢查。取仰臥位,選取16 排螺旋CT(飛利浦),雙源CT(西門子)。管電壓參數120 kV,螺距0.75~1.50,采取自動管電流,準直寬度為1.0~2.5 mm。展開薄層重建,采取肺窗骨算法,窗寬參數為-1 500 HU,窗位參數為-700 HU;同時,采取縱隔窗軟組織算法,窗寬參數為400 HU,窗位參數為20 HU。
由2 名5 年以上工作經驗的放射科醫師獨立評估圖像,如評估結果有爭議,則協商處理。GGN判斷方法為:檢查肺內結節,觀察薄層CT 圖像,可見云霧狀。觀察GGN 的CT 征象,包括形狀、分葉征、毛刺征、邊緣、胸膜凹陷征、空泡征血管、血管增粗征和血管糾集征。針對GGN,測量病灶直徑及實性成分直徑。
1.3 觀察指標
(1)比較兩組的診斷效能。(2)分析不同病理類型GGN 的CT 征象、實性成分和大小。
1.4 統計學處理
2 結果
2.1 診斷效果
肺窗組采取肺窗重建檢查:惡性34 個,良性34 個;縱隔窗組采取縱隔窗重建檢查:惡性41 個,良性27 個,見表1~2。
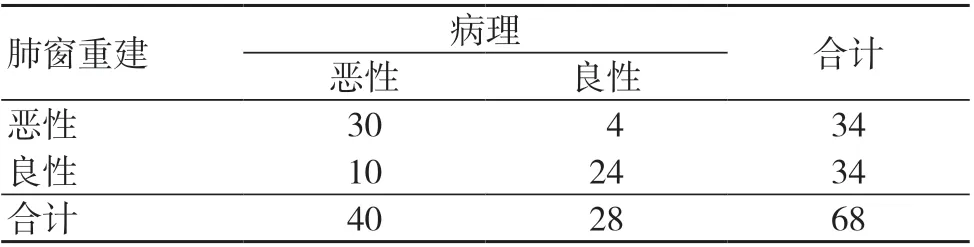
表1 肺窗組診斷效果(個)
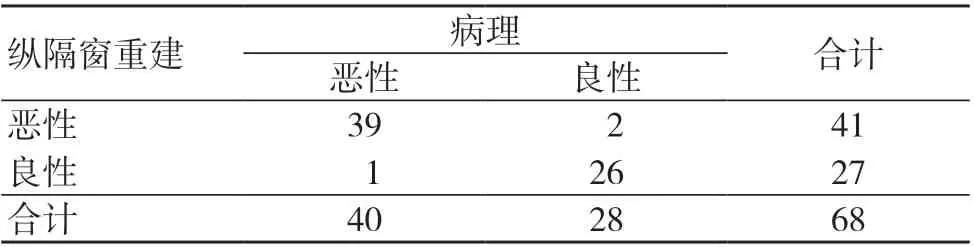
表2 縱隔窗組診斷效果(個)
2.2 兩組診斷效能比較
縱隔窗組的診斷準確率及靈敏度高于肺窗組,差異有統計學意義(P<0.05),見表3。
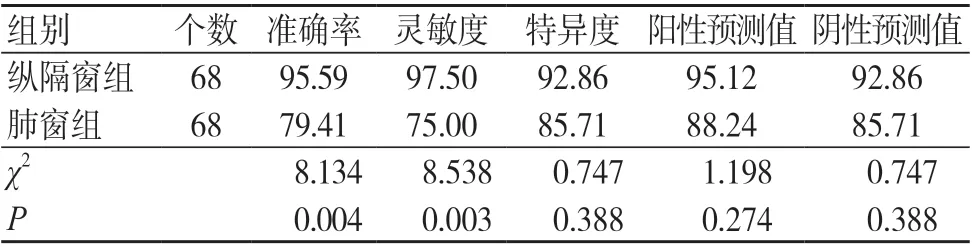
表3 兩組診斷效能比較(%)
2.3 不同病理類型GGN 的CT 征象比較
不同病理類型GGN 的CT 征象比較,差異有統計學意義(P<0.05),見表4。
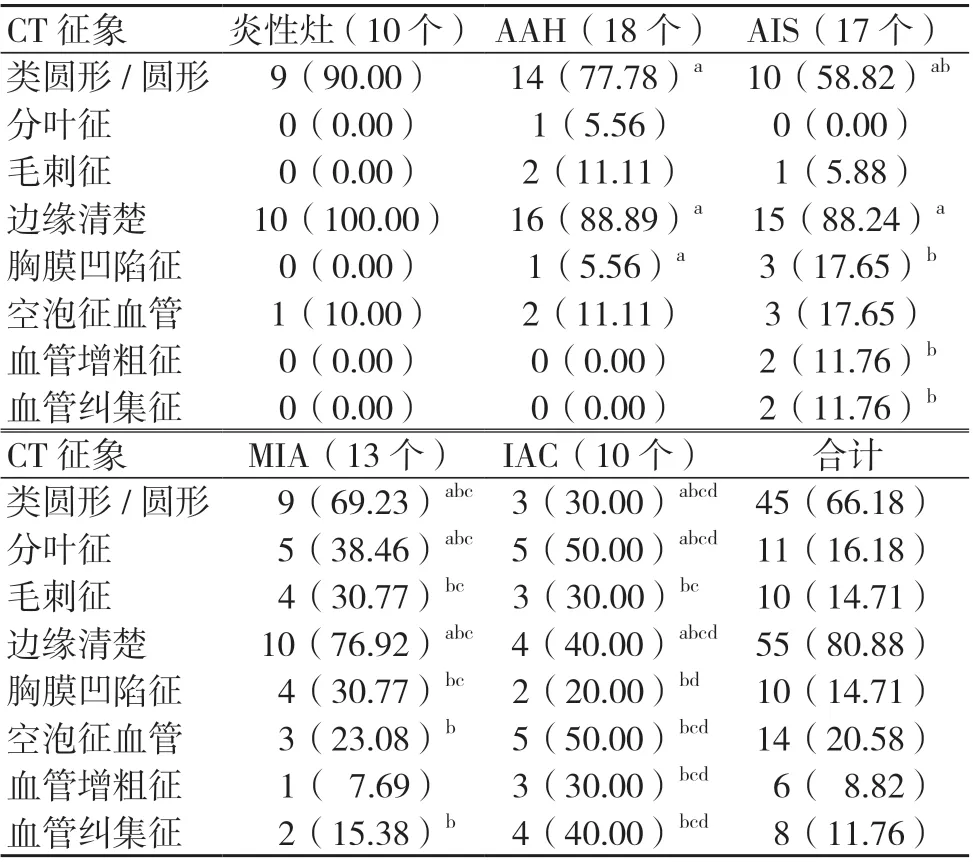
表4 不同病理類型GGN 的CT 征象比較[個(%)]
2.4 不同病理類型GGN 的實性成分和大小比較
不同病理類型GGN 的實性成分和大小比較,差異有統計學意義(P<0.05),見表5。
表5 不同GGN 病理類型的實性成分和大小比較(mm,±s)

表5 不同GGN 病理類型的實性成分和大小比較(mm,±s)
注:與炎性灶比較,aP<0.05;與AAH 比較,bP<0.05;與AIS 比較,cP<0.05;與MIA 比較,dP<0.05。GGN 為肺磨玻璃結節,AAH 為不典型腺瘤樣增生,AIS 為惡性結節,MIA 為微浸潤腺癌,IAC 為浸潤性腺癌;/為未發現
CT 征象炎性灶(10 例)AAH(18 例) AIS(17 例)實性成分///大小9.22±1.449.19±1.419.72±1.12 CT 征象MIA(13 例)IAC(10 例)實性成分 3.04±0.136.24±0.32d大小10.99±1.66 18.37±2.23abcd
3 討論
肺癌的發病率較高,早期主要表現為肺部小結節,診斷特異性與檢出率較低,進而影響預后,導致肺癌死亡率較高[3-4]。肺小結節主要指的是肺內密度出現異常變化,呈現出非線性、局灶性,直徑小于3 cm,其中良性結節包括黏液栓、炎性肉芽腫等,惡性結節包括原發腫瘤及轉移腫瘤(來自其他部位)。良性結節穩定性較高,與附近正常組織間存在清晰界限。惡性結節具有較大體積,會對鄰近結構產生侵蝕,且病灶自身無清晰邊界,患者臨床表現較重,常伴有胸部疼痛、痰中帶血等現象,但不存在特異性,輔助其他檢查可證實疾病。胸部CT 圖像中病灶組織全部被屏蔽時,被稱之為實性結節;其他則為亞實性結節,又被稱之為GGN[5]。基于病理層面,分析肺GGN 出現原因,主要為肺泡內含有的氣體大幅度降低,液體積聚出現異常,肺泡間質顯著變厚,肺泡上皮細胞出現異常,大量增生,終末細支氣管充填功能受到影響等[6]。GGN 可由眾多肺部病灶引發,可能為良性腫瘤,也可能為肺部局灶性感染等;當患者出現原位腺癌或AAH,受微或浸潤性腺癌影響,易導致病變。GGN 具有特殊性,病灶體積一般較小,影像指征多變,局限較大,較難鑒別結節性質。不同性質的GGN,治療方式存在明顯差異。因此,尋求一種有效技術,盡早識別GGN 并鑒別性質意義重大[7]。MIA、AIS 和AAH 含有瘤細胞,主要有兩種來源,一種為Ⅱ型肺泡上皮。另一種為Clam 細胞,病灶多集中于終末細支氣管,順肺泡壁走行,進而出現GGN[8]。常見診斷GGN 的方法包括線性測量(對CT 圖像中GGN 大小展開線性測量,分析腫瘤大小,結果影響因素較多,重復性較低,一旦GGN 發展不規則,則常出現較大誤差,無法全面分析結節大小,不能準確獲取結節上下徑數值[9])及三維測量(通過CT 后處理技術測量GGN 三維體積,可觀察腫瘤大小等參數,對于評估GGN 良惡性具有突出優勢[10])。
應用不同重建技術,獲得的診斷結果存在一定差異。本研究結果顯示,縱隔窗組的診斷準確率及靈敏度高于肺窗組,說明和肺窗骨算法相比,縱隔窗軟組織算法的精確性更高。全面分析檢驗數據,發現肺窗重建的誤診率較高,采取該方法時,獲取的圖像可將附近范圍內含有磨玻璃成分自行過濾,導致病灶松散,表現為纖維性,易造成誤診。GGN 惡性程度和大小呈正相關,同時臨床也可借助GGN 實性成分,判斷腫瘤良惡性。本研究結果顯示,不同病理類型GGN 的CT 征象、實性成分和大小存在明顯差異。分析原因為,浸潤前病灶包括AIS、AAH 及炎性灶,均未觀察到實質成分。IAC 和MIA 均存在實性成分,且前者更高。AIS 和AAH 因其存在的異型細胞大多依附于肺泡壁,出現浸潤的概率相對較低,病灶邊界多清晰,呈光滑狀態,一般存在規則形態,侵襲力不高。IAC 具有較高惡性程度,易出現間質浸潤,且瘤細胞生長速度及分化程度有差異,其形態多呈現出不規則,病灶密度不一致,CT 檢查可見毛刺征。IAC 可通過GGN 內有無實性成分判斷,主要表現出浸潤性腺癌貼壁,可侵犯肺間質,且浸潤深度不低于5 mm,腫瘤浸潤程度逐漸增加,CT圖像病灶越發模糊。惡性GGN 患者不僅具有分葉征,同時常伴有空泡征和毛刺征,出現血管性變化。空泡征患者局部病灶表現出“活瓣效應”,觀察病灶遠端,發現空氣進入量明顯高于出氣量,表現為過度充氣,可在圖像上觀察到透亮區,呈現斑點狀。隨著腫瘤細胞浸潤加重,肺泡壁塌陷,可影響附近胸膜結構,對其產生牽拉,表現為胸膜凹陷。血管糾集征形成的原因和胸膜凹陷征象相似。毛刺征形成的原因主要為受腫瘤刺激影響,導致GGN 內部膠原纖維或周圍結締組織增生。因此,探討GGN 與附近血管間的聯系,可進一步分析GGN 性質。浸潤性GGN 多可見血管異常(截斷、擴張、扭曲),說明應用縱隔窗重建檢查可有效檢出GGN,明確結節性質,為后續診療提供依據。
綜上所述,應用縱隔窗重建技術診斷直徑<3 cm 的GGN 結果更精準,并可借助CT 征象分析病理學類型。

