不同手術方式治療基底節區腦出血的比較
劉永杰 孫建彬 馬先貴 鐘景陽
【摘要】? 目的? ? 對比開顱血腫清除術、立體定向血腫穿刺引流術、神經內鏡血腫清除術治療基底節區腦出血患者的效果,總結不同術式的優缺點,為手術方式的選擇提供參考。方法? ? 回顧性分析2018年1月—2021年12月于濰坊市中醫院行手術治療的134例基底節區腦出血患者臨床資料,依照手術方式分為開顱血腫清除組(開顱組)54例、立體定向血腫穿刺引流組(微創引流組)53例、神經內鏡血腫清除組(內鏡組)27例,比較手術時間、術中出血量、術后血腫量、血腫清除率以及并發癥發生情況并評價預后情況。結果? ? 開顱血腫清除組手術耗時最長、術中出血最多;立體定向血腫引流組手術耗時最短、術中出血最少。血腫清除率開顱血腫清除組最高,立體定向血腫引流組最低。肺部感染發生率、病死率開顱組最高,顱內感染發生率、術后再出血發生率微創引流組最高,差異均有統計學意義(P<0.05)。結論? ? 盡快清除腦內血腫是改善基底節區腦出血患者預后的最重要方式,不同的手術方式均有其優劣,術前應綜合考慮患者情況選擇個性化手術方式。
【關鍵詞】? 腦出血; 基底節; 開顱血腫清除床; 立體定向血腫穿刺引流術;神經內鏡血腫清除術
Comparison of different surgical approaches to cerebral hemorrhage in the basal ganglia region
Liu Yongjie,Sun Jianbin,Ma Xiangui*,Zhong Jingyang. The Weifang Hospital of TCM,Weifang,Shandong? ?261041
【Abstract】? Objective? ? By comparing three surgical procedures, namely, open hematoma removal,stereotactic hematoma puncture and drainage, and neuroendoscopic hematoma removal,the impact on the prognosis of patients with cerebral hemorrhage in the basal ganglia area was investigated, and the advantages and disadvantages between different procedures were further summarized to provide a reference for the selection of surgical methods. Methods? ? We retrospectively analyzed 134 patients with cerebral hemorrhage in the basal ganglia treated surgically, and divided them into 54 patients in the open hematoma removal group (open group), 53 patients in the stereotactic hematoma puncture and drainage group (drainage group), and 27 patients in the neuroendoscopic hematoma removal group (endoscopic group) according to the surgical method, comparing the operative time, intraoperative bleeding, postoperative hematoma volume, hematoma removal rate, and complications, and evaluating the prognosis. Results? ? The longest operative time and the most intraoperative bleeding were in the open hematoma removal group. The shortest operative time and the least intraoperative bleeding were in the stereotactic hematoma drainage group. The highest hematoma clearance rate was in the open hematoma removal group and the lowest in the stereotactic hematoma drainage group. The postoperative rebleeding rate, incidence of intracranial infection, incidence of pulmonary infection, and mortality were the highest in the open hematoma group, the differences were statistically significant.Conclusion? ? Removal of intracerebral hematoma as soon as possible is the most important factor to improve the patient's prognosis, different surgical methods have their advantages and disadvantages, and the preoperative surgical method should be selected individually, and the surgical method should be adjusted in time according to the specific situation to choose the best and most suitable treatment for the patient.
【Key Words】? Intracerebral hemorrhage; Basal ganglia; Open hematoma removal surgery; Stereotactic hematoma puncture and drainage surgery; Neuroendoscopic hematoma surgery
中圖分類號:R743.34;R651.1+2? ? ? ? 文獻標識碼:A? ? ? ? 文章編號:1672-1721(2023)28-0019-03
DOI:10.19435/j.1672-1721.2023.28.007
腦出血(intracerebral hemorrhage,ICH)是一種嚴重的腦血管疾病,有著高病死率和高致殘率,占全部腦卒中的10%~20%,好發于45~65歲的中老年人,最常見的發病部位是基底節區[1]。手術清除血腫可緩解腦疝的發生和降低顱內壓,減輕神經組織的損傷,還可改善腦順應性、腦灌注、腦供氧等[2],但不同術式的清除血腫的能力存在差異,同時手術方式的差異對患者的預后及并發癥發生情況也存在影響。鑒于此,本研究回顧性分析行手術治療的134例基底節區腦出血患者臨床資料,分別采用3種不同手術方式治療,評價其優劣,為優化手術方式及個性化治療積累經驗,提供依據。
1? ? 資料與方法
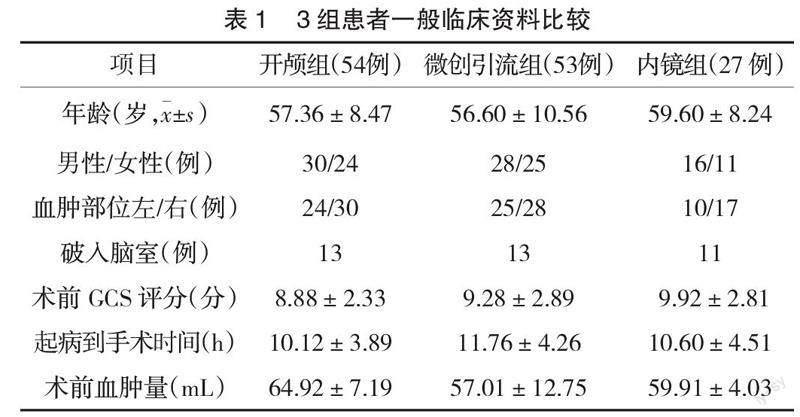
1.1? ? 一般資料? ? 回顧性分析2018年1月—2021年12月濰坊市中醫院收治并行手術治療的134例基底節區腦出血患者的臨床資料,依照手術方式分為開顱血腫清除組(開顱組)54例、立體定向血腫穿刺引流組(微創引流組)53例、神經內鏡血腫清除組(內鏡組)27例。3組患者年齡、性別、血腫部位、是否破入腦室系統、術前血腫量、術前格拉斯哥昏迷(GCS)評分等基本資料比較,差異無統計學意義(P>0.05),見表1。
1.2? ? 病例選擇? ? 納入標準:發病24 h之內,經顱腦CT檢查證實的有手術適應證且進行了手術治療的患者;年齡18~75歲;既往有高血壓病史;患者及其家屬同意手術并簽署同意書;病例資料完整齊全。排除標準:明確或懷疑繼發性腦出血患者;已知有晚期老年癡呆癥或腦卒中后遺癥等影響預后分析的患者;凝血功能障礙,明確手術禁忌證者;存在多發腦內血腫者;腦疝形成,生命體征不穩定者。
1.3? ? 治療方法? ? 所有研究患者均根據《中國腦出血診療指導規范》進行醫療管理。(1)開顱血腫清除術。取患側額顳或顳部開顱,顯微鏡下經側裂-島葉或皮層入路,清除血腫,充分止血,縫合硬腦膜,關顱,視患者術前狀況和術中顱內壓情況決定是否去骨瓣減壓。(2)立體定向血腫穿刺引流術。局麻下安裝安科頭架,行CT掃描,根據CT定位確定穿刺靶點,安裝立體定向儀,靶點位置行直切口,顱鉆鉆顱,血腫腔穿刺,抽吸血腫并沖洗止血,留置血腫腔引流管,縫合關顱,術后血腫引流并動態復查顱腦CT,視情況將尿激酶注入血腫腔內,促進血腫排空。(3)神經內鏡血腫清除術。采取Kocher點小骨窗開顱,經額中回置入內鏡工作通道,內鏡直視下沿血腫長軸清除血腫,血管電凝止血,留置血腫腔引流管,修補硬腦膜,還納骨瓣,關顱。術后監測生命體征,控制血壓,個性化脫水降顱壓,給予止血、營養支持、預防癲癇、維持電解質穩定、控制血糖、加強氣道管理、預防感染等治療。復查顱腦CT,了解術后腦水腫情況、觀察血腫變化,計算血腫清除率等。
1.4? ? 觀察指標? ? 收集患者的年齡、性別、術前GCS、發病時間、血腫體積、中線移位情況、是否破入腦室、出血半球(右或左)、手術操作時間、術后殘余血腫量、術后24 h再出血發生率、術后并發癥發生率(顱內感染、肺部感染、術后再出血、死亡)、病死率等資料。
1.5? ? 統計學方法? ? 應用SPSS 25.0統計學軟件進行數據分析。計量資料以x±s表示,采用單因素方差分析進行組間比較;計數資料以百分比表示,采用χ2檢驗進行組內及組間比較;P<0.05為差異有統計學意義。
2? ? 結果
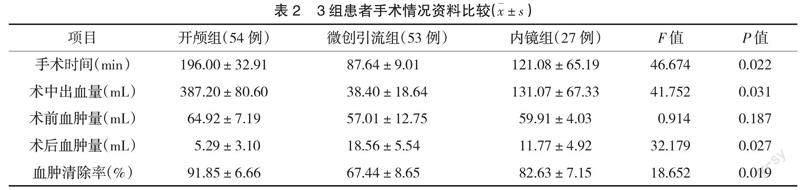
2.1? ? 手術情況比較? ? 比較3組患者手術時間,其中開顱組患者的手術時間最長,隨后為內鏡組,立體定向引流組手術時間最短,差異具有統計學意義(P<0.05)。3組患者術中出血量比較,開顱組患者術中出血量最多,立體定向引流組出血量最少,內鏡組介于開顱組與引流組之間,差異具有統計學意義(P<0.05)。3組患者術后血腫量比較,開顱組患者術后血腫殘留最少,立體定向引流組血腫殘留最多,內鏡組介于開顱組與引流組之間,差異具有統計學意義(P<0.05)。
3組患者血腫清除率比較,開顱組患者術后血腫清除率最高,立體定向引流組血腫清除率最低,內鏡組介于開顱組與引流組之間,差異具有統計學意義(P<0.05),見表2。
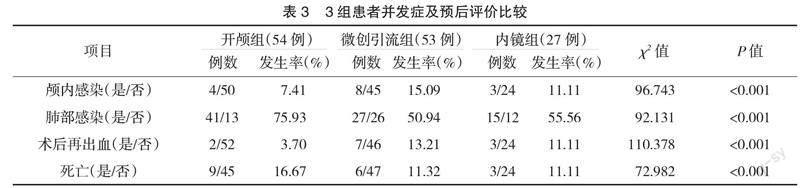
2.2? ? 并發癥及預后? ? 3組患者顱內感染發生情況比較,開顱組患者4例(7.41%),微創引流組8例(15.09%),內鏡組3例(11.11%),其中微創引流組感染發生率最高,其次為內鏡組,開顱組感染發生率最低,差異有統計學意義(P<0.05)。3組患者肺部感染發生情況比較,開顱組患者41例(75.93%),微創引流組27例(50.94%),內鏡組15例(55.56%),其中開顱組肺部感染發生率最高,其次為內鏡組,微創引流組感染發生率最低,差異有統計學意義(P<0.05)。3組患者術后再出血發生情況比較,開顱組患者2例(3.70%),微創引流組7例(13.21%),內鏡組3例(11.11%),其中微創引流組再出血發生率最高,其次為內鏡組,開顱組發生率最低,差異有統計學意義(P<0.05)。3組患者病死率比較,開顱組16.67%,微創引流組11.32%,內鏡組11.11%,其中開顱組病死率最高,其次為微創引流組,內鏡組病死率最低,差異有統計學意義(P<0.05),見表3。
3? ? 討論
腦出血是一種嚴重的腦血管急癥,多見于45~65歲的中年人,好發于基底節區,由于急性腦出血對周圍腦組織和血管的壓迫,從而導致一系列不可逆的病理改變[3]。大于30 mL的腦出血和繼發性水腫具有顯著的占位效應,腦損傷的面積比血腫本身所占據的面積要大得多,會誘發原發性和繼發性損傷[3]。通過外科手術清除腦內血腫,特別是大體積血腫,可降低顱內壓,改善周圍腦組織的灌注,減少血凝塊分解產生的細胞毒性物質所引起的繼發性神經毒性水腫,產生良好的療效及預后[4]。
開顱血腫清除術是在顯微鏡直視下操作,能夠快速清除血腫,減少血腫的機械性壓迫,有效地降低顱內壓。然而,開顱血腫清除術耗時長,術中出血量較多,存在對腦組織的牽拉、電凝熱損傷、吸引器吸力控制不當的損傷[5]。該手術方式創傷大,術后肺炎發生率、術后病死率高于其他2組,但血腫清除效果好,術后再出血的概率小。對于高齡、有基礎病的患者,手術創傷反應更為明顯,預后欠佳。立體定向血腫穿刺引流術在手術耗時、術中出血量等方面存在優勢,適用于體質較差不能耐受大手術的患者,該術式需血腫穩定,術中無法清除全部或大部分血腫,快速減少占位效應、降顱內壓的效果有限,存在腦腫脹及腦疝的風險,術后需藥物控制顱內壓[6],術中不能有效止血,術中抽吸及術后引流等過程中再出血的發生率較高[7]。穿刺引流術不能從根本解決腦疝發生,對于出血量較大、腦組織受壓明顯、存在腦疝發生風險的患者不宜選擇該手術。該手術術前需要行安裝立體框架術,行顱腦CT掃描,建模,確定穿刺靶點,術前耗時較多,總的手術時間并不占明顯優勢。術后要保持引流管通暢,腦內注入尿激酶促進引流,尿激酶的用量及尿激酶本身對腦組織的損害目前仍無定論,向腦內注入尿激酶必然增加顱內感染及再出血的風險[8]。神經內鏡下血腫清除術可多角度全方位地了解血腫情況,更清晰地顯示責任動脈,能夠確切發現出血點,精確操作,準確止血,減少對腦組織不必要的損傷,安全性及可靠性高于其他2種手術方式[9]。本研究顯示神經內鏡下血腫清除術在手術耗時、術中出血量等方面優于開顱血腫清除術,但術后預后情況仍需進一步研究。神經內鏡血腫清除術也存在一些不足之處,如必須使用神經內鏡、相關成像系統及特殊的手術器械和建立操作通道進行手術;術前需精準定位,保證工作通道穿刺過程中能一次性成功,避免多次穿刺帶來的腦損傷;術者須進行較嚴格的內鏡培訓,能夠熟悉操作內鏡并適應顯示器觀察術野,對術中解剖熟悉[10]。另外神經內鏡手術僅能夠清除血腫,不能去骨瓣減壓,是否適用于腦疝患者目前缺乏相關研究。
總之,腦出血手術良好預后的最重要因素是盡快地清除血腫,降低顱內壓,減少繼發性腦損害,應妥善清除血腫并確切地止血,減小占位效應及額外的腦損傷。不同的手術方式均有其優劣,術前應充分考慮患者年齡、出血量、出血部位、發病時間、神經功能缺失情況、家屬意愿等方面,個性化選擇手術方式。
參考文獻
[1] MAGID-BERNSTEIN J,GIRARD R,POLSTER S,et al.Cerebral hemorrhage:pathophysiology,treatment,and future directions[J].Circ Res,2022,130(8):1204-1229.
[2] POON M T,FONVILLE A F,ALSHAHI S R.Long-term prognosis after intracerebral haemorrhage:systematic review and meta-analysis[J].J Neurol Neurosurg Psychiatry,2014,85(6):660-667.
[3] 盧佩林,劉曉紅,姜緒濤,等.中等出血量的高血壓性基底節區腦出血的顯微外科治療體會[J].中華神經醫學雜志,2020,19(2):188-190.
[4] MOROTTI A,BUSTO G,SCOLA E,et al.Association between perihematomal perfusion and intracerebral hemorrhage shape[J].Neuroradiology,2021,63(9):1563-1567.
[5] CHO D Y,CHEN C C,CHANG C S,et al.Endoscopic surgery for spontaneous basal ganglia hemorrhage:comparing endoscopic surgery,stereotactic aspiration,and craniotomy in noncomatose patients[J].Surg Neurol,2006,65(6):547-555.
[6] REHMAN W A.Surgical outcome of spontaneous supra tento-rial intracerebral hemorrhage[J].Pak J Med Sci,2017,33(4):804-807.
[7] 付戰勝.微創與開顱手術治療腦出血的安全性比較[J].中國實用醫刊,2018,45(1):98-99.
[8] KELLNER C P,SCHUPPER A J,MOCCO J.Surgical evacuation of intracerebral hemorrhage:the potential impor-tance of timing[J].Stroke,2021,52(10):3391-3398.
[9] XU X,CHEN X,LI F,et al.Effectiveness of endoscopic surgery for supratentorial hypertensive intracerebral hemorrhage:a compari-son with craniotomy[J].J Neurosurg,2018,128(2):553-559.
[10] 劉永杰,夏鶴春,孫健彬.神經內鏡在幕上高血壓性腦出血治療中的應用進展[J].中國臨床神經外科雜志,2020,25(9):642-643,647.
(收稿日期:2023-07-07)

