SOFA評分聯合外周血血小板/淋巴細胞比值對SAE的早期診斷價值*
陳安欣,白 鳳,祝慧鳳,黃 馨,萬 東△
(1.重慶醫科大學附屬第一醫院急診/重癥醫學科,重慶 400016;2.西南大學藥學院/中醫藥學院,重慶 400715)
膿毒癥是機體對感染反應失調引起的危及生命的器官功能障礙綜合征[1]。腦是膿毒癥常見受累器官,51%以上的膿毒癥患者出現過腦病表現[2-3]。膿毒癥所致彌漫性腦功能障礙稱為膿毒癥相關性腦病(SAE)[3-4]。膿毒癥合并腦功能障礙患者病死率、住院時間、住院費用均高于無腦功能障礙者,且可能遺留長期認知功能障礙,極大地影響了患者預后[5-6]。目前,診斷SAE主要依靠排除性診斷[7],存在主觀性強、診斷滯后等問題。因此,篩選SAE早期診斷性指標,及早診斷SAE并積極干預潛在的可逆危險因素,期望改觀SAE患者的臨床結局,具有重要的臨床價值和社會意義。
序貫器官衰竭評估(SOFA)評分是重癥監護室評估危重患者器官功能障礙的重要工具,膿毒癥指南也強調了其在臨床診斷中的重要性[1]。而血小板/淋巴細胞比值(PLR)是新近發現的炎癥反應指標,可用于評估機體免疫功能,且與膿毒癥患者預后密切相關[8]。但SOFA評分、PLR及其聯合應用在SAE早期診斷中的價值尚不明確,本研究采用病例對照回顧分析的方法進行了初探性研究,現報道如下。
1 資料與方法
1.1資料
1.1.1一般資料 選取2021年1月1日至12月31日重慶醫科大學附屬第一醫院重癥監護室(含中心監護室、外科監護室和呼吸科監護室)收治的膿毒癥患者323例為研究對象,因合并惡性腫瘤、自身免疫疾病、肝性腦病、肺性腦病、鎮靜鎮痛狀態、腦低灌注等排除227例,最終納入96例。根據是否發生膿毒癥相關性腦損害分為SAE組(52例)和膿毒癥未合并腦病(non-SAE)組(44例)。本研究符合醫學倫理標準,經重慶醫科大學附屬第一醫院倫理委員會審批(批文號2022-K454)。
1.1.2診斷標準 (1)根據膿毒癥診療指南[1]擬定膿毒癥診斷標準:由感染引起機體免疫反應失調而導致器官功能障礙,且SOFA評分大于或等于2分。(2)SAE診斷標準[5,9]:滿足以下3條中任意一條:①由醫務人員明確記錄有精神或神經認知功能障礙;②重癥監護病房意識模糊評估法評分陽性,即存在意識改變的臨床表現,如注意力降低、反應遲鈍、譫妄及嗜睡等;③格拉斯哥昏迷評分小于15分。
1.1.3排除標準[10-12](1)年齡小于18歲。(2)妊娠。(3)合并血液系統、免疫系統疾病。(4)合并惡性腫瘤或化放療術后。(5)腦病患者需排除以下情況:①原發性腦損傷(創傷性腦損傷、顱內感染、腦血管意外、癲癇等);②代謝性腦病(肝性腦病、肺性腦病、尿毒癥性腦病、低血糖性腦病等);③中毒;④鎮痛、鎮靜狀態;⑤持續性休克腦低灌注狀態[平均動脈壓持續低于60 mm Hg(1 mm Hg=0.133 kPa)]。
1.2方法
1.2.1資料收集 通過重慶醫科大學附屬第一醫院電子病歷系統收集2組患者臨床資料:(1)一般資料,包括年齡、性別,是否合并糖尿病、高血壓、冠心病,感染部位、致病病原體等;(2)實驗室資料包括血樣采集時間點,明確膿毒癥診斷24 h內,檢測項目包括血小板計數、血小板分布寬度、淋巴細胞計數、血紅蛋白、血清鉀離子、血清鈉離子、動脈血乳酸、氧合指數、動脈血pH值、二氧化碳分壓、降鈣素原、NK細胞計數、凝血酶原時間、纖維蛋白原降解產物、D-二聚體等。
1.2.2觀察指標 (1)計算PLR;(2)計算SOFA評分,若合并慢性器官功能不全者將SOFA評分基線值假定為0分。
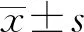
2 結 果
2.12組患者一般資料比較 2組患者性別、合并糖尿病及冠心病例數、營養方式比較,差異均無統計學意義(P>0.05);SAE組患者年齡、合并高血壓例數、血小板計數、血小板分布寬度、PLR值均明顯低于non-SAE組,SOFA評分、凝血酶原時間、血清鈉離子水平均明顯高于non-SAE組,差異均有統計學意義(P<0.05)。見表1。SAE組患者多見肺部感染[28.8%(15/52)],non-SAE組患者多見腹腔感染[54.5%(24/44)],2組患者最常見的致病菌均為大腸埃希菌,SAE組患者中大腸埃希菌占21.2%(11/52),non-SAE組患者中大腸埃希菌占20.5%(9/44)。

表1 2組患者一般資料比較
2.2多因素logistic回歸模型分析 為避免內生性混雜因素影響,將單因素危險因素進行多重共線分析,方差膨脹因子(VIF)值均小于5(提示沒有共線性),高血壓、SOFA評分、年齡、動脈血乳酸、血清鈉離子、凝血酶原時間VIF分別為1.27、1.32、1.47、1.56、1.21、1.35,提示自變量共線性問題可忽略。高血壓、SOFA評分、PLR、血清鈉離子、凝血酶原時間為SAE發生的獨立危險因素(P<0.05)。見表2、圖1。

注:age為年齡,hypertension為高血壓,lactete為乳酸,prothrombin time為凝血酶原時間,Na為血清鈉離子水平,圖中以合并高血壓為參考,未合并高血壓為保護因素;OR為比值比;95%CI為95%可信區間。

表2 多因素logistic回歸模型分析
2.3SOFA評分、PLR及其聯合應用對SAE的診斷價值 SOFA評分及PLR均對SAE具有診斷價值,二者聯合應用診斷價值更高。見表3、圖2。

圖2 SOFA評分、PLR及其聯合使用診斷SAE的ROC曲線

表3 SOFA評分、PLR及其聯合診斷SAE的ROC曲線分析
3 討 論
SAE是膿毒癥的嚴重并發癥,損害患者的認知功能,影響患者的生活質量,預后不佳[6,13],尋找SAE早期診斷指標,對SAE的治療具有重要意義。
SOFA評分是一種常用的膿毒癥診斷工具,反映了膿毒癥器官功能障礙的嚴重程度,與患者病死率呈正相關。本研究結果顯示,SAE組患者SOFA評分明顯高于non-SAE組,差異有統計學意義(P<0.05),是發生腦病的獨立預測因素。
SAE的發生與血腦屏障損害、腦血流障礙、神經膠質細胞活化、白細胞遷移和炎癥反應紊亂等多種因素有關,而機體炎癥反應失衡是SAE的重要發病機制[14-15]。中樞神經系統是神經-內分泌-免疫反應的指揮中心。在膿毒癥炎癥反應過程中神經-內分泌-免疫網絡被廣泛激活,分泌神經遞質限制外周過度的炎癥反應,保持宿主抑炎與促炎反應的平衡。在膿毒癥強烈的全身炎癥刺激下大腦受繼發性炎癥損害及氧化應激性損傷進一步造成神經調節機制異常,如膽堿能抗炎系統的異常反應會減弱中樞對外周免疫系統的抑炎調控,使中樞系統持續暴露于強烈的促炎環境中,加重腦損害[16]。神經調控的失常會危害全身免疫應答,最終導致腦損害和外周免疫應答異常的惡性循環[17]。
血小板不僅參與了凝血,而且在免疫炎癥反應過程也發揮著重要作用。血小板可抑制細菌生長和傳播[18-19]、影響白細胞募集和功能、介導細胞因子釋放、啟動或加劇炎癥反應[20]。在膿毒癥動物模型中血小板與促炎反應關系密切[21]。本研究結果顯示,SAE組患者血小板計數明顯低于non-SAE組,差異有統計學意義(P<0.05),表明膿毒癥相關腦損害過程伴隨有血小板數目的變化;可能與微循環血栓形成增加血小板消耗、免疫反應加劇血小板凋亡、骨髓抑制影響血小板生成等多種因素相關。其中血小板活化導致的凋亡增快是血小板計數減少的重要原因[18]。
淋巴細胞計數能反映機體免疫功能狀態。正常情況下淋巴細胞凋亡具有自我清除和維持免疫細胞活性的作用。既往研究發現,膿毒癥患者外周血淋巴細胞凋亡顯著增加,伴隨淋巴細胞計數減少,提示機體免疫功能被抑制;進一步研究發現,淋巴細胞計數減少越明顯、持續時間越長的患者臨床結局越差[22-23]。
PLR作為新發現的系統炎癥狀態指示器,可反映機體促炎或抑炎狀態[8]。但目前尚無SOFA評分及PLR對SAE診斷價值的研究。本研究選取重慶醫科大學附屬第一醫院重癥監護室收治的膿毒癥患者,嚴格排除可能影響腦病發生的混雜因素,納入樣本可信度較高。結果顯示,SOFA評分、PLR均是發生SAE的獨立危險因素,SAE組患者PLR明顯低于non-SAE組,差異有統計學意義(P<0.05);說明SAE患者較non-SAE患者處于更劇烈的促炎環境;SOFA評分單獨診斷SAE的AUC為0.720,靈敏度較低(0.519),特異度較高(0.886);PLR單獨診斷SAE的AUC為0.622,靈敏度較高(0.923),特異度較低(0.357)。結合二者的優勢,將SOFA評分聯合PLR后診斷效能(AUC為0.763、靈敏度為0.673、特異度為0.738)較單獨使用均明顯提高,且診斷效能較好。SOFA聯合PLR可作為SAE的早期診斷指標,且相關指標易獲取,成本低廉,具有較好的臨床推廣應用價值。
此外,本研究還觀察到合并高血壓的膿毒癥患者發生SAE的危險系數顯著升高。同時也已證實,慢性高血壓會不斷破壞腦血管結構的完整性,導致微血管壁變薄、神經血管解耦聯,繼而損害血腦屏障,影響腦功能[24-25]。由此推斷,既往已出現高血壓的患者在發生膿毒癥時,血腦屏障受損的風險可能會明顯增加,可能是SAE組合并高血壓患者例數較高的重要原因。
本研究存在一定的局限性:(1)僅限于單中心回顧性研究,樣本量較少,可能會導致選擇偏差;(2)目前,SAE的診斷標準尚未完全明確,僅依賴于排除性診斷,而且受主觀因素的影響。未來的前瞻性研究應考慮床旁顱腦多普勒超聲、腦電圖和顱腦磁共振等技術協助診斷,以期望更好地提升診斷的準確性。
總之,SOFA評分及PLR與SAE密切相關,SOFA評分聯合PLR可有效地用于SAE的早期診斷,具有顯著的診斷效果。

