種植時機對老年合并牙周感染患者種植治療的影響
王彥梅 周允芝 何家才
(安徽醫科大學口腔醫學院 安徽醫科大學附屬口腔醫院 安徽省口腔疾病研究重點實驗室,安徽 合肥 230032)
慢性牙周炎是口腔科常見的疾病,是導致患者牙列缺損缺失的主要原因〔1〕,尤其是老年患者,由于免疫功能低下及對口腔衛生清潔認識不足等原因,更易導致罹患慢性牙周炎,影響生活質量〔2〕。近年來,多采用口腔種植技術對牙列缺損缺失進行修復,不僅具有良好的舒適度,而且能很好地滿足患者對美觀和咀嚼功能的需求〔3〕,但對于由慢性牙周炎所導致牙列缺損的患者,是否適合實施口腔種植治療仍存在爭議。有研究認為〔4〕,采用種植修復技術對穩定期慢性牙周炎造成的牙列缺損進行修復,修復后的近期療效值得肯定。但有部分學者表明〔5〕,進行口腔種植后,種植體周圍炎和牙周炎致病菌有關,且致病菌可能會導致牙槽骨吸收,造成種植體松動,以致脫落,從而降低種植成功率。然而,有研究表明〔6〕牙周炎致病菌和種植體周圍炎之間并沒有必然的聯系,種植前對牙周炎進行有效治療,將疾病控制在穩定期,可以顯著降低種植體的失敗率,提高種植體固位穩定性,取得較好的臨床效果。根據種植時機的不同可將種植治療分為延期種植、早期種植和即刻種植〔7〕,延期種植治療周期長,但風險偏低,是在拔除患牙后16 w或更長時間將種植體植入〔8〕,即刻種植是指在患牙拔除后即刻植入種植體,雖然愈合期短,但相較于延期種植,其手術次數少,然而引起牙周炎的致病微生物可能會對骨整合產生干擾〔9〕,從而影響種植成功率。本文旨在深入探討種植時機對老年合并牙周感染患者種植治療的影響。
1 資料與方法
1.1一般資料 選取安徽醫科大學附屬口腔醫院自2021年3月至2022年1月的86例老年牙周感染患者。納入標準〔10〕:①患者均符合慢性牙周炎診斷標準;②慢性牙周炎病史>1年;③無種植禁忌證;④近1個月內未使用抗菌藥物;⑤年齡65~75歲。排除標準〔10〕:①患牙牙根位置、角度欠佳者;②有嚴重心、肝、腎等重要臟器功能障礙者;③有凝血功能障礙者;④有糖尿病或骨質疏松等疾病者;⑤有吸煙史且難以戒斷者;⑥患者有精神疾病,存在嚴重的認知障礙。以雙盲、隨機的方法將患者均分為兩組,患者均知情了解并配合本次研究。對照組男20例,女23例,平均年齡(69.48±3.16)歲,病情:輕中度36例,重度7例,病程1~2年,平均(1.68±0.35)年,患牙分布:上前牙12例,上前磨牙5例,上磨牙6例,下前牙10例,下前磨牙6例,下磨牙4例,種植體43枚(均為單牙種植)。觀察組男25例,女18例,平均年齡(68.18±3.24)歲,病情:輕中度35例,重度8例,病程1~2年,平均(1.52±0.43)年,患牙分布:上前牙11例,上前磨牙4例,上磨牙8例,下前牙13例,下前磨牙4例,下磨牙3例,種植體43枚(均為單牙種植)。兩組一般資料差異無統計學意義(P>0.05)。
1.2干預方法 患者均在種植前接受系統的牙周治療,于治療后4 w,通過世界衛生組織(WHO)牙周指數〔11〕對患者牙周狀況進行評估,評估后符合種植適應證則可進行種植修復術。對照組進行延期種植:對患者進行全面口腔檢查,齦上采用潔治,齦下采用刮治,使用濃度為3%的過氧化氫溶液對牙周袋進行充分沖洗,確保將牙周炎控制在穩定期。術前采用X線片對患者牙列缺損情況進行檢查,再將患牙拔除后對牙槽窩及其周圍肉芽組織進行徹底清理,于清理后在牙槽窩處釘入小鈦釘,作為定位點,16 w后于此點預備種植窩,采用黏膜下愈合的方式植入種植體,并用4-0可吸收線進行間斷縫合,減少術中創傷,順利完成手術。術后1 w內予患者漱口液含漱,保持其口腔清潔,常規使用抗生素進行預防性抗感染,術后3~4個月完成修復。觀察組在拔除患牙后即刻進行種植,其余同對照組。
1.3種植成功率及術后1年種植體留存率 種植成功標準為:種植體無松動,且周圍牙槽骨橫向骨吸收小于其厚度的1/3,且X線檢查提示種植體周圍無透射區;患者無明顯疼痛、異物感,可正常咀嚼,無種植體相關感染;種植體半年內未脫落〔12〕。于術后1年隨訪,觀察患者種植體留存情況,記錄結果并匯總分析。
1.4探診深度(PD)檢測〔13,14〕在術前及術后3、6、12個月,使用專用探針,測量并記錄袋底和種植體唇舌面近中、中央及遠中黏膜邊緣的距離,對結果進行匯總分析,取平均值,平均值越高表明出現感染的可能性越大。
1.5種植體松動度及牙齦出血指數(BI)比較〔15〕以水平移動距離為參考,測量并記錄種植體松動度;使用專用探針檢測牙齦出血指數。
1.6紅色美學量表(PES)〔16〕在修復后3、6、12個月,采用PES將患牙與對側同名健牙比較,比較變量包括牙齦高度、顏色、質地、齦緣外形和牙槽嵴缺損情況等,每個變量0~2分,總分0~14分,分值越高提示美學效果越好。
1.7種植體頸部骨吸收量〔17〕分別在術前和術后各時間點,采用平行投照的方式拍攝患者根尖片,對患者種植體肩臺和種植體-骨結合最高點之間的距離進行測量并記錄,計算術前和術后各時間點距離之差,骨吸收量的數值即為距離差值,差值越大,表明術后恢復越好。
1.8生活質量影響程度量表(OHIP-14)〔18〕在修復后3個月采用OHIP-14對患者生理疼痛、社交障礙、功能障礙及身心障礙進行評分,每項得分0~4分,所得評分越低表明生活質量越好。
1.9統計學處理 采用SPSS26.0軟件進行t檢驗、χ2檢驗。
2 結 果
2.1兩組種植成功率及術后1年種植體留存率比較 觀察組與對照組種植成功率(均為100%)及種植體留存率〔41例(95.35%)、40例(93.02%)〕無統計學差異(P>0.05)。
2.2兩組術前及術后各時點PD比較 術前兩組PD差異無統計學意義(P>0.05),術后3、6、12個月觀察組顯著高于對照組(P<0.01),見表1。

表1 兩組術前及術后各時點PD比較
2.3兩組種植體松動度及BI比較 兩組種植體松動度及修復后6個月BI差異無統計學意義(P>0.05),觀察組修復時BI顯著高于對照組(P<0.05),見表2。

表2 兩組種植體松動度及BI比較
2.4兩組術后各時點PES評分比較 觀察組術后3個月PES評分顯著高于對照組(P<0.05),兩組術后6、12個月PES評分差異不顯著(P>0.05),見表3。

表3 兩組術后各時點PES評分、頸部骨吸收量比較
2.5兩組術后不同時間點種植體頸部骨吸收量比較 兩組術后各時點種植體頸部骨吸收量無顯著差異(P>0.05),見表3。
2.6兩組OHIP-14評分比較 觀察組生理疼痛、社交障礙、功能障礙、身心障礙評分顯著低于對照組(P<0.001),見表4。
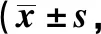
表4 兩組OHIP-14評分比較分,n=43)
3 討 論
慢性牙周炎是常見的口腔慢性疾病,具有感染性和破壞性,引起牙周炎的致病微生物會侵犯牙槽骨及牙齒支持組織,也因此導致中老年人群的牙列缺損〔18〕。目前對牙列缺損進行修復的主要技術是口腔種植修復,且根據種植時間的不同,分為即刻和延期種植〔19〕。有研究報道〔20〕,牙周健康者在拔牙后進行口腔種植修復,長期療效比牙周炎患者顯著,這是由于引起牙周炎的致病微生物,對種植后骨整合有一定程度干擾,會降低種植體的成功率。因此,曾經認為重度慢性牙周炎患者不適宜進行即刻種植。但也有研究發現〔21〕,即刻種植與延期種植的遠期療效并沒有顯著差異,且即刻種植可以避免延期種植需要二次手術的問題,不僅如此,即刻種植還可以有效避免拔除患牙后面臨的牙槽骨過度吸收問題。盡管如此,在進行種植修復術時為保持種植后種植體初期有良好的穩定性,應盡量減少術中拔牙時所造成的創傷,減少創傷也對創面縫合有利,從而減少種植后感染的發生率。有研究證實〔22〕,術前和術后有效控制感染是提高種植成功率的關鍵,同時,對殘留在牙槽窩內的肉芽組織進行徹底清除也是成功的重要因素〔22〕。
本研究顯示,延期與即刻種植均有較好的種植效果。牙周探診是臨床上用來檢查牙周炎的一種常用方法,當PD>4 mm時,表明存在感染,PD越大,提示有較高的種植體周圍炎發生率〔23〕。本研究顯示相比于延期種植,即刻種植所造成的PD較大。此外,提示患者種植體周圍組織均無明顯細菌感染,可以看出種植前后對患者進行感染控制均取得了良好效果。本文結果提示即刻種植牙齦出血量高于延期種植,分析原因在于延期種植延長了牙槽窩愈合時間,有助于種植的初期穩定,減少牙齦出血。
隨著種植技術的不斷發展,人們進行種植修復不僅注重于恢復咀嚼功能,同時也更加注重口腔的美學效果〔24〕。可以使用牙齦PES評分對種植體周圍的軟組織健康狀態進行評估。本研究結果表明即刻種植相較于延期種植,可以更快取得較好的美學效果,分析原因在于即刻種植不僅可以減少牙槽骨的吸收,有效避免了附著齦的喪失,同時也有助于軟組織的重塑,利于種植體周圍的軟組織恢復〔25〕。本研究還表明,即刻種植與延期種植均對種植體頸部骨吸收有較好的促進作用。觀察組修復后3個月的OHIP-14評分顯著低于對照組,原因在于相比于延期種植,即刻種植可以縮短治療時間,減少手術次數,因此可以減輕患者疼痛,提高患者的生活質量。
綜上,老年慢性牙周炎患者在病情處于穩定期后,進行拔牙后即刻種植與延期種植均可以取得良好的臨床療效,即刻種植會導致較大的PD和牙齦出血量,但可以縮短治療時間,提高生活質量。延期種植與即刻種植均需在種植前根據患者具體情況,選擇適合的治療方案,控制牙周炎使其處于穩定期,術中徹底清理牙槽窩組織,術后囑患者含漱口水清潔口腔,合理使用抗生素對感染進行控制,以確保種植效果。

