肝脂肪變性相關(guān)指數(shù)對(duì)2型糖尿病患者合并非酒精性脂肪性肝病的預(yù)測(cè)價(jià)值
田昊文, 鄧霞, 楊玲
(江蘇大學(xué)附屬醫(yī)院內(nèi)分泌科, 江蘇 鎮(zhèn)江 212001)
來自20個(gè)國(guó)家近50 000名2型糖尿病(type 2 diabetes mellitus,T2DM)患者的薈萃分析結(jié)果顯示,T2DM患者非酒精性脂肪性肝病(nonalcoholic fatty liver disease,NAFLD)患病率全球約為55.5%,歐洲高達(dá)68.0%[1],并且T2DM和NAFLD的共存形成了一個(gè)惡性循環(huán)[2]。研究表明,NAFLD和T2DM患者更易發(fā)生非酒精性脂肪性肝炎、晚期纖維化、肝硬化或肝細(xì)胞癌等疾病,導(dǎo)致住院率和死亡率增加[3-4]。此外,與T2DM患者相比,T2DM合并NAFLD增加了胰島素抵抗(insulin resistance,IR)程度和糖尿病慢性血管并發(fā)癥(糖尿病腎病、糖尿病視網(wǎng)膜病變等)的風(fēng)險(xiǎn)[5]。因此,T2DM患者應(yīng)定期參加體檢,以確定是否發(fā)生NAFLD。在日常工作中,臨床醫(yī)生應(yīng)充分重視對(duì)T2DM合并NAFLD患者的及時(shí)篩查,以便提供及時(shí)的干預(yù)和治療[6-7]。診斷NAFLD的金標(biāo)準(zhǔn)依賴于肝活檢,但該種檢查耗時(shí)、費(fèi)用高,且難以推廣。超聲是臨床實(shí)踐中使用最廣泛的檢測(cè)方法,其通過識(shí)別脂肪肝的特征進(jìn)行NAFLD的診斷,但是在輕度脂肪肝中敏感性較差[2,8]。NAFLD的發(fā)生風(fēng)險(xiǎn)與超重或肥胖顯著相關(guān)。體重指數(shù)(body mass index,BMI)是用于評(píng)價(jià)成人肥胖的指標(biāo),但是單獨(dú)的指標(biāo)難以獨(dú)立預(yù)測(cè)NAFLD的發(fā)病風(fēng)險(xiǎn)。近年來的研究開發(fā)了數(shù)種基于常規(guī)實(shí)驗(yàn)室檢驗(yàn)和人體測(cè)量參數(shù)的NAFLD相關(guān)指數(shù)[9-11]。其中,肝脂肪變性指數(shù)(hepatic steatosis index,HSI)和脂肪肝指數(shù)(fatty liver index,FLI)在不同人群中具有良好的診斷準(zhǔn)確性。FLI最早由Bedogni等[9]提出,用于預(yù)測(cè)歐洲18~75歲人群的脂肪肝,研究者綜合脂肪肝的獨(dú)立預(yù)測(cè)因素進(jìn)行分析,最終由BMI、腰圍、三酰甘油和γ-谷氨酰轉(zhuǎn)肽酶(GGT)計(jì)算得出FLI。FLI是針對(duì)歐洲白種人為主的指數(shù),而東亞人群的腰圍和BMI相對(duì)較低,實(shí)際應(yīng)用后發(fā)現(xiàn)FLI<30在該人群中的敏感性較差。近年來Lee等[10]在FLI基礎(chǔ)上提出了一種新型指數(shù)HSI,研究者考慮了性別和糖尿病可以獨(dú)立預(yù)測(cè)NAFLD,并加入谷丙轉(zhuǎn)氨酶(ALT)、谷草轉(zhuǎn)氨酶(AST)和BMI計(jì)算得出HSI。既往研究報(bào)道,HSI對(duì)代謝性疾病如IR、糖尿病和代謝綜合征的預(yù)測(cè)價(jià)值優(yōu)于BMI、腰圍、腰高比、脂質(zhì)蓄積指數(shù)(LAP)和內(nèi)臟脂肪指數(shù)(VAI)[12-13]。然而,HSI和FLI在T2DM中診斷NAFLD的價(jià)值尚未完全闡明。本研究旨在探討HSI和FLI與T2DM患者發(fā)生NAFLD風(fēng)險(xiǎn)之間的關(guān)系,以及它們與T2DM患者各種代謝指標(biāo)的聯(lián)系。
1 對(duì)象與方法
1.1 研究對(duì)象
本研究為橫斷面研究,共納入2018年5月至2020年7月于江蘇大學(xué)附屬醫(yī)院標(biāo)準(zhǔn)化代謝性疾病管理中心就診的T2DM患者566例,年齡均>18歲,其中男315例(55.65%),女251例(44.35%)。T2DM的診斷基于美國(guó)糖尿病協(xié)會(huì)2013年診斷標(biāo)準(zhǔn)[14]。排除標(biāo)準(zhǔn)如下:① 存在病毒性肝炎、藥物性肝病、肝豆?fàn)詈俗冃浴⒆陨砻庖咝愿尾 ⒀x病肝病和肝硬化;② 過度飲酒(飲酒量:男性>40 g/d、女性>20 g/d持續(xù)5年,或>80 g/d超過2周);③ 存在急性感染、惡性腫瘤、妊娠、甲狀腺功能亢進(jìn)癥;④ 口服糖皮質(zhì)激素;⑤ 研究人員認(rèn)為可能影響研究結(jié)果和數(shù)據(jù)收集不完整的其他情況。研究方案通過江蘇大學(xué)附屬醫(yī)院倫理委員會(huì)的批準(zhǔn)。
1.2 方法
1.2.1 臨床資料及測(cè)量指標(biāo) 記錄所有受試者的一般臨床資料,包括性別、年齡、糖尿病病程、吸煙史、高血壓病史、降糖藥物用藥史、心率、身高、體重、腰圍、臀圍、收縮壓和舒張壓。夜間禁食超過8 h后采集血樣。采用酶法測(cè)定血清總膽固醇、三酰甘油、低密度脂蛋白膽固醇(low density lipoprotein cholesterol,LDL-C)和高密度脂蛋白膽固醇(high density lipoprotein cholesterol,HDL-C);用動(dòng)力學(xué)方法測(cè)定ALT、AST和GGT。采用高效液相色譜法測(cè)定糖化血紅蛋白(HbA1c);采用葡萄糖氧化酶法測(cè)定空腹血糖;采用化學(xué)發(fā)光法測(cè)定空腹胰島素(fasting insulin,INS)和空腹C肽(fasting C-peptide,C-P)。
1.2.2 相關(guān)指數(shù)計(jì)算 BMI=體重(kg)/身高2(m2)。腰高比=腰圍(cm)/身高(cm)。FLI[9]=ey/(1+ey)×100,其中y=0.953×ln(三酰甘油,mg/dL)+0.139×BMI(kg/m2)+0.718×ln(GGT,U/L)+0.053×腰圍(cm)-15.745。HSI[10]=8×[ALT(U/L)/AST(U/L)]+BMI(kg/m2)+(2,如果糖尿病)+(2,如果女性)。穩(wěn)態(tài)模型評(píng)估胰島素抵抗指數(shù)(HOMA-IR)=空腹血糖(mmol/L)×INS(μIU/mL)/22.5。穩(wěn)態(tài)模型評(píng)估胰島β細(xì)胞功能(HOMA-β)=20×INS(μIU/mL)/(空腹血糖,mmol/L)-3.5。
1.2.3 基于肝臟超聲定義NAFLD NAFLD的診斷依據(jù)《非酒精性脂肪性肝病防治指南(2018年更新版)》[15]。腹部超聲(全身彩色多普勒診斷儀LOGIQ-9)由專業(yè)超聲醫(yī)生進(jìn)行,根據(jù)超聲檢查結(jié)果將患者分為無NAFLD組與NAFLD組。
1.3 統(tǒng)計(jì)學(xué)方法
2 結(jié)果
2.1 兩組間臨床資料的比較
根據(jù)超聲檢查結(jié)果,將T2DM受試者分為無NAFLD組(n=194)和NAFLD組(n=372)。與無NAFLD組相比,NAFLD組的高血壓患者比例,血壓水平,血脂水平(三酰甘油、總膽固醇),BMI,腰圍,臀圍,腰高比,胰島功能相關(guān)指標(biāo)(INS、C-P、HOMA-IR、HOMA-β),肝功能相關(guān)指標(biāo)(ALT、AST、GGT)均顯著升高(P<0.05)。此外,NAFLD組的糖尿病病程、年齡和HDL-C明顯低于無NAFLD組(P<0.001)。NAFLD組的HSI水平和FLI水平顯著高于無NAFLD組,差異具有統(tǒng)計(jì)學(xué)意義(P<0.001)。兩組間其他臨床指標(biāo)差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表1。

表1 兩組一般臨床資料對(duì)比
2.2 HSI和FLI與臨床參數(shù)的相關(guān)性分析
在校正了年齡、糖尿病病程、性別、吸煙史、高血壓病史和用藥史后,相關(guān)分析顯示,肝脂肪變性相關(guān)指數(shù)(HSI、FLI)與收縮壓、腰圍、臀圍、腰高比、總膽固醇、三酰甘油、ALT、AST、GGT、INS、C-P和HOMA-IR呈正相關(guān),但與HDL-C呈負(fù)相關(guān),差異具有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表2。
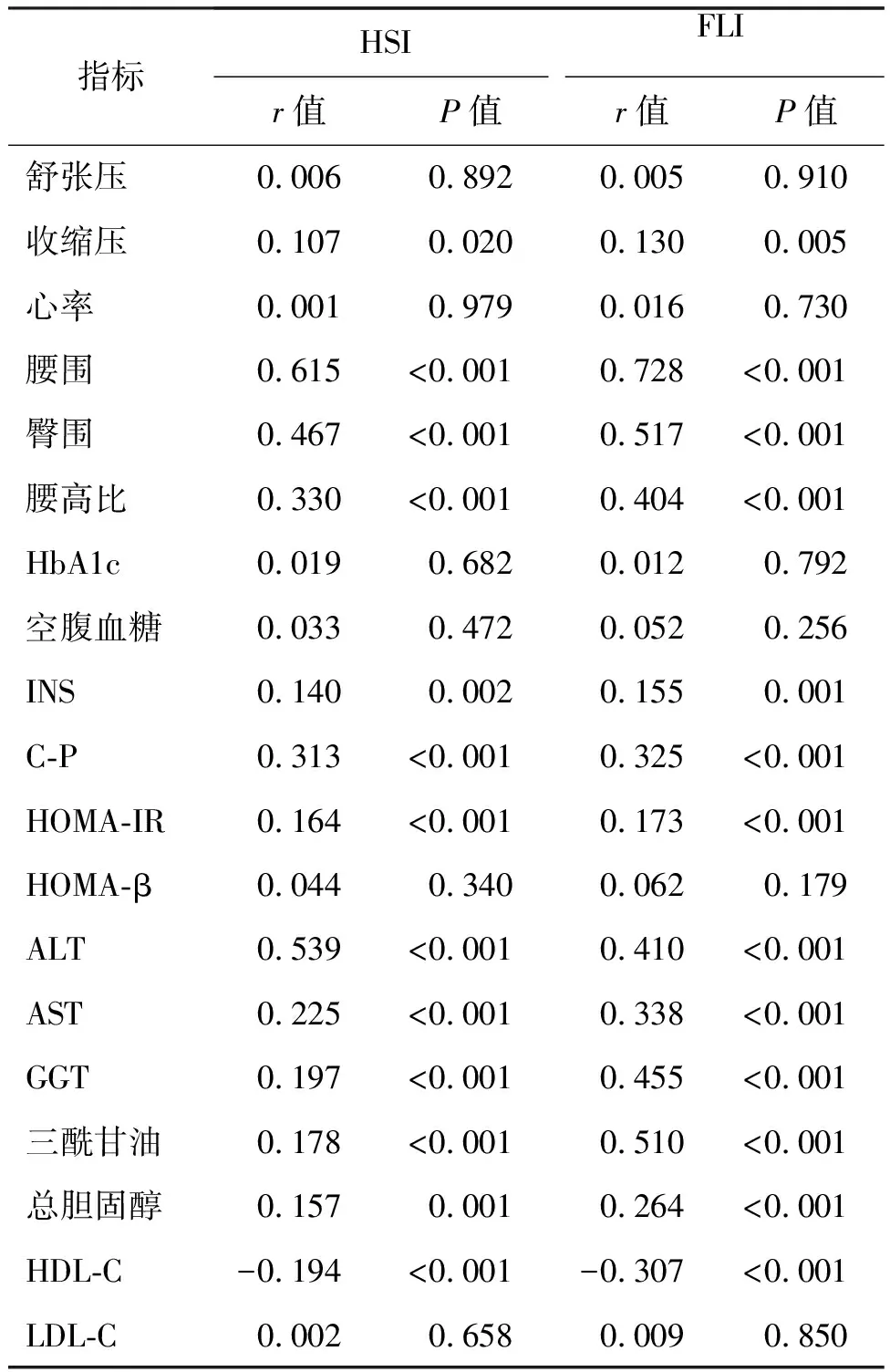
表2 HSI和FLI與臨床參數(shù)的相關(guān)性分析
2.3 Logistic回歸分析HSI、FLI與T2DM患者發(fā)生NAFLD的關(guān)系
二分類Logistic回歸分析的結(jié)果見表3。在未經(jīng)調(diào)整的模型中,NAFLD的發(fā)生風(fēng)險(xiǎn)隨著HSI(OR:1.381,95%CI:1.302~1.465,P<0.001)和FLI(OR:1.067,95%CI:1.055~1.079,P<0.001)的增加而增加。進(jìn)一步分別或聯(lián)合調(diào)整性別、年齡、糖尿病病程、吸煙史、高血壓病史、用藥史、腰圍、臀圍、腰高比、三酰甘油、總膽固醇、HDL-C、收縮壓和舒張壓等多種混雜因素后(模型1~4),HSI和FLI仍是T2DM患者發(fā)生NAFLD的危險(xiǎn)因素。
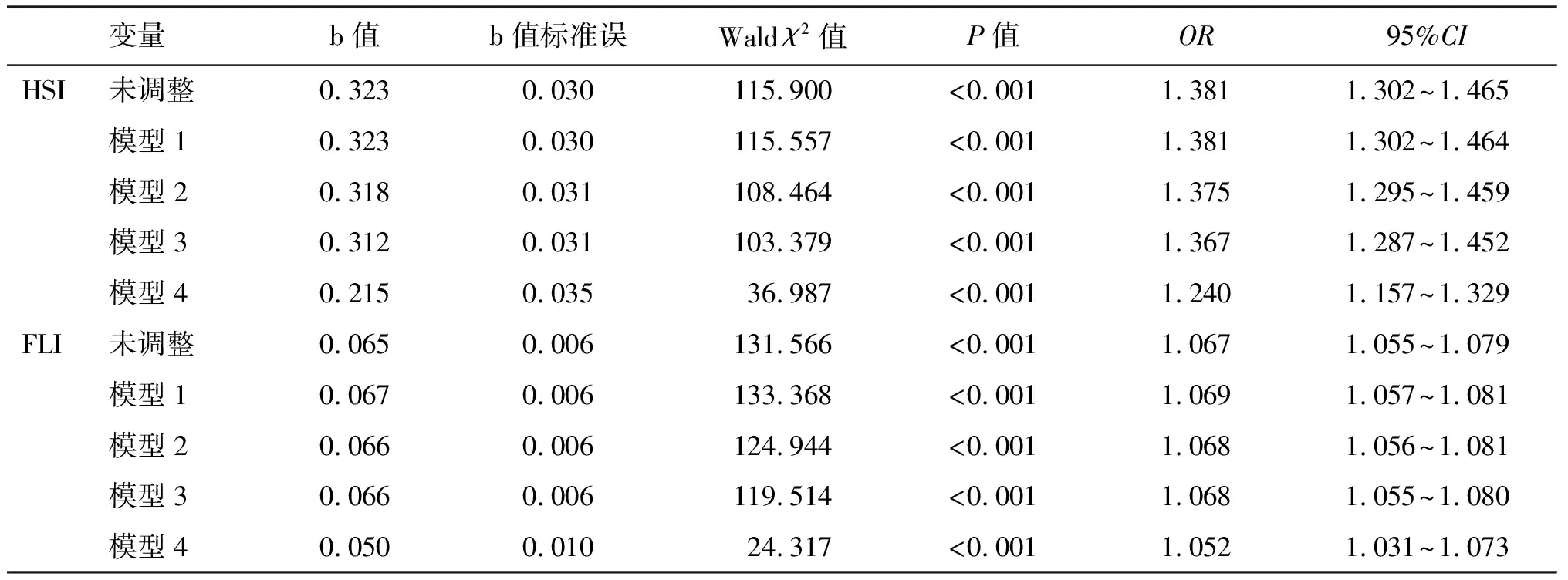
表3 Logistic回歸分析HSI、FLI與T2DM患者發(fā)生NAFLD的關(guān)系
2.4 ROC曲線評(píng)估HSI和FLI的診斷價(jià)值
HSI預(yù)測(cè)T2DM患者發(fā)生NAFLD的ROC曲線下面積為0.837(95%CI:0.802~0.872,P<0.001),最佳截?cái)帱c(diǎn)為36.0,診斷T2DM合并NAFLD的敏感性為82.5%,特異性為68.6%。FLI的ROC曲線下面積為0.843(95%CI:0.808~0.878,P<0.001),最佳截?cái)帱c(diǎn)為34.72,診斷T2DM合并NAFLD的敏感性為86.0%,特異性為70.5%。而BMI的ROC曲線下面積為0.803(95%CI:0.765~0.842,P<0.001),最佳截?cái)帱c(diǎn)為23.61 kg/m2,診斷T2DM合并NAFLD的敏感性為83.1%,特異性為64.4%。見圖1。
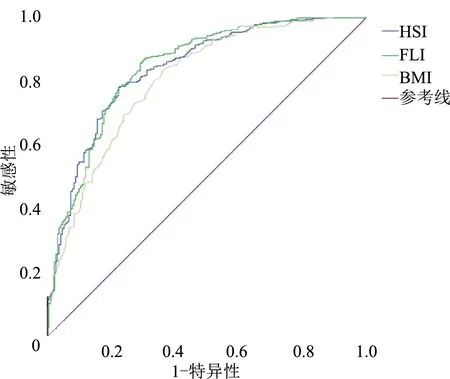
圖1 ROC曲線分析HSI和FLI對(duì)T2DM患者合并NAFLD的診斷價(jià)值
3 討論
本研究初步探討了HSI、FLI對(duì)T2DM患者NAFLD發(fā)生風(fēng)險(xiǎn)的評(píng)估及預(yù)測(cè)價(jià)值。本研究中,T2DM人群中NAFLD的患病率為65.72%,與之前的流行病學(xué)調(diào)查結(jié)果一致[1]。本研究的回歸分析結(jié)果顯示,在調(diào)整了各種代謝風(fēng)險(xiǎn)相關(guān)指標(biāo)后,HSI和FLI與T2DM患者發(fā)生NAFLD仍獨(dú)立相關(guān),提示HSI與FLI是T2DM患者發(fā)生NAFLD的獨(dú)立預(yù)測(cè)因子。
本研究結(jié)果顯示,與無NAFLD組相比,NAFLD組的HSI水平明顯升高。HSI的ROC曲線下面積為0.837(95%CI:0.802~0.872),顯示出82.5%的敏感性和68.6%的特異性。這一結(jié)果與Lee等[10]報(bào)道的ROC曲線下面積0.812(95%CI:0.801~0.824)相近,但與Sviklne等[16]報(bào)道的ROC曲線下面積0.746(95%CI:0.58~0.91)相比,本研究的結(jié)果更好。種族差異、合并不同類型糖尿病和NAFLD的診斷方法不同可能是導(dǎo)致HSI對(duì)NALFD的診斷效果存在差異的主要因素。此外,本研究還發(fā)現(xiàn),HSI與腰圍、臀圍、腰高比和血脂等代謝風(fēng)險(xiǎn)指標(biāo)相關(guān)。Sviklne等[16]和Tripolino等[17]的研究表明,HSI與代謝風(fēng)險(xiǎn)指標(biāo)(腰圍、三酰甘油、HDL-C)之間存在相關(guān)性,本研究結(jié)果與其一致。本研究結(jié)果還顯示,NAFLD組的FLI顯著高于無NAFLD組,FLI的ROC曲線下面積為0.843(95%CI:0.808~0.878)。這一結(jié)果與Bedogni等[9]報(bào)道的ROC曲線下面積0.85(95%CI:0.81~0.88)和Sviklne等[16]報(bào)道的ROC曲線下面積0.86(95%CI:0.72~0.99)相近。Motamed等[13]發(fā)現(xiàn)用肝臟超聲診斷NAFLD時(shí),FLI與NAFLD有很強(qiáng)的相關(guān)性。上述結(jié)果共同表明,HSI與FLI是預(yù)測(cè)T2DM合并NAFLD實(shí)用且良好的指標(biāo)。
本研究的相關(guān)性分析發(fā)現(xiàn)HSI與FLI均與T2DM患者的糖脂代謝指標(biāo)(C-P、HOMA-IR、三酰甘油、總膽固醇、HDL-C),肥胖相關(guān)指標(biāo)(腰圍、臀圍、腰高比)和肝功能指標(biāo)(ALT、AST、GGT)相關(guān),表明HSI、FLI與糖脂代謝紊亂密切相關(guān)。大量研究表明,IR和血脂異常是NAFLD和T2DM發(fā)生的主要機(jī)制[18-20],IR是兩者的共同發(fā)病機(jī)制[1]。根據(jù)計(jì)算公式,FLI兼顧了BMI、腹型肥胖與血脂指標(biāo),HSI兼顧了肝功能指標(biāo)與BMI,兩者均有BMI。BMI是T2DM患者發(fā)生NAFLD的獨(dú)立影響因素[21]。本研究結(jié)果顯示BMI預(yù)測(cè)T2DM患者發(fā)生NAFLD的ROC曲線下面積為0.803(95%CI:0.765~0.842)。李彥彥等[22]聯(lián)合心臟代謝指數(shù)與BMI預(yù)測(cè)T2DM患者發(fā)生NAFLD的ROC曲線下面積為0.816(95%CI:0.78~0.86),相較之下本研究中HSI的ROC曲線下面積0.837(95%CI:0.802~0.872)和FLI的ROC曲線下面積0.843(95%CI:0.808~0.878)性能更好。Ren等[23]發(fā)現(xiàn)腹部脂肪、三酰甘油/HDL-C比值與IR相關(guān)。既往研究表明IR通過誘導(dǎo)脂肪組織中三酰甘油的脂解和肝臟中三酰甘油的合成來促進(jìn)NAFLD的發(fā)生[24]。脂肪組織通過各種炎癥機(jī)制促進(jìn)IR[25]。NAFLD的發(fā)病機(jī)制涉及肝臟脂肪堆積[26],進(jìn)而加重T2DM患者的IR。過氧化物酶體增殖物激活受體γ在其中發(fā)揮了重要作用,該肝臟因子的激活促進(jìn)了三酰甘油的合成與葡萄糖的攝取,并上調(diào)了脂肪酸代謝靶基因[27]。肝臟的脂肪蓄積同時(shí)會(huì)導(dǎo)致肝功能的損傷,但是轉(zhuǎn)氨酶的升高與NAFLD的嚴(yán)重程度無系統(tǒng)性關(guān)系[28]。綜合以上考慮可能主要是IR介導(dǎo)了HSI、FLI與T2DM患者發(fā)生NAFLD間的聯(lián)系。
本研究具有一定的局限性。本研究為橫斷面研究,確定危險(xiǎn)因素與疾病發(fā)生的因果關(guān)系尚不夠充分;NAFLD的診斷不是通過肝活檢這一金標(biāo)準(zhǔn);且NAFLD的患病率相對(duì)較高,這可能會(huì)對(duì)結(jié)果造成一些偏差。盡管如此,本研究結(jié)果仍然提示,HSI和FLI與代謝風(fēng)險(xiǎn)指標(biāo)密切相關(guān),在T2DM患者NAFLD的風(fēng)險(xiǎn)評(píng)估中具有良好的預(yù)測(cè)價(jià)值。

