關節鏡下內引流聯合囊腫壁切除與單純內引流治療腘窩囊腫的療效比較
薛朋安,郝秋彥,李明,全偉偉
(1.山東第一醫科大學,山東 濟南 250024;2.臨沂市中心醫院骨關節外科與運動醫學科,山東 臨沂 276400)
腘窩囊腫是一種臨床較常見的疾病,為腓腸肌和半膜肌之間的滑囊增大,其解剖基礎為單向活瓣導致滑液病理性積聚無法排出,多合并膝關節骨關節炎[1]。既往多采取開放手術切除,手術創傷大、患者疼痛、術后恢復慢。關節鏡手術治療腘窩囊腫,具備創傷小、切口美觀、手術時間短、術后反應輕、患者功能恢復快等優點。然而在腘窩囊腫關節鏡內引流術中,是否必須切除腘窩囊腫的囊腫壁仍有不同的觀點[2]。本研究回顧性分析2018年3月至2022年1月臨沂市中心醫院收治的58例腘窩囊腫患者資料,比較關節鏡下腘窩囊腫內引流術中做或不做囊腫壁切除對臨床療效與復發率的影響,現報告如下。
1 資料與方法
1.1 一般資料 納入標準:(1)明確為腘窩囊腫診斷的患者(見圖1);(2)采用關節鏡手術,包括單純腘窩囊腫關節鏡內引流和腘窩囊腫關節鏡內引流聯合囊腫壁切除;(3)數據資料完整。排除標準:(1)腘窩囊腫診斷為色素沉著性絨毛結節性滑膜炎患者;(2)同側下肢既往存在各種韌帶損傷、骨折或脫位的患者;(3)合并下肢先天性畸形、腫瘤及各種急慢性感染的患者;(4)合并類風濕性關節炎、痛風性關節炎、銀屑病關節炎及營養不良及代謝性疾病的患者;(5)伴有嚴重心腦血管病、糖尿病及長期吸煙患者;(6)年齡<14周歲的患者。該研究已通過臨沂市中心醫院倫理委員會批準(XJMH-FJSC-2018003),患者術前均簽署知情同意書。
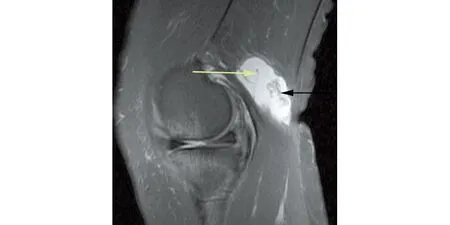
圖1 MRI示巨大腘窩囊腫(綠色箭頭所示)合并囊腫內游離組織(黑色箭頭所示)
本研究共納入58例腘窩囊腫手術治療患者。采用關節鏡腘窩囊腫切除單純內引流的32例患者為A組,男14例,女18例;年齡39~68歲,平均(53.19±7.71)歲。在關節鏡腘窩囊腫切除內引流的同時建立后內側雙入路行囊腫壁切除的26例患者為B組,男10例,女16例;年齡36~65歲,平均(48.88±7.31)歲。患者均表現為不同程度的膝關節疼痛、膝關節后方腫脹,可捫及腫物。X線檢查顯示膝關節腔內游離體,A組7例(21.88%),B組6例(23.08%)。MRI檢查合并癥,測量腘窩囊腫最大直徑。兩組患者年齡、性別分布、合并癥、囊腫大小的差異均無統計學意義(P<0.05,見表1),具有可比性。
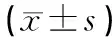
表1 兩組患者基線資料比較
1.2 方法 所有患者完善術前檢查,手術均由同一組醫生完成。患者腰麻,仰臥位,上止血帶。常規建立膝關節前外側、內側入路,常規行關節鏡關節腔清理、半月板部分切除成形或縫合、軟骨成形、微骨折等術式。
1.2.1 A組 通過前外側入路將關節鏡通過髁間窩、自前交叉韌帶的內側伸入后內方關節囊,進入股骨內髁后方,若進入困難,可行髁間窩成形術,或建立前正中入路方便進入。更換下肢體位為髖關節“4”字試驗位。自外向內建立后內入路,建立困難時可借助腰穿針或關節鏡光斑定位。探鉤通過后內入路進入關節,探鉤滑動感覺關節囊后方的腓腸肌內側頭,插入刨削刀,清理關節腔增生滑膜,顯露并識別后橫滑膜皺襞(posterior transverse synovial infold,PoTSI),沿著內側頭的內側使用刨削器切開后橫滑膜皺襞,并切除部分關節囊,顯露腓腸肌內側頭的內側。后內側入路插入交換棒,將鏡頭置于后內入路,觀察到內側頭的內緣以及后緣。將關節鏡沿著內側頭的后方與半膜肌之間插入,此即腘窩囊腫形成的交通活瓣口,建立后內側輔助入路使用刨削器擴大囊腫活瓣口即可進入囊腫內部,顯露囊腫囊壁,可從后內側輔助入路去除囊腫內游離體,無需切除囊腫壁,結束手術(見圖2~5)。
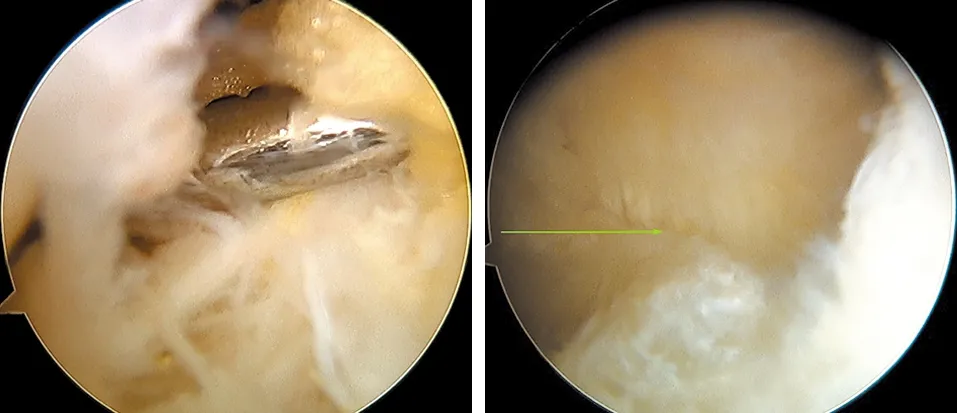
圖2 關節鏡下見后方關節囊滑膜增生 圖3 顯露PoTSI(綠色箭頭所示)
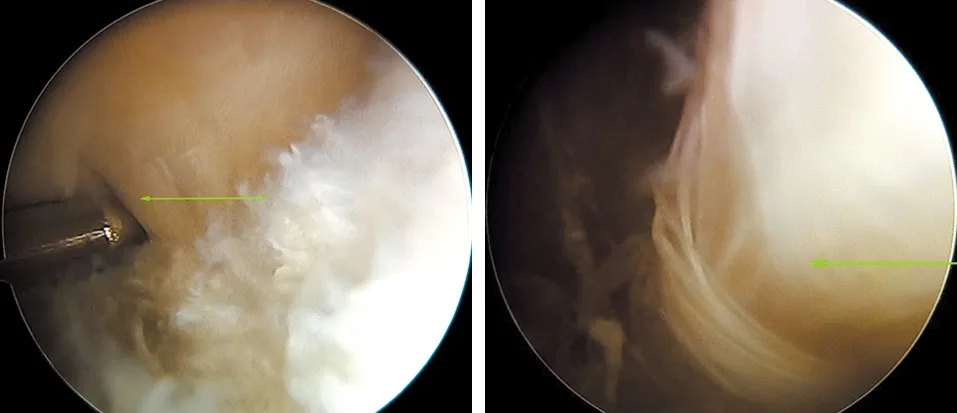
圖4 顯露腓腸肌內側頭(綠色箭頭所示) 圖5 自腓腸肌內側頭后方進入腘窩囊腫
1.2.2 B組 在關節鏡下腘窩囊腫內引流手術過程完成后,繼續沿后內側雙入路進入囊腫內部,取出游離體,并使用刨削器將視野內囊腫壁切除,切除中要適度控制吸引器力量,避免切除到囊腫壁以外的肌肉及血管神經組織(見圖6~7)。切除滿意后,結束手術。
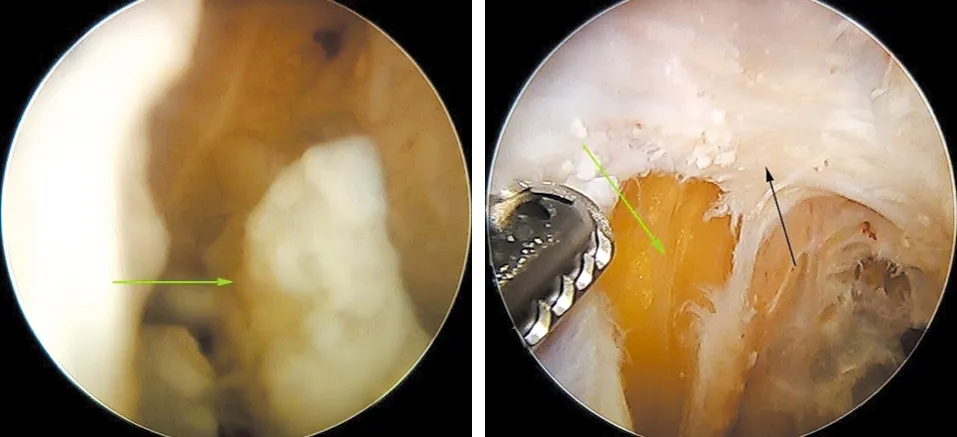
圖6 顯露腘窩囊腫內游離組織(綠色箭頭所示) 圖7 肌肉組織(綠色箭頭所示)及部分切除后的囊腫壁(黑色箭頭所示)
1.3 術后處理 術后常規鎮痛、換藥處理,術后1周內換藥時以彈力綁帶包扎。對于單純腘窩囊腫、不合并半月板縫合的患者,可囑其早期下床,但減少活動量。對于行半月板縫合或微骨折的患者,則根據關節內其他手術的情況決定是否佩戴關節型下肢支具,并決定下肢負重的具體時間。
1.4 評價指標 術后1、2、3、6、12個月定期門診復查,評估患者臨床療效;術后6 d、6個月、12個月行膝關節MRI評估囊腫吸收情況;術后7 d及末次隨訪時采用疼痛視覺模擬評分(visual analogue scale,VAS)和Lysholm評分評估臨床療效。記錄隨訪期間并發癥。
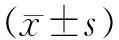
2 結 果
A組平均隨訪時間(9.31±1.28)個月,B組平均隨訪時間(9.85±1.52)個月。A組平均手術時間(33.88±5.97)min,B組平均手術時間(49.88±4.74)min,差異有統計學意義(P<0.05)。術后7 d兩組VAS、Lysholm評分比較差異有統計學意義(P<0.05),末次隨訪時兩組VAS、Lysholm評分比較差異無統計學意義(P>0.05,見表2)。
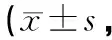
表2 兩組術后VAS評分、Lysholm評分比較分)
術后12個月,A組囊腫復發率為6.25%(2/32),B組為3.85%(1/26),差異無統計學意義(P>0.05)。兩組患者均未出現血管神經損傷、切口愈合等并發癥。
3 討 論
尸體研究發現,在4%~40%健康成人膝關節后關節囊上存在一個瓣膜開口,位于后囊上方腓腸肌內側和半膜肌之間。放射性顯影示蹤檢查顯示,關節腔內的液體可自瓣膜開口流向膝關節腔內,而無法反向流動[3-4]。有研究顯示,休息時膝關節內壓力約33 mm Hg,而在運動、負重等特定情況下,關節腔內壓力可達正常的40倍以上[4]。這種單向活瓣可導致液體擠壓入腓腸肌內側頭和半膜肌之間的疏松滑膜組織形成囊腫,該囊腫可隨著關節腔內壓力增大而逐漸變大,即使關節腔內壓力降低,也無法自行消退。本研究患者在術中均發現并證實了這一單向活瓣的存在。
腘窩囊腫的保守治療包括穿刺和囊腫內注射藥物,但是復發率較高。腘窩囊腫復發的一個重要原因是膝關節囊內的病變,包括內側半月板損傷、軟骨病變、前交叉韌帶撕裂等[5]。如果保守治療失敗,則建議手術治療。傳統手術方式是后入路的腘窩囊腫切除,通過解剖分離后方血管神經,切除囊腫壁,縫合活瓣口來治療腘窩囊腫;然而該手術方式因無法處理膝關節內的軟骨損傷、半月板損傷及滑膜炎,有較高的復發率[6-7]。這也導致骨科醫師在治療腘窩囊腫時,不應該單純處理囊腫,而要將處理關節內病變放在重要位置。
隨著關節鏡技術的開展,很多學者就關節鏡腘窩囊腫切除做了有益的嘗試,并且取得了不錯的效果。關節鏡下腘窩囊腫切除通過對后關節囊上交通口的擴大,使單向活瓣消失,變單向活瓣為雙向通道,膝關節腔內關節液可以通過開口進入腘窩囊腫內,囊腫內液體也可以反向流動,這樣隨著膝關節炎癥的消退,膝關節內壓力降低的同時腘窩囊腫也逐漸消退。膝關節鏡治療腘窩囊腫同時,處理關節內的病變可以減少膝關節滑液的產生,顯著降低腘窩囊腫的復發率[8]。Brazier等[9]發現,在后關節囊上存在一個橫向的滑膜皺襞,該滑膜皺襞的存在是腘窩囊腫單向活瓣的解剖基礎,也對腘窩囊腫開口的辨識具有很高的定位價值,極大地方便了腘窩囊腫的關節鏡手術。術后1年隨訪結果顯示患者囊腫縮小或消失,取得了滿意療效[8]。Johnson等[10]報道,很多患者合并嚴重的膝關節內滑膜炎、半月板損傷等病變,對后關節囊上的交通口的定位制造了困難,然而在徹底清除增生滑膜之后,仍可顯露出PoTSI,在PoTSI切除后便可顯露出腓腸肌內側頭,然后在腓腸肌內側頭的內側、循交通口向后可尋找并進入腘窩囊腫。這與Brazier等的文獻報道一致。
大多數腘窩囊腫的囊腫壁光滑,無明顯的滑膜形成。然而,有研究認為腘窩囊腫的囊壁組織,以及囊腫內部的一些纖維間隔、游離病變組織等結構是腘窩囊腫術后復發的因素之一。在關節鏡下交通口擴大的同時,建立后內側雙入路,將關節鏡及刨刀同時通過交通口進入囊腫內部,對囊壁進行切除,無論是徹底切除囊腫壁還是部分切除囊腫壁均取得了較好的臨床效果[11]。腘窩內存在游離組織,這也是必須通過后內側雙入路切除囊腫壁及游離組織的原因之一。但是在無游離組織和囊壁光滑的患者中,切除囊腫壁的必要性,以及囊腫壁切除和單純交通口擴大術相比是否更有優勢,仍需進一步研究。
本研究發現,關節鏡下囊腫壁切除的手術時間將長于不切除者,且將增大手術難度和止血帶使用率;術后7 d囊腫壁未切除患者的疼痛和膝關節功能好于囊腫壁切除患者,可能因為囊腫壁切除手術時間長、止血帶應用更久、手術創傷相對較大,需要更廣泛的切除,患者術后組織反映較重,且有損傷血管神經的風險;就遠期效果比較,兩者差別不大。最近的meta分析結果顯示,在關節鏡腘窩囊腫術中,切除囊腫壁和不進行囊腫壁切除患者的臨床效果類似,但是切除囊腫壁者有較低的復發率和更高的并發癥風險[12],這與本研究結果類似。
賈連順等[13]采用傳統手術治療腘窩囊腫60例,平均隨訪28個月,7例復發(其中2例經再次切除而再發),復發的最短時間為術后24 d(1例),最長為術后14個月(2例),其余患者均于術后3~6個月復發[13]。在以往研究中很少有提及關節鏡下治療腘窩囊腫術后復發的高峰時間段。本研究術后隨訪1年,雖然包含了傳統手術術后復發的高峰時間段,但不排除本研究患者有術后1年復發的可能,因此在以后的研究中應加長隨訪時間。
本研究顯示,單純交通口擴大而無需囊腫壁切除可以實現腘窩囊腫切除且預防復發的效果,具備創傷小、術后恢復快、復發率低等優點,這也與很多研究相佐證[8]。和單純交通口擴大手術相比,聯合囊腫壁切除的手術時間更長、創傷更大、術后早期患者組織反映更明顯,但是同樣具備微創手術創傷小、復發率低等優點,且可以同時處理囊腫內游離體[8,11-12,14-15]。然而,為避免損傷血管、神經及周圍的肌肉,導致大量出血,是否需要常規的囊腫壁切除,仍需要更大數據及多中心病例研究。而且對于有多個分隔的骨囊腫患者,囊腫壁的部分切除和分隔的打通將顯得極為重要,囊腫壁切除是此類腘窩囊腫術中必須進行的步驟。
綜上所述,采用關節鏡微創術治療腘窩囊腫,具備創傷小、切口美觀、手術時間短、術后反應輕、患者功能恢復快等優點。與內引流聯合囊腫壁切除相比,單純內引流手術時間更短、術后即刻的患者疼痛更輕、功能評分更優異;末次隨訪中兩種手術方式患者功能差別不大,且復發率無明顯差異。內引流聯合囊腫壁切除可以同時處理腘窩囊腫內游離體是其優勢。由于本研究為回顧性病例分析,病例數較少且為非隨機對照研究,患者膝關節內合并癥多種多樣,混雜因素較多,仍有一定的局限性,后期仍需要擴大病例數對該其予以進一步驗證。

