右美托咪定輔助用藥對全身麻醉手術患兒蘇醒期躁動及術后行為改變影響
尹 靜, 張俊麗, 李媛媛, 宋建敏, 白耀武, 楊鴻源
唐山市婦幼保健院 麻醉科,河北 唐山 063014
兒童的生理特點較特殊,機體循環和呼吸功能自我調節能力差,在麻醉和手術中容易產生應激反應,會使得術中血流動力學發生波動,而且,患兒對疼痛的耐受性較差,會在術后表現出負面行為[1-2]。全身麻醉蘇醒期躁動是麻醉蘇醒后的不恰當行為,也是在麻醉中產生的一種特殊并發癥,危害性較大,且不利于術后康復[3]。患兒在術前處在高度緊張和焦慮的情緒中,手術結束后也無法很快擺脫手術帶來的心理陰影,會表現整體焦慮及分離焦慮等多種情緒,術后行為的改變也會影響患兒的生長發育,對學習記憶等產生影響[4]。因此,選擇較好的麻醉輔助用藥對于全身麻醉術后恢復至關重要。右美托咪定作為一種新型高效的α2-腎上腺素受體激動劑,其主要作用于機體的中樞及外周神經系統,具有抵抗焦慮、抑制交感神經興奮的作用,還可以有效減輕患兒在麻醉期間的應激反應,從而減少手術期間麻醉藥物的用量,還不會影響患兒的呼吸[5-6]。本研究旨在探討右美托咪定輔助用藥對全身麻醉手術患兒蘇醒期躁動及術后行為改變的影響。現報道如下。
1 資料與方法
1.1 一般資料 選取自2019年5月至2022年5月唐山市婦幼保健院收治的接受扁桃體及腺樣體切除術進行全身麻醉手術治療的120例患兒為研究對象。按照隨機數字表法將其分為觀察組與常規組,每組各60例。納入標準:(1)手術前各項指標均正常;(2)美國麻醉醫師協會(American society of anesthesiologists,ASA)分級Ⅰ~Ⅱ級;(3)年齡3~14歲;(4)臨床資料完整。排除標準:(1)合并嚴重肝、腎功能障礙;(2)患有精神疾病不能配合治療;(3)凝血功能異常;(4)對本研究麻醉藥過敏。常規組中,男性36例,女性24例;平均年齡(6.3±1.2)歲;平均體質量(23.58±6.61)kg;ASA分級:Ⅰ級48例,Ⅱ級12例。觀察組中,男性37例,女性23例;平均年齡(6.5±1.3)歲;平均體質量(23.67±6.70)kg;ASA分級:Ⅰ級46例,Ⅱ級14例。兩組患兒的一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準。所有患兒家屬均簽署知情同意書。
1.2 麻醉方法 所有患兒在術前禁止使用各種藥物,禁食禁飲,在進入手術室后,常規監測心率、呼吸、血壓及血氧飽和度等。然后,開始用七氟烷進行麻醉誘導,戴面罩吸入,濃度為6.0%,流量為6.00 L/min,等到患兒意識逐漸消失后,靜脈注射地塞米松0.10 mg/kg、硫酸阿托品0.01 mg/kg、舒芬太尼0.50 μg/kg、順阿曲庫銨0.10 mg/kg后進行氣管插管,氣管插管成功后以機械通氣維持呼吸,潮氣量5~8 ml/kg,呼吸頻率為16~22次/min,吸呼比為1∶2,維持呼氣末二氧化碳分壓40~45 mmHg(1 mmHg=0.133 kPa)。觀察組給予右美托咪定進行麻醉維持,負荷量為0.50 μg/kg,在15 min內注射完畢后再給予0.50 μg/(kg·h)的維持劑量持續靜脈泵入。常規組患兒使用相同劑量的生理鹽水代替右美托咪定,其余與觀察組相同。
1.3 觀察指標
1.3.1 患兒術后躁動評分及疼痛評估 術后,對蘇醒后的患兒進行小兒麻醉蘇醒期躁動量化評分表(pediatric anesthesia emergence delirium scale,PAED)評分[7],評分內容主要包括患兒關注周圍環境、服從指令且有眼神交流、行為有目的性、焦躁不安及哭鬧5項內容,每項為0~4分,評分越高表示蘇醒后躁動傾向越明顯,評分>16分為蘇醒期躁動。患兒疼痛根據面部表情疼痛量表(the faces pain scale-revised,FPS)進行評分[7],評分越高表示疼痛程度越重。
1.3.2 術后行為改變評價 對患兒家屬進行術前問卷調查和電話隨訪。由同一名麻醉醫師采用術后行為量表(post-hospitalization behavior questionire,PHBQ)[8]記錄患兒術后1 d、7 d和30 d出現的行為改變的分類表現情況。
1.3.3 不同時間點血流動力學指標監測 在患兒要進行麻醉誘導前(T1)、氣管插管時(T2)、手術開始時(T3)和手術結束時(T4),分別記錄患兒的平均動脈壓(mean arterial pressure,MAP)和心率(heart rate,HR)。
1.3.4 不良反應 記錄并比較兩組患兒在手術期間的不良反應發生率。

2 結果
2.1 兩組患兒術后躁動及疼痛情況比較 觀察組PAED評分、躁動發生率和FPS評分均顯著低于常規組,差異均有統計學意義(P<0.05)。見表1。

表1 兩組患兒術后PAED評分、躁動發生率及FPS評分比較
2.2 兩組患兒術后行為改變比較 術后1 d、7 d和30 d,觀察組行為改變發生率顯著低于常規組,差異均有統計學意義(P<0.05)。見表2。術后1 d、7 d觀察組分離焦慮發生率顯著低于常規組,差異均有統計學意義(P<0.05)。見表3。
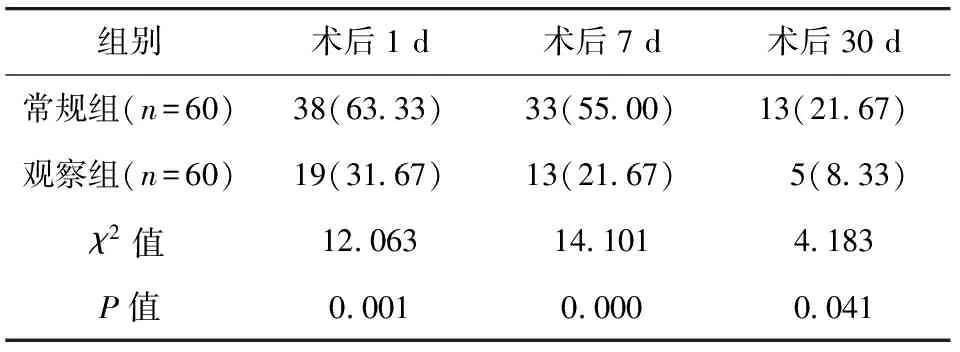
表2 兩組患兒術后行為改變發生情況比較/例(百分率/%)
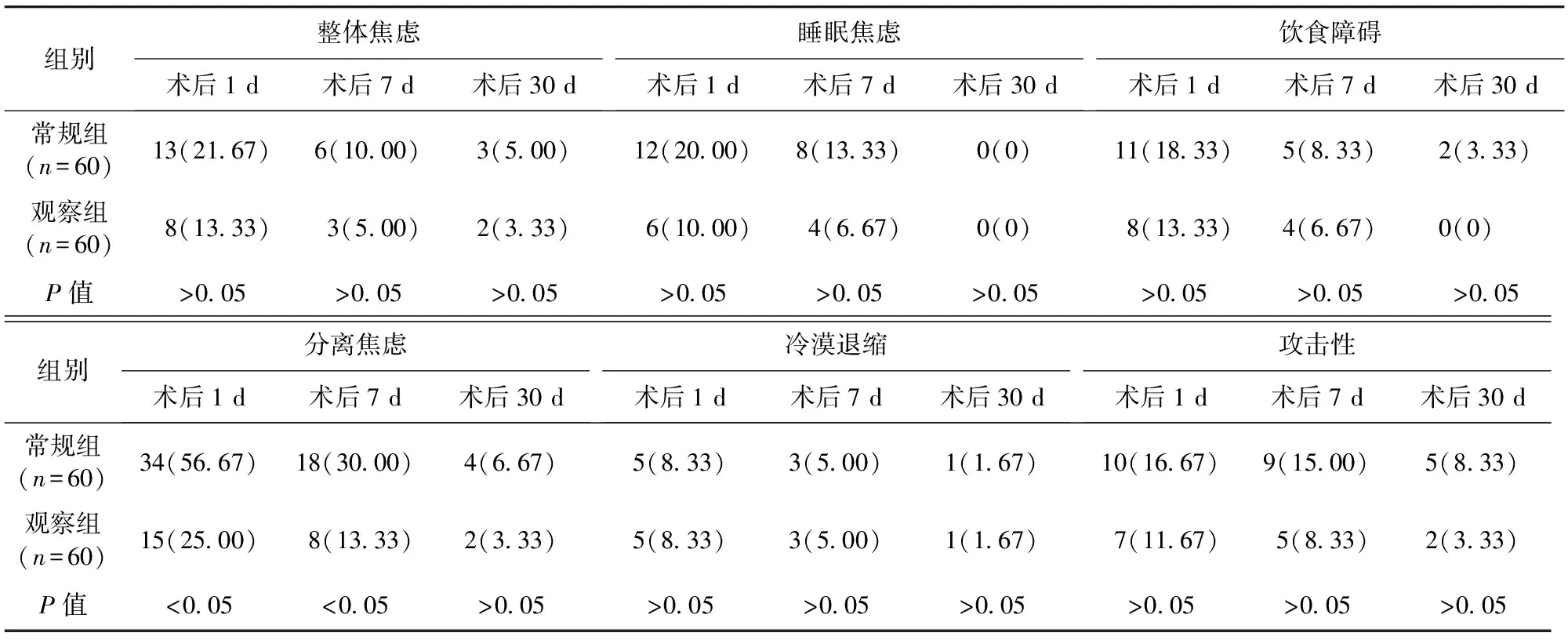
表3 兩組患兒術后行為改變分類發生情況比較/例(百分率/%)
2.3 兩組患兒不同時間點血流動力學指標比較 兩組患兒T2~T4時的MAP、HR均高于各組T1時,且觀察組T2~T4時的MAP、HR均低于常規組,差異均有統計學意義(P<0.05)。見表4。

表4 兩組患兒不同時間點血流動力學指標比較
2.4 兩組患兒不良反應發生情況比較 常規組發生惡心嘔吐4例、嚴重咳嗽3例、血氧飽和度下降3例,不良反應發生率為16.67%(10/60)。觀察組發生惡心嘔吐1例、血氧飽和度下降2例,不良反應發生率為5.00%(3/60)。觀察組不良反應發生率低于常規組,差異有統計學意義(χ2=4.227,P=0.040)。
3 討論
蘇醒期躁動是患兒在術后麻醉蘇醒時常見的一種并發癥,其發生機制復雜,與患兒年齡、麻醉用藥等多種因素有關[9-10]。行為改變也是患兒在術后發生的不良事件,嚴重影響其生活和學習[11]。因此,在臨床選擇效果較好的麻醉輔助用藥對于患兒的術后恢復十分重要。
右美托咪定是一種高選擇性的α2-腎上腺素受體激動劑,主要作用包括鎮靜及抗焦慮等[12],其可以發揮α2-腎上腺素受體的高效激動性,快速透過血腦屏障,作用到機體腦干藍斑區,從而激活α2受體,抑制去甲腎上腺素的釋放,阻止疼痛信號的傳導,發揮鎮痛及鎮靜等作用[10]。有研究報道,右美托咪定對兒童是安全的,可以穩定血流動力學指標,緩解其對刺激的反應,減輕患兒的疼痛[13]。還有研究發現,右美托咪定可以有效降低患兒蘇醒期躁動的發生率,對血流動力學影響較小,安全系數高[5]。本研究結果顯示,觀察組不良反應發生率顯著低于常規組,說明右美托咪定可以降低患兒在手術時的不良反應發生率,使其在術后盡快恢復。
術后行為改變是用來評估患兒在住院期間及出院后出現的不良反應,目前,對于術后行為改變的發生機制尚不明確,術前及手術中的各種情況均會成為危險因素。有研究報道,右美托咪定可以降低患兒術后行為改變的發生率,效果明顯[4]。本研究結果顯示,術后1 d、7 d和30 d,觀察組行為改變發生率顯著低于常規組,且觀察組術后1 d、7 d分離焦慮發生率顯著低于常規組,差異均有統計學意義(P<0.05)。這提示,右美托咪定在預防患兒術后行為改變方面具有優勢。蘇醒期躁動的發病機制不完全明確,多數學者認為麻醉藥物、術后疼痛刺激等均易引發蘇醒期躁動,右美托咪定的抗交感作用會阻止交感神經的興奮性,從而降低血流動力學的波動,保持機體的循環穩定,還能降低吸入麻醉藥的最低有效濃度,減少麻醉藥用量及其在體內的累積[14-15]。本研究結果發現,兩組患兒T2~T4時的MAP、HR均高于各組T1時,且觀察組T2~T4時的MAP、HR均低于常規組,差異均有統計學意義(P<0.05);觀察組PAED評分、躁動發生率和FPS評分均顯著低于常規組,差異均有統計學意義(P<0.05)。這提示,右美托咪定可以維持患兒的血流動力學穩定,降低患兒的蘇醒期躁動發生率,發揮鎮痛的作用。
綜上所述,右美托咪定輔助用藥可以有效預防全身麻醉手術患兒的蘇醒期躁動,降低術后行為改變發生率。但本研究選取的樣本量較少,可能導致研究結果出現一定偏倚,后續會擴大樣本量,對其進一步驗證。

