內膜準備方案對PGT-A患者首次整倍體單囊胚移植妊娠結局及產科結局的影響
王寧寧 劉亞平 陳曉利 王世銘 蘇迎春
鄭州大學第一附屬醫院生殖醫學中心(鄭州 450052)
胚胎植入前遺傳學檢測(preimplantation genetic testing,PGT)主要包括PGT-A、胚胎植入前染色體結構重排檢測和胚胎植入前單基因遺傳病的檢測[1]。PGT-A是對胚胎進行染色體非整倍體的篩查,主要用于高齡、反復種植失敗、反復自然流產等患者改善妊娠結局。
近年來,凍融胚胎移植(frozen-thawed embryo transfer,FET)廣泛應用于臨床,常規的子宮內膜準備方案對妊娠結局的潛在影響是至關重要的。內膜準備方案大致可分為自然周期(natural cycle,NC)和激素替代周期(hormone replacement therapy,HRT)[2]。目前,許多研究比較了FET的子宮內膜準備方案對妊娠結局的影響,但結論仍存在爭議。一項高質量的系統評價[3]表明,激素替代方案和自然周期方案具有相似的妊娠結局。然而,有研究[4-5]認為,自然周期方案的臨床妊娠率和活產率高于激素替代方案。另有研究[6-7]提示與自然周期相比,激素替代周期顯示出更好的臨床妊娠率和活產率。就產科結局方面,結論同樣存在爭議。有文獻[5,8]報道激素替代周期與自然周期有相似的產科結局。另有研究[9]表明激素替代周期方案胚胎移植后巨大兒的風險和剖宮產率顯著高于自然周期。
本研究通過分析PGT-A助孕后整倍體單囊胚解凍移植周期不同內膜準備方案的結局,了解排除遺傳因素影響后內膜準備方案對凍融胚胎移植周期妊娠結局及產科結局的影響,并首次在PGT-A患者中探究不同年齡組的最佳內膜準備方案。
1 資料與方法
1.1 研究對象回顧性分析2015年9月至2021年7月期間于鄭州大學第一附屬醫院生殖醫學中心行PGT-A助孕后首次整倍體單囊胚移植治療的339個周期的臨床資料。納入標準:因女方高齡、反復種植失敗、反復流產等行PGT-A助孕治療周期;首次行整倍體單囊胚凍融周期。排除標準:子宮解剖結構異常、宮腔粘連、輸卵管積水;夫婦一方或雙方染色體異常或單基因病;贈卵/供精周期。本研究獲河南省鄭州大學第一附屬醫院機構倫理委員會批準(編號:2023-KY-0128),由于為回顧性研究,故免除了知情同意。
1.2 分組根據內膜準備方案分為自然周期組(NC組,n=80)和激素替代組(HRT組,n=259),既往陰道超聲監測中被證實有排卵的患者或不愿服藥的患者被分配到自然周期組。路途遠、就診不便或不排卵的患者被分配到HRT組。根據年齡分組,分為低齡組(<35歲,n=231)和高齡組(≥ 35歲,n=108)。
1.3 研究方法
1.3.1 囊胚活檢、遺傳學分析及保存PGT-A患者取卵日采用卵胞漿內單精子注射,受精后第5日或第6日,胚胎學家對可移植囊胚的滋養外胚層(trophoblastic ectoderm,TE)進行活檢,再進行單細胞全基因組擴增,具體步驟已在我們先前的研究中描述[10],使用單核苷酸多態性(single mucleotide polymorphism,SNP)微陣列或高通量測序對擴增產物進行分析。活檢后進行玻璃化冷凍并保存在液氮中。
1.3.2 子宮內膜準備方案按本中心常規進行[11-12]:(1)自然周期:從月經周期的第8~9天起,定期超聲監測卵泡發育和子宮內膜情況,排卵日起肌肉注射黃體酮轉化內膜,排卵后第6天進行囊胚移植。(2)激素替代周期:患者從月經來潮的第2~3天開始口服補佳樂(拜耳,德國)2 mg/qd。根據超聲檢測的子宮內膜厚度,適時調整用藥劑量。12~14 d后,進行經陰道超聲檢查,并測定血清孕酮的濃度。若無優勢卵泡,則注射黃體酮60 mg和口服地屈孕酮10 mg(該劑量2 d后改為20 mg),5 d后進行囊胚移植。
1.3.3 凍融囊胚移植胚胎培養和囊胚解凍均按本中心常規進行[13]。根據Gardner的評分標準對囊胚進行評分,胚胎評分≥ 3 BB為優質胚胎,移植過程在B超引導下進行。
1.4 觀察指標(1)臨床妊娠率:臨床妊娠定義為移植后35 d行B超檢查宮腔內可見孕囊;臨床妊娠率=臨床妊娠周期數/移植周期數× 100%。(2)活產率:活產定義為妊娠28周后生產活嬰;活產率=活胎分娩周期數/移植周期數× 100%。(3)流產率:流產定義為妊娠28周前的妊娠丟失;流產率=流產周期數/臨床妊娠周期數× 100%。(4)剖宮產率:剖宮產定義為經腹切開子宮取出胎兒的手術;剖宮產率=剖宮產周期數/活產周期數× 100%。(5)巨大兒發生率:巨大兒定義為出生體重≥ 4 000 g;巨大兒發生率=巨大兒周期數/活產周期數× 100%。(6)低體重兒率:低體重兒定義為出生體重<2 500 g;低體重兒率=低出生兒周期數/活產周期數× 100%。
1.5 統計學方法采用SPSS 25.0軟件進行統計分析。計量資料為正態分布或偏正態分布用均數±標準差表示,采用t檢驗;偏態分布用中位數(P25,P75)表示,采用非參數檢驗(Wilcoxon檢驗);計數資料以率(%)表示,采用χ2檢驗。多因素logistic回歸分析探究影響PGT-A整倍體單囊胚移植妊娠結局及產科結局的影響因素。P<0.05為差異有統計學意義。
2 結果
2.1 基本情況共納入339個移植周期,其中自然周期組80個周期、激素替代組259個周期。兩組間女方年齡、不孕年限、不孕類型、體質量指數(body mass index,BMI)、基礎卵泡刺激素(basal follicle stimulating hormone,bFSH)、基礎黃體生成素(basal luteinizing hormone,bLH)、反復流產史、反復種植失敗史比較差異均無統計學意義(P>0.05)。見表1。
表1 兩組患者基本資料的描述Tab.1 Basic data description between the two groups ±s,M(P25,P75)
項目周期數(個)女方年齡[n(%)]<35歲≥35歲不孕年限(年)BMI(kg/m2)bFSH(IU/L)bLH(IU/L)既往妊娠次數(次)既往流產次數(次)反復流產史[n(%)]有無反復種植失敗史[n(%)]有無不孕類型[n(%)]原發不孕繼發不孕NC組80 HRT組259 t/z/χ2值P值3.197 0.074 48(60.0)32(40.0)3.05 ± 2.72 23.06 ± 2.83 6.07 ± 1.80 3.82(2.37,6.21)2.39 ± 1.38 1.95 ± 1.14 183(70.7)76(29.3)2.64 ± 2.86 23.51 ± 2.97 6.04 ± 1.96 4.84(2.92,7.74)2.67 ± 1.56 2.15 ± 1.40 1.135 1.174 0.117 1.639 1.439 1.305 0.037 0.257 0.241 0.907 0.101 0.151 0.194 0.847 55(68.8)25(31.2)181(69.9)78(30.1)1.525 0.217 3(3.7)77(96.3)20(7.7)239(92.3)0.527 0.468 4(5.0)76(95.0)19(7.3)240(92.7)
2.2 內膜及胚胎移植情況激素替代組的優質囊胚率顯著高于自然周期組(67.2%vs.50.0%,P<0.05);兩組患者移植日子宮內膜厚度和囊胚發育天數差異均無統計學意義(P>0.05)。見表2。
表2 兩組患者內膜及胚胎移植情況比較Tab.2 Comparison of endometrium and embryo transfer between the two groups ±s
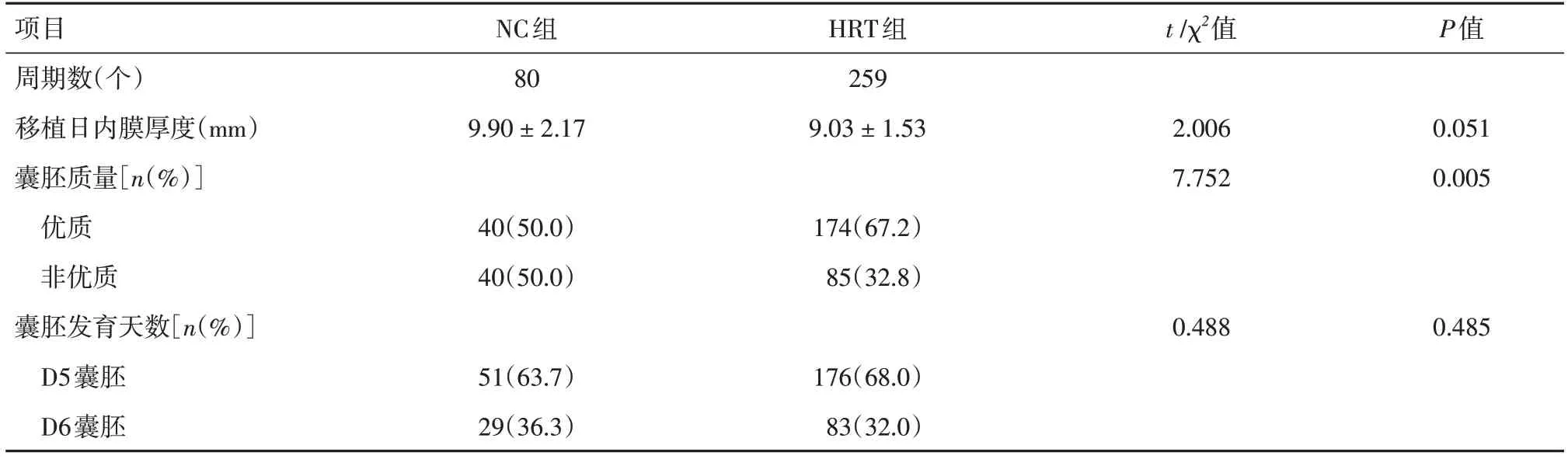
表2 兩組患者內膜及胚胎移植情況比較Tab.2 Comparison of endometrium and embryo transfer between the two groups ±s
項目周期數(個)移植日內膜厚度(mm)囊胚質量[n(%)]優質非優質囊胚發育天數[n(%)]D5囊胚D6囊胚NC組80 9.90 ± 2.17 HRT組259 9.03 ± 1.53 t /χ2值P值2.006 7.752 0.051 0.005 40(50.0)40(50.0)174(67.2)85(32.8)0.488 0.485 51(63.7)29(36.3)176(68.0)83(32.0)
2.3 妊娠結局及產科結局與自然周期組相比,激素替代組的活產率顯著降低(40.2%vs.53.8%,P=0.032),流產率顯著升高(25.4%vs.8.3%,P=0.013),而兩組臨床妊娠率差異無統計學意義(54.8%vs.60.0%,P=0.442)。激素替代組的剖宮產率、巨大兒發生率均高于自然周期組(79.8%vs.72.1%,P=0.308;14.4%vs.7.0%,P=0.210),低體重兒率低于自然周期組(7.7%vs.11.6%,P=0.656),但差異均無統計學意義(P>0.05)。見表3。

表3 兩組妊娠及產科結局的比較Tab.3 Comparison of pregnancy and obstetrical outcomes between the two groups
2.4 妊娠結局及產科結局的影響因素分析行logistic回歸分析探究影響PGT-A患者整倍體單囊胚移植妊娠結局的影響因素,結果顯示:女方年齡是影響流產率的獨立因素(OR=0.172,95%CI:0.044~0.676,P=0.012);女方年齡和囊胚發育天數是影響活產率的因素(OR=4.972,95%CI:1.810~13.659,P=0.002;OR=2.845,95%CI:1.008~8.033,P=0.048);內膜準備方案不影響PGT-A患者的流產率和活產率。見表4。進一步探究影響PGT-A患者整倍體單囊胚移植產科結局的影響因素,結果顯示:女方年齡、移植日內膜厚度、囊胚質量、囊胚發育天數和內膜準備方案均不是PGT-A患者剖宮產率和巨大兒發生率的影響因素。見表5。
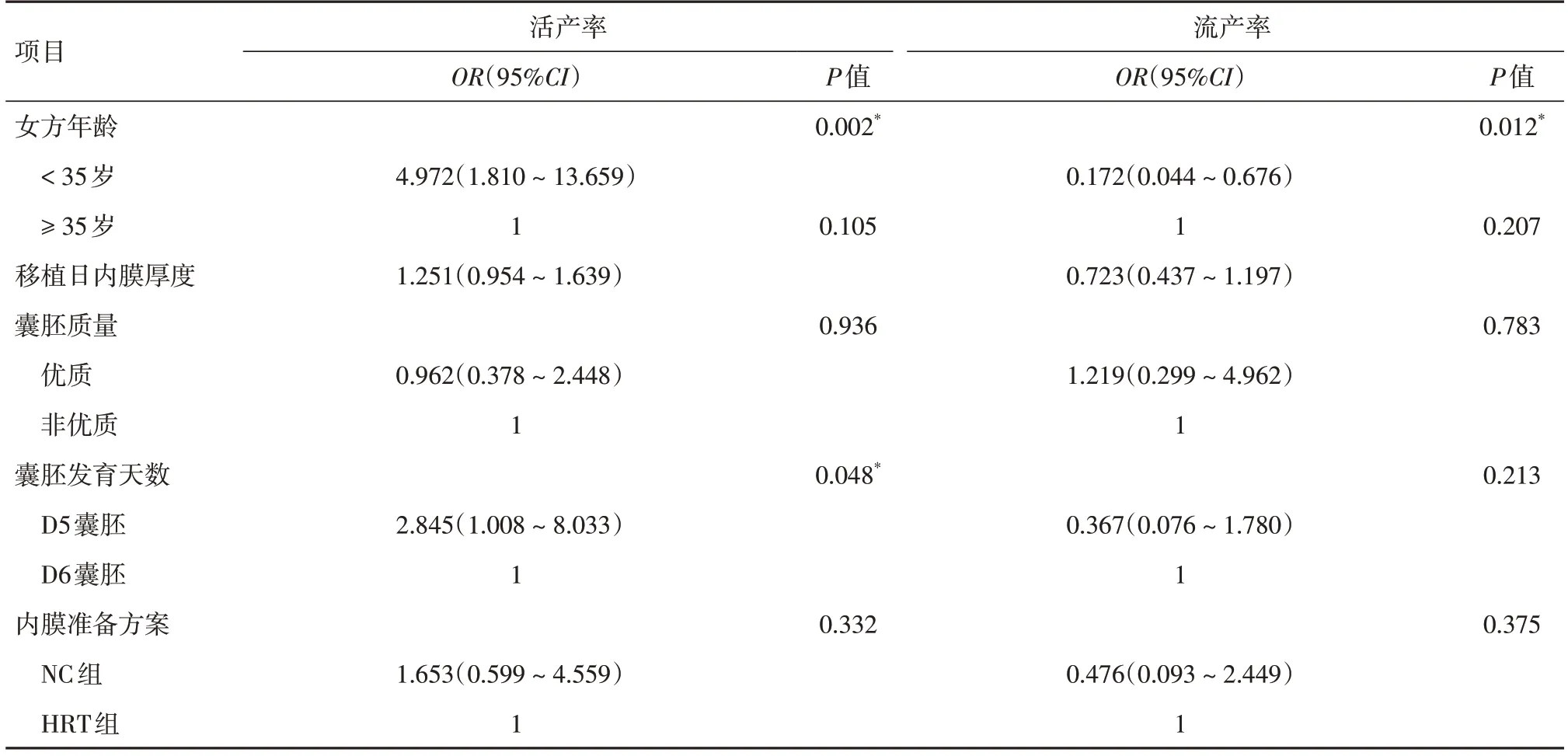
表4 影響妊娠結局的二元logistic回歸分析Tab.4 Binary Logistic regression analysis affecting pregnancy outcomes
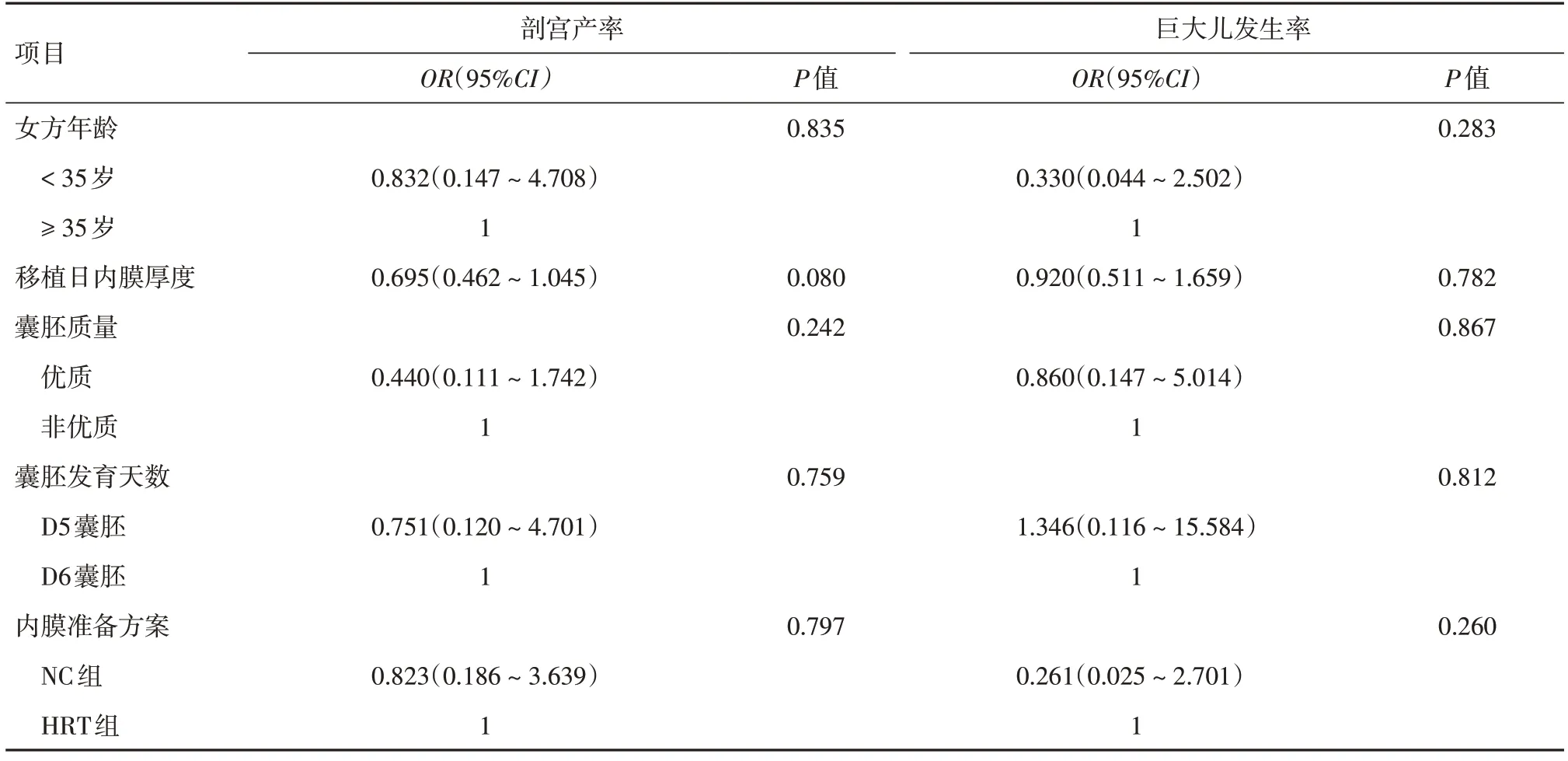
表5 影響產科結局的二元logistic回歸分析Tab.5 Binary Logistic regression analysis affecting obstetrical outcomes
2.5 低齡組和高齡組中不同內膜方案的妊娠結局對年齡分層進行分析:低齡組中,其中自然周期組48個周期,激素替代周期組183個周期。結果顯示:自然周期組和激素替代組的臨床妊娠率、活產率和流產率差異均無統計學意義(P>0.05)。高齡組中,其中自然周期組32個周期,激素替代組76個周期。結果顯示:自然周期組的活產率顯著高于激素替代組(50.0%vs.28.9%,P=0.036),流產率顯著低于激素替代組(10.5%vs.36.1%,P=0.043),兩組間臨床妊娠率差異無統計學意義。見表6。
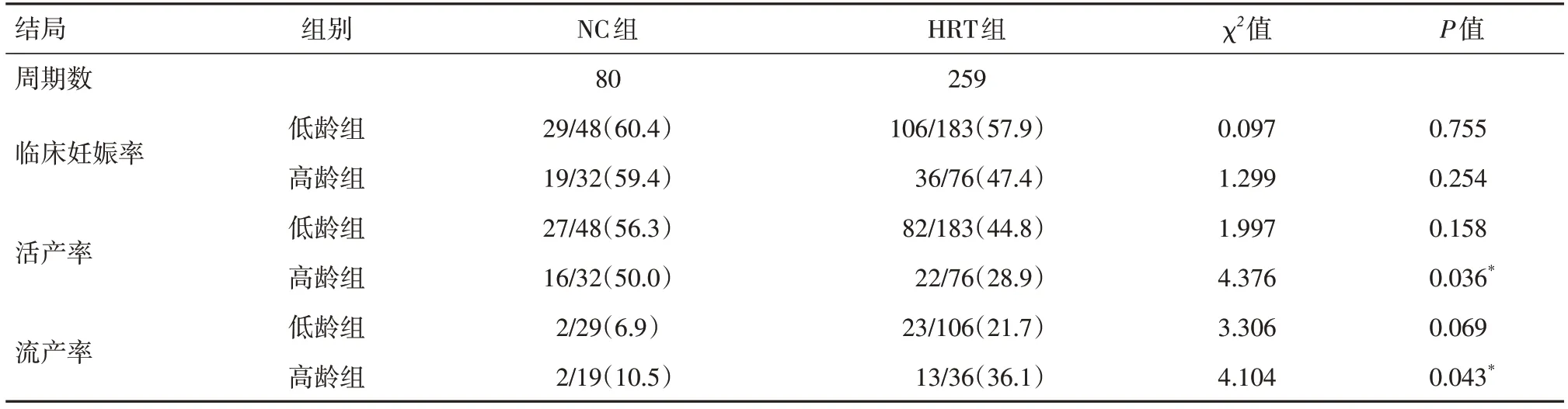
表6 不同年齡組內膜準備方案妊娠結局的比較Tab.6 Comparison of pregnancy outcomes of endometrial preparation programs in different age groups
3 討論
隨著玻璃化冷凍技術的進步,FET的應用在全球范圍內急劇增加。研究[14]表明,與新鮮胚胎移植相比,FET不僅可以降低促排卵周期卵巢過度刺激綜合征的風險以及相關產科并發癥(如早產、低出生體重兒和圍產兒死亡)的潛在發生率,還可用于女性生育力的保存[15]。PGT技術對于有嚴重遺傳疾病風險但希望擁有健康家庭的夫婦來說是一種重要的選擇。通過對植入子宮前的胚胎進行遺傳學檢測,排除了胚胎因素導致的植入失敗并阻斷了遺傳性疾病傳遞給子代。PGT-A助孕技術篩選的整倍體胚胎可排除胚胎異常因素對妊娠結局的影響。對于高齡、反復流產、反復種植失敗患者主要行PGT-A助孕。有研究[16-17]表明,高齡和反復種植失敗患者囊胚移植的臨床妊娠率明顯高于卵裂期胚胎,因此越來越多的中心選擇囊胚移植。
凍融胚胎移植能否成功妊娠受多種因素的影響,包括胚胎的整倍體性、子宮內膜容受性、以及內膜與胚胎發育的同步性等[18]。凍融胚胎移植患者如何準備子宮內膜,一直是臨床醫生探討的熱點問題。本研究通過PGT-A技術選擇整倍體胚胎移植排除了胚胎因素導致妊娠結局失敗的干擾,探究不同內膜準備方案對PGT-A整倍體單囊胚移植的妊娠結局和產科結局的影響。結果提示,兩種方案對妊娠結局并無顯著影響。自然周期組與激素替代周期組的活產率差異并無顯著,與之前研究結果[19]一致。FU等[20]發現無論是否進行PGT-A,子宮內膜準備方案對活產率均無顯著影響。本研究在進行多因素logistic回歸分析后,結果提示激素替代方案的流產率雖高于自然周期方案,但差異并無統計學意義,子宮內膜準備方案不是流產的獨立影響因素(OR=0.476,95%CI:0.093~2.449,P=0.375)。然而,在一項涉及570個FET周期的隨機對照實驗[21]中,研究人員發現激素替代方案的流產率高于自然周期方案(21%vs.12%,P<0.05)。另一項涉及非PCOS患者的6 840個FET周期的回顧性分析[22]顯示,激素替代周期方案相對于自然周期方案有更高的流產率。與之前結論不一致可能原因是本研究人群是進行PGT-A助孕的患者淘汰了非整倍體的胚胎,和子宮內膜更同步。
采用自然周期方案的大部分患者可產生黃體,而激素替代周期方案一般不產生黃體。在胎盤形成之前,黃體是生殖激素和維持妊娠所需的其他物質的重要來源。黃體細胞不僅產生妊娠必需的雌孕激素,而且產生血管活性因子,如對胎盤形成有重要意義的松弛素,調節母體循環系統的變化[23]。若黃體缺失,活性因子缺乏則不良產科結局的風險可能增加。FU等[20]對3 400個FET周期進行了回顧性分析,研究選取月經周期規律的患者進行PGT助孕后玻璃化冷凍囊胚移植,調整相關混雜因素后,結果顯示自然周期組和激素替代周期組的新生兒結局相似,而激素替代周期組的剖宮產率顯著高于自然周期組。然而,本研究結果提示自然周期組和激素替代周期組的剖宮產率和新生兒結局均無顯著差異。可能是本研究只選擇PGT-A周期整倍體胚胎進行分析且周期數量有限,結果顯示激素替代周期組的剖宮產率雖高于自然周期組,但差異并無統計學意義。
隨著女方年齡的增長,其妊娠能力逐漸下降,流產率逐漸上升,采用PGT-A技術助孕可在一定程度上改善妊娠結局。本研究首次證明行PGT-A高齡患者排除非整倍體胚胎因素后,與激素替代周期方案相比,自然周期方案可獲得更高的活產率和更低的流產率。可能原因是高齡孕婦是血栓形成事件的獨立危險因素,而外源性激素又與血栓形成風險增加相關[24]。此外,雌激素通過不同的機制促進子宮胎盤循環:首先是促進子宮血管生成,其次是促進血管重塑,最后是控制血流動力學。在大多數哺乳動物妊娠中,雌二醇水平的逐漸升高與子宮-胎盤血流量的增加是一致的。這種子宮-胎盤血流量的增加是提供足夠的氧氣和營養所必需的,同時也是胎兒和胎盤生長發育以及正常妊娠結局所必需的。在孕婦中,血流不足與妊娠并發癥有關,如早產、宮內生長遲緩,甚至先兆子癇。血流動力學的變化主要受血管阻力顯著降低的影響,這主要是血管重塑和血管擴張增加的共同作用。雌激素可以在子宮-胎盤的血管形成過程中調節細胞滋養層細胞的分化和侵襲,以及以劑量依賴的方式促進絨毛膜外滋養層細胞的遷移。在這一過程中,由胎盤合成的雌二醇主要作用是調節侵襲性滋養層細胞的分泌活動以促進間質重塑和遷移,而雌二醇過早的升高可能導致滋養層細胞凋亡,并與子宮胎盤功能不全有關[25],因此使用激素替代周期方案的高齡女性的妊娠結局進一步惡化。
有研究[26]提出,玻璃化冷凍周期移植D6囊胚獲得較低妊娠結局可能與較高的非整倍體率有關。本研究選擇整倍體胚胎移植,消除了非整倍體胚胎因素導致不良妊娠結局的干擾,結果發現囊胚發育天數是活產的獨立影響因素,內膜準備方案并不影響妊娠結局。與IRANI等[27]結論一致,與移植D6整倍體囊胚相比,D5整倍體囊胚產生更高的活產率。可能原因:首先,胚胎細胞的DNA會隨著培養時間的延長發生損傷;其次,D5囊胚對子宮內膜可能具有更好的內膜容受性;此外,HASHIMOTO等[28]比較分析了D5囊胚和D6囊胚的著床率,發現D6囊胚會增加異常紡錘體的發生率,并降低玻璃化冷凍后胚胎移植的著床率。因此,囊胚發育天數在胚胎選擇中仍然起著重要作用,即使在考慮整倍體囊胚時也是如此。
本研究局限性:為回顧性分析且樣本量偏小,兩組內膜準備方案的周期數相差較大,容易引起偏倚,后續需要大樣本量和多中心高質量的前瞻性研究或隨機對照試驗來證實目前的研究結果。
綜上所述,目前的結果表明,整體來看,PGTA患者凍融周期整倍體單囊胚移植時,子宮內膜準備方案并不影響妊娠結局及產科結局,但對于高齡患者,自然周期方案是最優選擇。

