檢測MNS抗體性質在血型鑒定及交叉配血中的應用價值
黃巧莉 蘇曉晶 邱小蘭 范玉琳
目前在各類疾病的治療上,尤其是針對出血性疾病的治療,需要開展輸血治療[1]。而輸血前對于患者血型的明確是臨床治療的必要條件[2]。在臨床中,部分血液樣本中會相對含有一部分的意外抗體,這些抗體可能會對血型鑒定的準確性產生一定的影響[3]。意外抗體是指在ABO 血型系統之外的其他血型系統中的抗體,這些抗體可能會干擾血型鑒定的結果。因此,在進行血型鑒定時,需要特別注意樣本的采集和處理,以避免意外抗體的干擾,確保結果的準確性。在臨床的相關分析上主要是以MNS 血型系統(MNS antigen system,它也被稱為MNS 抗原系統或MNSs 血型系統),是人類血型系統的重要一員。是相對較為常見的一種類型,目前該抗體與ABO 抗體不同,有不規則性、不穩定性結果[4-5]。基于此,本研究選取龍巖市第一醫院2020年1 月—2022 年10 月經血清學檢測存在MNS 抗體的70 例患者,對ABO 血型進行正反定型及交叉配血檢測。在血型鑒定及交叉配血過程中,分析MNS抗體的性質具有重要意義。
1 資料與方法
1.1 一般資料
納入標準:(1)血清明確檢測,確認MNS 抗體。(2)精神狀態正常。(3)臨床資料保存完整,知情同意[6]。排除標準:(1)其他血液系統疾病。(2)妊娠期或哺乳期婦女。(3)合并其他類型的惡性腫瘤[7]。本研究選取龍巖市第一醫院2020 年1 月—2022 年10 月經血清學檢測存在MNS 抗體的70 例患者,男性38 例,女性32 例,身體質量指數21.0~27.0 kg/m2,平均(23.48±2.56)kg/m2,年齡2~69歲,平均(40.73±2.85)歲。本研究經龍巖市第一醫院醫學倫理委員會批準。
1.2 方法
1.2.1 試劑與儀器
本研究所使用的相關試劑均購自上海血液生物醫藥有限公司,且經相關檢查均在保質期內。血液離心機(型號XE2011)由伯樂生命醫學產品有限公司提供;全自動血型分析儀(型號DR-2018)由達亞美有限責任公司提供;恒溫水浴箱(型號ZE 0038)由上海躍進醫療器械電子有限公司提供;本研究所上述儀器設備完好,可確保在整個研究中正常使用。
1.2.2 抗體篩查及特異性鑒定
抽取空腹靜脈血4 mL,離心5 min 后分離,反復洗滌3 次獲得分離紅細胞,加入生理鹽水,洗滌3~4 次后,配成30 mL/L 紅細胞懸液待檢。
1.2.3 交叉配血試驗
鹽水試管法和微柱凝膠法交叉配血及全自動血型分析儀正反定型結合,與正反定型均不相符時,應采用鹽水試管法進行ABO 血型復檢。
1.2.4 免疫球蛋白類型檢測
在待檢血清中加入抗體后,采用抗人球法檢測免疫球蛋白M(immunoglobulin G,IgM)、免疫球蛋白G(immunoglobulin G,IgG)、IgM+IgG 類抗體。
2 結果
2.1 MNS 意外抗體特異性與抗體性質
70 例患者中,MNS 抗體特異性主要以抗-M 最多,占比為88.57%,其次為抗-N、抗-S、抗-Mur,分別占比為5.71%、4.29%、1.43%;意外抗體性質則以IgM 為主,占比為84.29%,其次為IgG、IgM+IgG,分別占比為12.86%、2.86%。見表1。

表1 MNS 意外抗體特異性與抗體性質[例(%)]
2.2 血型鑒定與正反定型格局
70 例患者中,A 型血24 例,占比為34.29%;B 型血20 例,占比為28.57%;O 型血13 例,占比為18.57%;AB 型血13 例,占比為18.57%;正、反定型檢測,血清抗-M 陽性時,再以NN 反定型細胞使正反定型相符,反之同理。見表2。
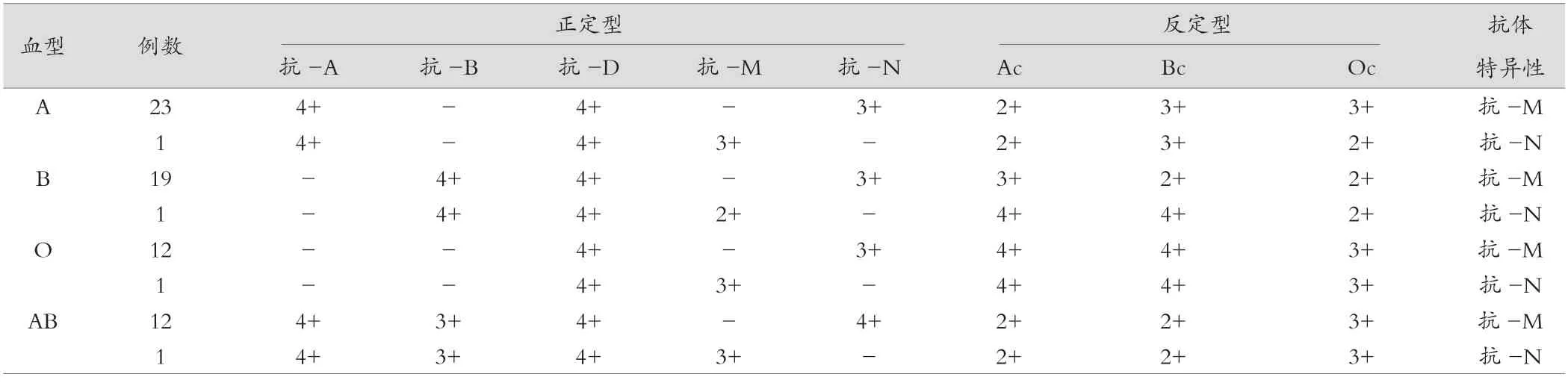
表2 血型鑒定與正反定型格局
3 討論
迄今為止,人類中存在29 個血型系統,各個系統均有其固有的屬性[8]。而臨床中對于血型,判定的作用從輸血角度上來講,將逐步擴展到臨床生物醫學、遺傳學等諸多方面。近年來,隨著醫療技術的不斷進步,對于血型的研究逐漸地深入,而在人類血型基因不斷被克隆的背景下,對血型的分析已經進入一個以分子生物學為基礎的新時期、新時代的發展階段。在臨床研究中,目前已經轉向了對血型基因遺傳多態性的檢測。從常規的血型檢測,已經逐步深入到了血型抗原的組織特異性表達研究。目前正在研究各種不同血型之間的生物學特性、結構和功能的關系,以便為臨床血型分析提供重要的基礎。目前,與臨床輸血關系最為密切的是ABO 和Rh 這兩個血型系統。血型分型主要是根據紅細胞膜上不同的抗原將ABO 血型分為A、B、O、AB 4 種血型。根據臨床、血站的綜合數據分析得知,AB型則相對較少,約占10%,其余各血型均分。目前對于Rh血型系統數據認為,其內有45 種不同的抗原,其中主要是D 抗原為最重要的類型。根據人體中紅細胞上是否存在D 抗原,可將分類為Rh 陽性或陰性,目前的數據研究認為,約85%白種人為Rh 陽性。而中國人群數據顯示,約99.6%為Rh 陽性,由此在我國Rh 陰性是較為稀少的血型類型,也被臨床稱為“熊貓血”。
在臨床輸血患者的相關分析上認為,輸血的安全性是目前臨床治療安全最重要的指標之一。主要是因一旦出現ABO、Rh 血型不合的妊娠,或在血型不匹配的情況下,給予輸血治療可誘發輸血反應和新生兒溶血病,對于患者的預后產生嚴重的影響。尤其是在出血性疾病或手術治療時,需要接受輸血治療;而輸血的安全性,一直在臨床中屬于重要的診療問題,患者血型的準確診斷,并在患者輸血前完成交叉配血的過程,對于保障患者的輸血安全性有著直接的影響及其重要的價值意義[9]。目前相關研究認為,部分急診手術除外,應當對受血者進行血型鑒定,根據其結果進行輸血治療以保障輸血的安全性[10]。而ABO 正反定型時,由于在多種因素的作用下,導致在臨床中常常出現不相符的情況,或交叉配血不合現象[11]。實驗室數據認為,此與機體存在意外抗體因素有著直接關聯[12]。目前認為這種意外抗體的出現以MNS 抗體為主,考慮與機體中的紅細胞膜涎糖蛋白A,并且與第5 位氨基酸的異常結合有直接關聯,繼之形成一種不同性質的抗體類型,在目前發現的抗體種類中,主要包括了抗-M、抗-N、抗-S 等一類,目前數據顯示是抗-M 為主,而意外抗體中,其則以IgM 為主。IgM 型抗體是目前絕大部分出現的抗體類型,少部分的發生則是與輸血、妊娠免疫反應誘發有關。目前的研究結果指出,針對該類抗體正常體溫下,蛋白介質活性下降,因此在此情況下,將不會誘發出現相對較為嚴重的輸血反應[13]。本研究中,經檢測MNS 抗體特異性結果以抗-M 最多,占比為88.57%,而抗-N、抗-S、抗-Mur 分別次之,占比為5.71%、4.29%、1.43%;意外抗體以IgM 為主,占比為84.29%,其次為IgG、IgM+IgG,分別占比為12.86%、2.86%。70 例中,A 型血24 例(34.29%);B 型血20 例(28.57%);O 型血13 例(18.57%);AB 型血13 例(18.57%)。此文的研究結果為交叉配血檢測后期標準制定提供了借鑒內容。
綜上所述,在血清學MNS 抗體檢測的分析中,認為目前主要是以抗-M 為主,在臨床上,可根據所納入患者ABO 血型,明確交叉配血檢測結果。但并不代表全部患者均為此情況。除了針對患者的血液檢測,實驗室結果進行判斷,而在此之前,應當明確患者基本情況,如年齡、性別、輸血史、疾病類別等,根據患者的實際情況,分析其是否存在其他因素所產生的影響,對于檢測的結果產生一定的作用;其次,在反定型檢測結果異常樣本中,加做意外抗體篩查,根據其獲得的結果進行判定,明確是否因為意外抗體導致,根據獲得的抗篩陽性標本,再實施下一步的實驗、分析,最終獲得定論;通過吸收放散、唾液試驗、基因檢測等多種方式,對于所獲得結果進行佐證,以明確診斷結果。但考慮到由于本研究僅在龍巖市第一醫院開展,并未進行大樣本數量研究。僅可對輸血治療的安全提供相關參考資料。但通過本研究所獲得的結論分析可知,在保障患者用血安全的要求上,不可采用盲配的手段,以減少由于血液輸注問題所產生對于機體的影響。而在選擇抗原陰性血液,因為Rh(D 除外)、Kidd、Duffy、MNS 血型系統具有劑量效應,即血型抗原的濃度會對配血的結果產生影響。在實驗室中,當使用雜合子抗原進行交叉配血時,如果血型抗原的劑量不足,可能會導致配血結果為陰性。這是因為血型抗原是決定血型匹配的關鍵因素,如果劑量不足,就可能無法與對應的抗體產生足夠的反應,從而無法檢測出配血結果的陽性或陰性,由此將產生誤判的風險。在此情況下,臨床中發現,仍然有輸入患者體內后仍能產生溶血性輸血反應的可能性,而就算是微小的可能性,也將對患者的生命安全產生嚴重的影響;由此臨床用血的安全性應引起重視。血型系統的劑量效應還可能受到其他因素的影響,例如血液樣本的質量、實驗室的條件和操作人員的技能等。因此,在進行交叉配血時,需要嚴格控制實驗條件,確保血液樣本的質量和實驗室環境的穩定性,同時還需要操作人員具備專業的技能和經驗。結合患者的實際病情,完善綜合性評估明確其獲得的結果,可有效提升血液配型的準確度,提升臨床輸血的安全性。

