硬脊膜穿破硬膜外阻滯聯合程控硬膜外間歇脈沖注入在妊娠期高血壓疾病初產婦中應用價值
呂小靜, 楊 娜, 李 蕊, 張秋月, 閆戰秋, 朱立杰, 孟 楠, 顧成敏
秦皇島市婦幼保健院 1.手術麻醉科;2.醫務部;3.婦產科,河北 秦皇島 066000
妊娠期高血壓疾病(pregnancy-induced hypertension,PIH)是妊娠期孕產婦特有的以高血壓、水腫、蛋白尿等為表現的疾病[1]。目前,PIH發病機制尚未明確,臨床常采用對癥治療、病情觀察等手段盡可能延長孕周[2]。PIH產婦分娩鎮痛的選擇一直是臨床婦產科的重難點,疼痛會影響產婦的心理、生理,促使血壓升高,誘發心血管疾病、子癇,甚至危急母嬰生命[3]。單純硬膜外阻滯(epidural block,EPL)是一種常見的椎管內鎮痛方式,雖然對產婦影響小,但具有鎮痛起效慢、鎮痛不完全發生率高等缺點[4]。硬脊膜穿破硬膜外阻滯(dural puncture epidural block,DPE)是一種臨床應用前景較理想的椎管內阻滯方法,更適合于分娩鎮痛,但其對鎮痛效果的改善作用尚未明確[5]。程控硬膜外間歇脈沖注入(programmed intermittent epidural bolus,PIEB)是一種利用高壓快速將藥物從硬膜外導管前段與側孔推注的新型輸液技術,可實現藥液在硬膜外腔的均勻分布,降低麻醉藥物總用量,提高麻醉效果[6]。本研究旨在探討DPE聯合PIEB用于PIH初產婦分娩鎮痛的臨床效果及對母兒結局的影響。現報道如下。
1 資料與方法
1.1 一般資料 選取自2021年1月至2023年5月秦皇島市婦幼保健院收治的100例PIH初產婦為研究對象。納入標準:滿足PIH診斷指征[7];年齡≥18歲;初產婦;單胎,頭位;產婦及其家屬知情同意;孕周≥37周。排除標準:心肺腎功能不全;重度子癇前期;感染、免疫系統疾病;存在麻醉禁忌證。將其隨機分為A組與B組,每組各50例。A組中,年齡19~39歲,平均(25.84±5.53)歲;分娩前體質量58~86 kg,平均(67.91±7.15)kg;孕周37~41周,平均(38.45±1.23)周。B組中,年齡19~38歲,平均(25.96±5.62)歲;分娩前體質量57~87 kg,平均(67.53±7.24)kg;孕周37~42周,平均(38.52±1.31)周。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會批準。
1.2 研究方法 兩組產婦進入分娩鎮痛室后,分別記錄心率、無創動脈血壓及血氧飽和度,靜脈輸注乳酸鈉林格注射液(川科倫藥業,國藥準字H20055488)500 ml。利用超聲定位產婦L3~4間隙,以17 G、8 cm硬膜外針進行硬膜外穿刺,用5 ml注射器,內裝少量生理鹽水并保留一小段氣體,連接穿刺針,推注無阻力則進入硬膜外腔,有阻力且氣體壓縮則未進入。穿刺成功后,B組產婦均采用Whitaere脊椎針(25 G、11.3 cm)對蛛網膜下腔進行穿刺,觀察腦脊液是否回流通暢。兩組均將導管在硬膜外腔內留置3~4 cm,在確定回抽無血液及腦脊液的情況下,注入1.5%利多卡因(國藥集團新疆制藥,國藥準字H65020295,規格5 ml∶0.1 g)3 ml[混合腎上腺素(上海禾豐制藥,國藥準字H31021344,規格2 ml∶1 mg)15 μg]作為試驗劑量,觀察5 min產婦無不適后,分2~3次給予0.15%羅哌卡因[廣東華潤順峰藥業,國藥準字H20050325,規格75 mg(以C17H26N20·HCl計)]+0.4 μg/ml舒芬太尼[江蘇恩華藥業股份有限公司,國藥準字H20203653,規格10 ml:50 μg(按C22H30N2O2S計)]10~15 ml。接BCDB-R 100 ml電子脈沖泵(上海博創醫療設備,國械注準20153142331),鎮痛藥為舒芬太尼+0.08%羅哌卡因0.4 μg/ml。初始劑量10 ml,然后設置脈沖劑量10 ml/h,產婦實施PIEB鎮痛,5 ml/次,兩次間隔20 min,最大劑量為20 ml/h。
1.3 觀察指標 (1)比較兩組鎮痛起效時間[鎮痛起效:連續的兩次宮縮時間段內疼痛視覺模擬評分(visual analogue scale,VAS)[8]均≤3分]、爆發痛(breakthrough pain,BTP)發生率、鎮痛泵有效按壓次數、羅哌卡因補救鎮痛率、羅哌卡因總用量、羅哌卡因每小時用量。(2)比較兩組分娩鎮痛前,硬膜外給藥后10 min、20 min、30 min、60 min、120 min,宮口開全時及胎兒娩出時(分別記作T0~T7)的應激因子水平,包括心率(heart rate,HR)、平均動脈壓(mean arterial pressure,MAP)、血氧飽和度(oxyhemoglobin saturation,SpO2)。(3)比較兩組產婦分娩方式、新生兒Apgar評分[9]。(4)比較兩組產婦和胎兒不良反應,如子癇、心動過緩、出血、頭痛、胎兒心動過緩等發生情況。

2 結果
2.1 兩組鎮痛情況比較 B組鎮痛起效時間、BTP發生率、鎮痛泵有效按壓次數、羅哌卡因每小時用量、羅哌卡因總用量低于A組,差異均有統計學意義(P<0.05)。見表1。

表1 兩組鎮痛情況比較
2.2 兩組各時間段應激因子水平比較 兩組各時間段HR、MAP的組間、時間比較,差異均有統計學意義(P<0.05)。兩組各時間段SpO2的組間、時間、交互比較,差異均有統計學意義(P<0.05)。見表2~4。
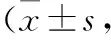
表2 兩組各時間HR比較次/min)

表3 兩組各時間MAP比較

表4 兩組各時間SpO2比較
2.3 兩組產婦分娩方式、新生兒Apgar評分比較 兩組產婦分娩方式、新生兒Apgar評分比較,差異均無統計學意義(P>0.05)。見表5。

表5 兩組產婦分娩方式、新生兒Apgar評分比較/例(百分率/%)
2.4 兩組不良反應發生情況比較 兩組不良反應總發生率比較,差異無統計學意義(P>0.05)。見表6。

表6 兩組不良反應發生情況比較/例(百分率/%)
3 討論
PIH的基本病變為全身小動脈痙攣,可能導致母嬰不良結局的發生[10]。分娩疼痛是女性在分娩時出現的一種正常生理現象,主要由子宮平滑肌劇烈收縮和宮頸高度擴張引起[11]。持續高強度的疼痛可能引起PIH初產婦血管收縮、血壓升高,導致不良心血管事件或子癇發生[12]。無痛分娩是指利用藥物作用緩解或消除分娩疼痛,其中,EPL聯合PIEB是目前應用最廣泛的麻醉方式,DPE聯合PIEB是近年來出現的新型分娩鎮痛技術。
本研究中,B組鎮痛泵有效按壓次數、BTP發生率、羅哌卡因每小時用量、鎮痛起效時間、羅哌卡因總用量低于A組,提示DPE聯合PIEB用于PIH初產婦分娩鎮痛可縮短鎮痛起效時間,減少BTP發生率與鎮痛藥劑量。Song等[13]研究認為,DPE聯合PIEB的最大優勢在于減少了羅哌卡因的用量,提升了麻醉劑節省的效果,又保證了麻醉的有效性。王菁等[14]研究報道,DPE聯合PIEB能顯著減少補救性鎮痛的應用,與本研究結果一致。分析原因可能為:DPE聯合PIEB可以增加推注壓力,將硬膜外的藥物通過順壓力梯度的方式通過蛛網膜穿剌孔,從硬膜外腔進入蛛網膜下腔,從而擴大藥物的分布范圍,降低羅哌卡因的總用量,提高分娩鎮痛效果。另有研究報道,DPE與EPL在鎮痛起效時間方面比較,差異無統計學意義(P>0.05)[15],與本研究結果不一致。分析原因可能為:麻醉藥液從硬膜外腔滲透至蛛網膜下腔的速率、劑量均與硬脊膜穿刺形成的穿刺孔徑密切相關,本研究B組產婦所采用的25 G脊麻針可形成較大直徑的注射孔,有利于麻醉藥液的滲透與擴散,且不同麻醉藥物在硬脊膜的滲透率以及蛛網膜下腔的擴散率也存在一定的差異,本研究采用的羅哌卡因屬于滲透率、擴散率均較高的麻醉藥劑,對提高麻醉效果有益。
本研究進一步分析發現,兩組各時間段HR、MAP組間、時間比較,差異均有統計學意義(P<0.05),兩組各時間段SpO2組間、時間、交互比較,差異均有統計學意義(P<0.05),進一步證實DPE聯合PIEB用于PIH初產婦分娩鎮痛中可提高鎮痛效果,減輕應激反應,與宋寶杰等[16]研究結果一致。分析原因可能為:硬脊膜穿刺所形成的穿刺孔,形成從硬膜外腔至蛛網膜下腔的通路,實現鎮痛藥物向蛛網膜下腔的快速擴散,在此基礎上聯合PIEB,通過高壓快速將麻醉藥液從硬膜外導管推注至硬膜外腔,更便于麻醉藥液通過穿刺孔擴散至蛛網膜下腔,從而獲得更好的鎮痛效果,減輕生理應激反應,維持產婦生命體征平穩[17]。本研究發現,兩組產婦分娩方式、新生兒Apgar評分、不良反應發生率比較,差異無統計學意義(P>0.05),提示DPE聯合PIEB用于PIH初產婦分娩鎮痛對母嬰結局無負性影響,安全性較高。臨床認為,穿刺形成的穿刺孔徑越大,腦脊液滲漏越多,患者穿刺后頭痛風險越高、程度越重。為避免穿刺后頭痛,本研究B組產婦使用25 G脊麻針穿刺,且兩組產婦術后均指導平躺休息,因此,兩組產婦頭痛的發生率均較低,同時,鎮痛藥物由硬膜外腔到達蛛網膜下腔的過程也得到簡化。兩組產婦阻滯平面均控制在較低平面,分娩過程中產婦的生命體征維持在較為平穩的狀態,心動過緩、子癇的發生率均較低。此外,DPE聯合PIEB在保證母嬰安全的前提下,能減輕產婦在分娩時的疼痛,在不影響子宮收縮的同時,可以明顯地縮短產程,顯著提高了PIH初產婦的陰道分娩率。但本研究存在一定的局限性與不足,樣本選取范圍單一,因條件受限,無法評估DPE聯合PIEB對PIH初產婦血壓的長期影響,且對硬脊膜外藥物濃度、容積與鎮痛效果的關系未進行進一步分析,在后續的研究中,應進一步擴大樣本選取范圍與樣本量,完善研究方案,延長隨訪時間,充實研究成果。
綜上所述,DPE聯合PIEB用于PIH初產婦分娩鎮痛,可縮短鎮痛起效時間,減少BTP發生率與鎮痛藥劑量,減輕應激反應,且對母嬰結局無負性影響,安全性較高。

