兩種不同術式治療膽囊結石合并膽總管結石的臨床對比
李強 張小斌 毛健 盛燕娟 李斌 趙俊
【摘要】 目的:探討腹腔鏡下經膽囊管途徑行膽總管探查取石術(LTCBDE)與腹腔鏡下膽總管切開探查取石術(LCBDE)治療膽囊結石合并膽總管結石的臨床效果。方法:對2020年1月—2023年4月景德鎮市第一人民醫院診治的100例膽囊結石合并膽總管結石患者的臨床資料進行回顧性分析,并根據手術的不同分為兩組,參照組(n=50)采用LCBDE進行治療,觀察組(n=50)采用LTCBDE進行治療。比較兩組術中與術后相關指標、生活質量及并發癥發生情況。結果:兩組膽總管結石數量、手術時間、膽總管結石最大直徑比較,差異均無統計學意義(P>0.05);觀察組術中出血量少于參照組,差異有統計學意義(P<0.05);觀察組住院時間、引流管攜帶時間均短于參照組,疼痛評分及治療費用均低于參照組,差異均有統計學意義(P<0.05);兩組患者術后3 d生活質量評分表(QOL)評分中的四個維度均高于術前,且觀察組均高于參照組,差異均有統計學意義(P<0.05);觀察組術后并發癥總發生率為3.45%,參照組為10.34%,兩組比較差異無統計學意義(P>0.05)。結論:針對膽囊結石合并膽總管結石患者,采用LTCBDE進行治療可減少其術中出血量,縮短住院時間及引流管攜帶時間,降低其術后疼痛及治療費用,有利于患者術后康復,提高患者生活質量。
【關鍵詞】 膽囊結石合并膽總管結石 腹腔鏡下經膽囊管途徑行膽總管探查取石術 腹腔鏡下膽總管切開探查取石術 生活質量
Clinical Comparison of Two Different Operation Methods for Cholecystolithiasis Combined with Choledocholithiasis/LI Qiang, ZHANG Xiaobin, MAO Jian, SHENG Yanjuan, LI Bin, ZHAO Jun. //Medical Innovation of China, 2024, 21(05): 0-023
[Abstract] Objective: To investigate the clinical effects of laparoscopic transcystic common bile duct exploration (LTCBDE) and laparoscopic common bile duct exploration (LCBDE) in the treatment of cholecystolithiasis combined with choledocholithiasis. Method: The clinical data of 100 patients with cholecystolithiasis combined with choledocholithiasis diagnosed and treated in the First People's Hospital of Jingdezhen from January 2020 to April 2023 were retrospectively analyzed, and were divided into two groups according to different operations, the reference group (n=50) was treated with LCBDE, and the observation group (n=50) was treated with LTCBDE. The intraoperative and postoperative indexes, quality of life and complications were compared between the two groups. Result: There were no significant differences in the number of choledocholithiasis, operation time and maximum diameter of choledocholithiasis between the two groups (P>0.05). The intraoperative blood loss in the observation group was less than that in the reference group, the difference was statistically significant (P<0.05). The hospital stay and drainage tube carrying time in observation group were shorter than those in reference group, and the pain score and treatment cost were lower than those in reference group, the differences were statistically significant (P<0.05); the four dimensions of the quality of life rating scale (QOL) at 3 d after surgery were higher in both groups than those before surgery, and the observation group were higher than those of the reference group, the differences were statistically significant (P<0.05); the total incidence of postoperative complications was 3.45% in the observation group and 10.34% in the reference group, with no statistical significance between the two groups (P>0.05). Conclusion: For patients with cholecystolithiasis combined with choledocholithiasis, LTCBDE treatment can reduce intraoperative blood loss, shorten hospital stay and drainage tube carrying time, reduce postoperative pain and treatment cost, which is conducive to postoperative rehabilitation and improve the quality of life of patients.
[Key words] Cholecystolithiasis complicated with choledocholithiasis LTCBDE LCBDE Quality of life
膽囊結石合并膽總管結石屬于外科常見的一種膽道系統疾病,主要是由于長期膽汁淤積、膽囊壁肌肉層功能失調、膽汁中膽固醇、膽鹽和膽色素等成分的失衡等因素所致[1]。患者的主要癥狀包括上腹部疼痛、惡心、嘔吐、黃疸等,嚴重者還可能引起肝功能損害、膽管狹窄和胰腺炎等,給患者的健康造成嚴重的威脅[2]。目前,針對肝外膽管結石的治療以手術為主,腹腔鏡下膽總管切開探查取石術(LCBDE)是治療本病的常用術式,實踐中發現,LCBDE需切開膽總管,放置T管,破壞了膽總管的連續性與完整性,術后并發癥風險較高[3]。近年來,腹腔鏡下經膽囊管途徑行膽總管探查取石術(LTCBDE)運用日益廣泛,臨床評價良好,但二者之間是否存在差異尚未清晰[4-5]。為了進一步明確其應用價值,提高患者獲益,本次課題將對膽囊結石合并膽總管結石患者的資料進行回顧性分析,具體內容如下。
1 資料與方法
1.1 一般資料
對2020年1月—2023年4月景德鎮市第一人民醫院診治的100例膽囊合并膽總管結石患者的臨床資料進行回顧性分析,納入標準:(1)術前所有研究對象經上腹部磁共振胰膽管成像(MRCP)及腹部超聲等影像學檢查并確診為膽囊結石合并膽總管結石;(2)具備膽道探查及相應手術指征;(3)術前評估膽總管結石個數<10個。排除標準:(1)伴有心、肝、腎及其他惡性腫瘤;(2)患有精神類疾病或認知功能障礙;(3)患有凝血功能障礙;(4)患有語言功能障礙或無法正常語言溝通;(5)妊娠期或哺乳期婦女。按照手術不同將患者分為參照組(n=50)和觀察組(n=50)。本研究經景德鎮市第一人民醫院醫學倫理委員會批準。
1.2 方法
參照組采用LCBDE進行治療,使用四孔法。患者行氣管插管并進行全麻,然后對其生命體征進行密切監測,以確保手術的安全性和有效性。在患者臍下行縱向切口1 cm,逐層切開腹腔,然后刺入套管針(Trocar),使用常規CO2氣腹技術,將氣腹壓力穩定在12~14 mmHg。定位在患者上腹部劍突下偏右,右上腹膽囊體表投影的位置,在右側腹部均取0.5~1 cm大小切口,然后將Trocar刺入。采用反向特倫德倫伯格(Trendelenberg)的姿勢,便于術區的顯露和施術者的操作。對患者行常規腹腔檢查,完全顯露出膽囊,解剖膽囊三角區,再顯露出膽囊動脈及膽囊管,確定其行走方向,顯露第一肝門、膽總管,明確膽總管確切部位,在確認膽囊管內無結石殘留后,距膽總管0.5~1 cm處,用Hem-o-lok夾夾閉膽囊管和膽囊動脈,順勢切除膽囊,沿膽總管上部的前側壁縱切1 cm,將膽道鏡由膽管前側壁切口置入膽總管,結合網籃,取盡結石,經膽總管切開處置入T管,從右下腹處戳孔并將其引出。
觀察組采用LTCBDE進行治療,具體方法如下。采用四孔法進行手術治療,氣管插管、全麻、體位及Trocar位置均與參照組相同,解剖膽囊三角,將膽囊管和膽囊動脈充分暴露,盡可能游離膽囊頸部至膽總管的交匯處,在膽囊管的遠末端接近壺腹位置采用Hem-o-lok夾夾閉膽囊管及膽囊動脈,暫不切除膽囊,牽拉膽囊管,在膽囊管前壁1 cm處開一小口,使用分離鉗擴張膽囊管,破壞螺旋瓣,直到膽汁流出,置入膽道鏡探查膽總管及肝內膽管,配合使用取石網籃將結石取出后徹底沖洗膽管,確認清除完畢后移出膽道鏡,用Hem-o-lok夾閉,切除膽囊。術后應用4-0縫線予以雙層縫合切口,于小網膜孔處留置引流管。對于上述方法仍然難以成功進入膽道鏡的患者,采用T行切口法,即在縱向切口處稍加入一條橫向切口,進而擴大進鏡口徑,以適應手術操作的需要,對于膽囊管較細、較短或結石相對較大難以取出的患者,在膽囊管總管匯合處實施微切開處理,手術后,對膽總管匯合處進行間斷縫合,以重建膽道的連續性。
1.3 觀察指標與評價標準
(1)對比兩組術中情況,包含手術時間、術中出血量、膽總管結石數量及最大直徑。(2)對比兩組術后情況,包含住院時間、引流管攜帶時間、疼痛評分及治療費用,選取視覺模擬評分法(VAS)對患者術后疼痛程度進行評估,0分表示無疼痛,10分表示嚴重疼痛,分數越低表示疼痛感越輕。(3)對比兩組生活質量。采用生活質量評分表(QOL)進行評價,表中共包含軀體、心理等四個維度,每個維度100分,分值與患者生活質量呈正相關性[6]。(4)對比兩組術后并發癥發生情況,包含膽管炎、胰腺炎、膽漏、結石殘留、T管相關并發癥及心腦肺并發癥等。
1.4 統計學處理
所有數據采用SPSS 25.0進行統計處理,計量資料以(x±s)表示,兩組間比較采用t檢驗;計數資料以率(%)表示,組間比較采用字2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組基線資料對比
參照組中男21例,女29例;年齡30~68歲,平均(48.21±4.57)歲;膽總管直徑0.7~2.1 cm,平均(1.16±0.24)cm。觀察組中男23例,女27例;年齡32~70歲,平均(48.45±4.61)歲;膽總管直徑0.6~2.2 cm,平均(1.18±0.25)cm。兩組基線資料比較,差異均無統計學意義(P>0.05),具有可比性。
2.2 兩組術中情況對比
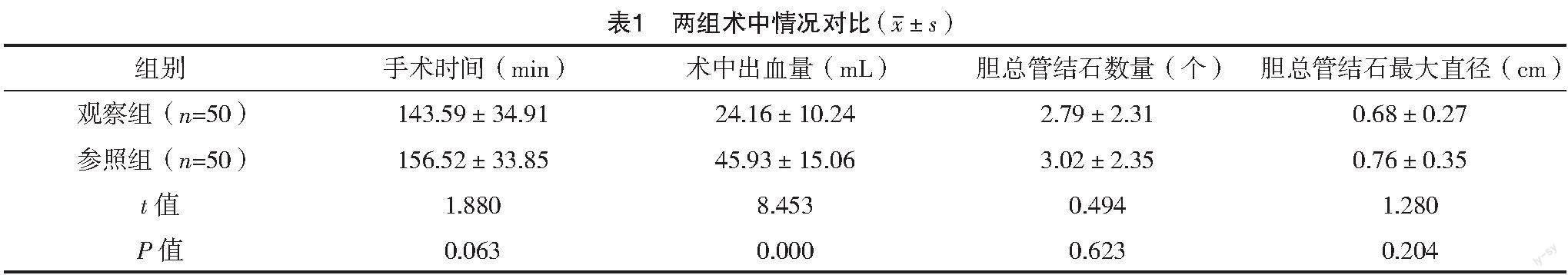
兩組膽總管結石數量、手術時間、膽總管結石最大直徑比較,差異均無統計學意義(P>0.05);觀察組術中出血量少于參照組,差異有統計學意義(P<0.05)。見表1。
2.3 兩組術后情況對比
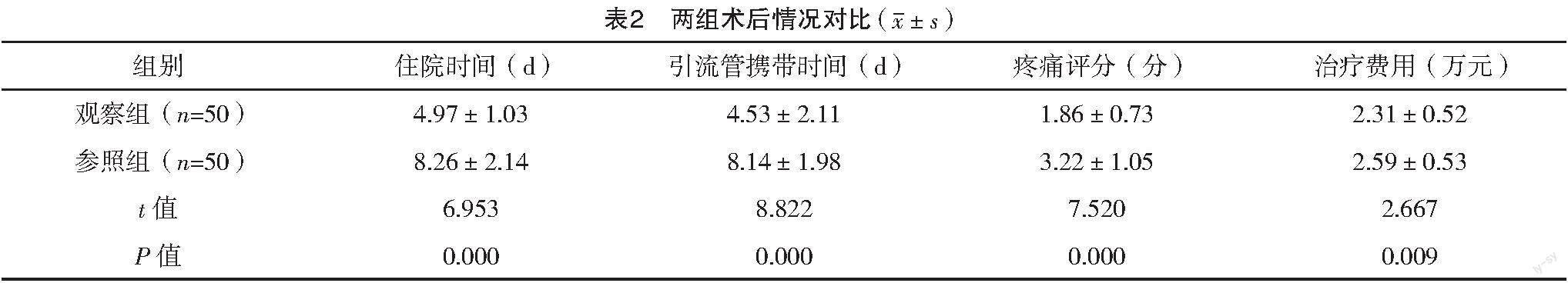
觀察組住院時間、引流管攜帶時間均短于參照組,疼痛評分及治療費用均明顯低于參照組(P<0.05),見表2。
2.4 兩組生活質量對比
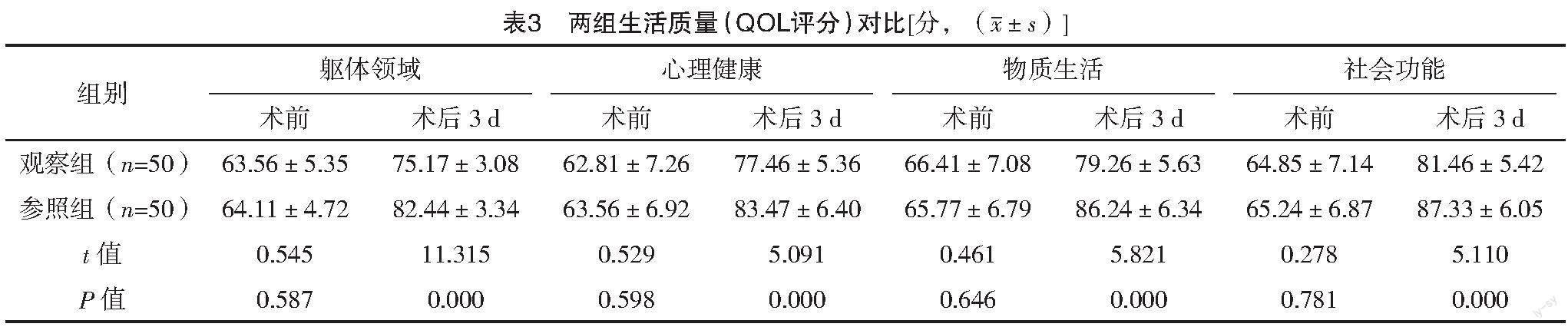
術前,兩組患者的生活質量各維度評分比較,差異均無統計學意義(P>0.05);術后3 d,兩組患者QOL各維度評分均高于術前,且觀察組均高于參照組,差異均有統計學意義(P<0.05)。見表3。
2.5 兩組術后并發癥發生情況對比
觀察組術后并發癥總發生率為14.00%,參照組為20.00%,兩組比較差異無統計學意義(字2=0.638,P=0.425),見表4。
3 討論
膽囊結石合并膽總管結石是一種常見的膽道系統疾病,隨著人們生活方式、飲食結構的變化,其發病率逐漸增加[7]。相關數據顯示,我國有10%~20%的人群會出現膽囊結石,其中10%~15%會進一步發展成為膽囊結石合并膽總管結石[8]。本病的發病機制尚未清晰,其發生與患者的年齡、肥胖、飲食習慣及家族史具有密切關聯,且女性發病率高于男性[9-10]。膽囊結石合并膽總管結石對人體的危害極大,如果長時間未得到有效治療,可引起急性膽管炎、急性胰腺炎等嚴重并發癥,甚至危及患者生命。
現階段,手術為臨床治療本病的主要手段,臨床可選用術式較多,且各具優勢[11]。腹腔鏡膽囊切除術(LC)聯合經內鏡逆行胰膽管造影術(ERCP)/內鏡下十二指腸乳頭括約肌切開術(EST)在本病治療中較為常用,該術式需分兩步進行,兩次手術增加了患者的痛苦和經濟負擔。同時,ERCP取石術通常需要切開Oddi括約肌,對其造成不可逆性損傷,嚴重時可引起十二指腸穿孔,需要立即手術治療,增加患者痛苦[12]。其次,括約肌生理功能是維持膽道適當壓力,防止腸液反流,括約肌功能受損后,膽道不同程度的存在反流,引發急慢性膽管炎,增加結石復發風險,甚至引起膽管癌變[13-14]。此外,在取石過程中,取石操作具有一定的盲目性,不能確保取凈結石,造成一定比例的結石殘留,需要二次取石,增加患者經濟負擔和手術創傷[15]。LCBDE療效確切,適應證較廣,但術后易出現十二指腸乳頭水腫、括約肌痙攣等并發癥。而且膽管較細情況下膽管縫合易導致膽道狹窄,嚴重的需要二次手術解除狹窄[16]。長時間留置T管易造成膽汁丟失,引起電解質紊亂和營養障礙,還可能增加患者痛苦和時刻擔心滑脫引起的心理負擔,嚴重影響了患者術后快速康復和生活質量。有研究指出,LTCBDE用于治療本病具有明顯優勢,該術式的視野良好,可獲得的圖像更加清晰,手術操作過程中,術者可準確的識別臟器結構,提高銳性分離操作的精準度,進而減小對機體的創傷[17]。
本次研究通過比較LTCBDE與LCBDE的應用效果,結果顯示兩組的手術時間、膽總管結石數量、膽總管結石最大直徑比較無明顯差異;對照組患者的術中出血量更多。對其原因進行分析:(1)這可能與LTCBDE取石有一定的局限性及對適應證的要求相對苛刻有關。(2)LCBDE無論結石的質地、大小還是數量,均能夠進行手術,進而增加了取石的難度,且膽總管若沒有明顯的增大,那么該術式的難度就會相對較高,手術的復雜性及結石位置的差異性都會對術后出血造成直接影響[18]。本研究結果還顯示,觀察組在住院時間、引流管攜帶時間均短于參照組,疼痛評分及治療費用均明顯低于參照組,表明與LCBDE相比,LTCBDE患者的住院時間、引流管攜帶時間更短,術后疼痛更小。考慮其原因為,LTCBDE取石術可以保留膽道的連貫性,術后不需要留置T導管,避免了T管相關并發癥的發生,且局部創傷相對較小,利于術后康復,減少患者的住院時間和手術后所遭受的痛苦及心理壓力,進而減少住院治療費用。LCBDE后留置T管是一把雙刃劍,T管的留置可形成纖維竇道有助于再次取石,還可避免膽汁淤積,降低膽漏風險,但可能引起逆行性感染,不利于患者術后生活質量的提高[19-20]。本次研究亦表明,LCBDE后患者的生活質量低于LTCBDE患者。研究結果顯示,觀察組術后并發癥總發生率為14.00%,參照組為20.00%,觀察組術后并發癥略低與參照組,但二者比較無顯著差異(P>0.05),這可能與本次研究樣本量相對較少有直接關系。值得注意的是,在臨床實踐中,LTCBDE具有較為嚴格的手術適應證,主要包括:(1)膽總管結石數量≤10個;(2)膽總管結石<10 mm;(3)膽囊管直徑≥5 mm,臨床應積極完善術前檢查,合理判斷,避免盲目手術。
綜上所述,針對膽囊合并膽總管結石患者,采用LTCBDE予以治療可減少其術中出血量,縮短住院時間及引流管攜帶時間,降低術后疼痛及治療費用,有利于患者術后康復,提高患者生活質量。
參考文獻
[1]王云峰,徐斌,王杰,等.腹腔鏡、膽道鏡及十二指腸鏡聯合免T管引流對膽囊結石合并膽總管結石的治療效果分析[J].臨床肝膽病雜志,2021,37(4):872-876.
[2]楊沿江,楊傳玉,田燁.腹腔鏡手術治療膽囊結石合并膽總管結石術后結石復發危險因素的meta分析[J].腹腔鏡外科雜志,2020,25(2):118-125.
[3] XIANG N,FANG C.Application of hepatic segment resection combined with rigid choledochoscope in the treatment of complex hepatolithiasis guided by three-dimensional visualization technology[J].Zhonghua Wai Ke Za Zhi,2015,53(5):335-339.
[4]王齊成,呂勁.不同手術方法對膽囊合并膽總管結石患者凝血功能及應激反應的影響分析[J].血栓與止血學,2021,27(2):285-286.
[5] QIN A C,WU J W,QIAO Z M,et al.Comparison on the efficacy of three duct closure methods after laparo-scopic common bile duct exploration for choledocholi-thiasis[J].Med Sci Monit,2019,25:9770-9775.
[6]鄭重,黃華松,李楊健,等.經尿道前列腺切除術聯合腔內氣壓彈道碎石治療合并膀胱結石前列腺增生患者的臨床價值分析[J].實用醫院臨床雜志,2020,17(4):191-193.
[7]張莉,江堤,蘇劍東,等.膽道口括約肌功能障礙在膽囊切除術后再發膽總管結石發病機制中的作用[J/OL].中華普通外科學文獻:電子版,2016,10(4):298-300.https://kns.cnki.net/kcms2/article/abstract?v=3IEynGI71r9o6oaPJueZxDxOT58sVuJdvrXLnMYyY17YfpqcN8F_KN8DP4hj3eAvuledFrCbEwHUb_MfBHnt1YhQzN-WGZFV91XLCixYL8FDeFgzn_rfC6rSDQQZWt7hK5qyG_nsoR4N2icQ7h_JYg==&uniplatform=NZKPT&language=CHS.
[8]吳東東,王尚毓.腹腔鏡膽管一期縫合在膽總管直徑正常的老年膽總管結石患者中的應用[J].腹腔鏡外科雜志,2022,27(12):908-912.
[9]劉子美,張新亞,陳萬金,等.膽囊結石合并隱匿性膽總管結石的高危因素分析[J].肝膽外科雜志,2022,30(4):301-304.
[10]吳麗萍,汪曉靜,陳燕.兩種術式對繼發性膽總管結石患者的影響[J].浙江創傷外科,2023,28(5):927-930.
[11]賀利平.膽囊結石合并膽總管結石術后患者復發情況及危險因素分析[J].實用中西醫結合臨床,2022,22(14):71-73,100.
[12]姜友,魯俊,葛強,等.急診腹腔鏡下經膽囊管膽總管探查取石術的療效分析[J].中國普通外科雜志,2021,30(8):894-901.
[13]李濤.腹腔鏡膽囊切除術聯合腹腔鏡膽總管切開探查術或內鏡下逆行胰膽管造影術用于膽囊結石合并膽總管結石效果觀察[J].中國現代醫藥雜志,2021,23(2):69-72.
[14]蔣輝,詹剛,周駿,等.兩種微創術式治療膽囊切除術后膽總管結石的療效影響[J].東南國防醫藥,2023,25(1):1-6.
[15]顧越雷,郭德凱,李鎮伽,等.腹腔鏡膽總管切開探查取石+腹腔鏡膽囊切除術與經內鏡逆行胰膽管造影/內鏡下括約肌切開取石+腹腔鏡膽囊切除術治療結石性急性梗阻性化膿性膽管炎的療效比較[J].臨床外科雜志,2021,29(7):622-625.
[16]甄茂川,周劍寅,蘇永杰,等.LC+LCBDE+PDC在膽總管結石合并膽囊結石患者中的應用價值探討[J].外科研究與新技術,2023,12(1):6-9.
[17]洪晟乾,祁付珍,嚴雨樓,等.腹腔鏡下經膽囊管膽總管取石與膽總管切開取石治療膽總管結石的對比[J].肝膽外科雜志,2022,30(3):204-208.
[18]趙李飛,段建峰,劉曉晨,等.兩種手術方法治療膽囊結石合并細徑膽總管結石的臨床效果比較(116例報告)[J].中國現代手術學雜志,2022,26(6):424-428.
[19]張金杰.比較兩種微創方案治療膽總管結石合并膽囊結石的效果[J].罕少疾病雜志,2022,29(9):46-48.
[20]邱凱莎,黃金轉.3種微創術式與開放手術治療膽囊結石合并膽總管結石臨床療效比較[J].現代醫藥衛生,2022,38(15):2635-2639.

