艾司氯胺酮復合環泊酚在老年患者結腸鏡檢查去阿片化麻醉中的應用
趙克非,王超
(保定市第一中心醫院 麻醉科,河北 保定 071000)
阿片類藥物是無痛結腸鏡檢查時的主要鎮痛藥物[1-2]。但阿片類藥物易引起胸壁強直和呼吸系統抑制,且術后常發生惡心、嘔吐和譫妄等不良反應,不利于患者康復。去阿片化麻醉基于多模式鎮痛的理念,避免了術中阿片類藥物的應用,減少了阿片類藥物相關不良反應的發生,促進患者快速康復[3]。艾司氯胺酮代謝快,對呼吸系統影響小,適合用于消化內鏡檢查麻醉[4]。本研究評估了艾司氯胺酮去阿片化麻醉用于老年患者結腸鏡檢查的可行性。現報道如下:
1 資料與方法
1.1 一般資料
選取于本院行結腸鏡檢查的老年患者160例,隨機分為艾司氯胺酮組(E 組,n=80)和舒芬太尼組(S 組,n=80)。兩組患者年齡、性別、美國麻醉醫師協會(American Society of Anesthesiologists,ASA)分級、體重指數(body mass index,BMI)和結腸鏡操作時間比較,差異均無統計學意義(P> 0.05),具有可比性。見表1。
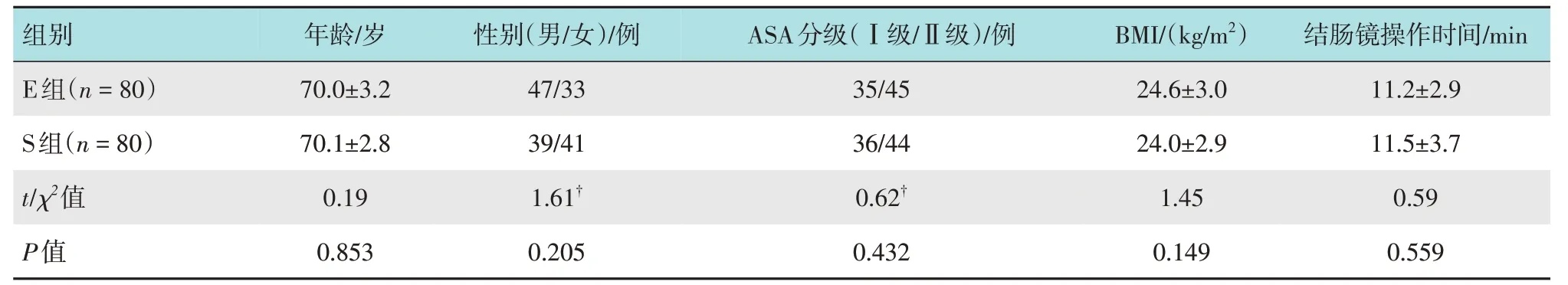
表1 兩組患者一般資料比較Table 1 Comparison of general data between the two groups
納入標準:年齡65~78 歲;ASA 分級為Ⅰ級和Ⅱ級。排除標準:對本研究藥物存在禁忌證;困難氣道;重要臟器功能嚴重障礙者。本研究經過醫院倫理委員會批準,批件號:[2022]107號。
1.2 方法
1.2.1 術前準備 術前未給予用藥,監測心率(heart rate,HR)、血壓(blood pressure,BP)和經皮動脈血氧飽和度(percutaneous arterial oxygen saturation,SpO2),行鼻導管吸氧(2 L/min)。
1.2.2 麻醉方法 E 組靜脈注射艾司氯胺酮0.2 mg/kg,然后注射環泊酚0.2 mg/kg。S 組靜脈注射舒芬太尼0.1 μg/kg,然后注射環泊酚0.2 mg/kg。當改良警覺/鎮靜(modified observer’ s assessment of alertness/ sedation,MOAA/S)評分為0 分時,進鏡檢查。若誘導完成2 min后,MOAA/S評分 ≥ 1分或麻醉減淺,靜脈注射環泊酚0.1 mg/kg。
1.2.3 不良事件處理 1)低氧血癥:開放氣道,吸入純氧;2)心動過緩(HR < 50 次/min):給予阿托品0.5 mg;3)低血壓:給予麻黃堿6.0 mg;4)惡心嘔吐:給予托烷司瓊2.0 mg。
1.3 觀察指標
1.3.1 麻醉成功率 從首次給予環泊酚到檢查完畢,給予環泊酚的次數小于5次。
1.3.2 血流動力學指標 誘導前(T0)、誘導后MOAA/S 評分為0 分時(T1)、結腸鏡通過肝曲時(T2)和檢查結束撤出結腸鏡后(T3)的平均動脈壓(mean arterial pressure,MAP)、HR和SpO2。
1.3.3 麻醉相關情況 麻醉成功率、誘導時間、完全清醒時間和環泊酚追加劑量。
1.3.4 滿意度評分 總分為0~10 分。0 分為極不滿意,10分為非常滿意。
1.3.5 不良反應 低氧血癥、低血壓、心動過緩、惡心、嘔吐、頭暈和注射痛。
1.4 統計學方法
采用SPSS 23.0 統計軟件進行分析。符合正態分布的計量資料以均數±標準差()表示,組間比較,采用獨立樣本t檢驗,組內比較,采用配對樣本t檢驗;非正態分布的計量資料以中位數(四分位數)[M(P25,P75)]表示,組間比較采用Mann-WhitneyU檢驗。計數資料以例(%)表示,組間比較采用χ2檢驗。P< 0.05為差異有統計學意義。
2 結果
2.1 兩組患者麻醉相關情況比較
與S 組比較,E 組環泊酚追加劑量減少,差異有統計學意義(P< 0.05)。兩組患者誘導時間、完全清醒時間和麻醉成功率比較,差異均無統計學意義(P> 0.05)。見表2。
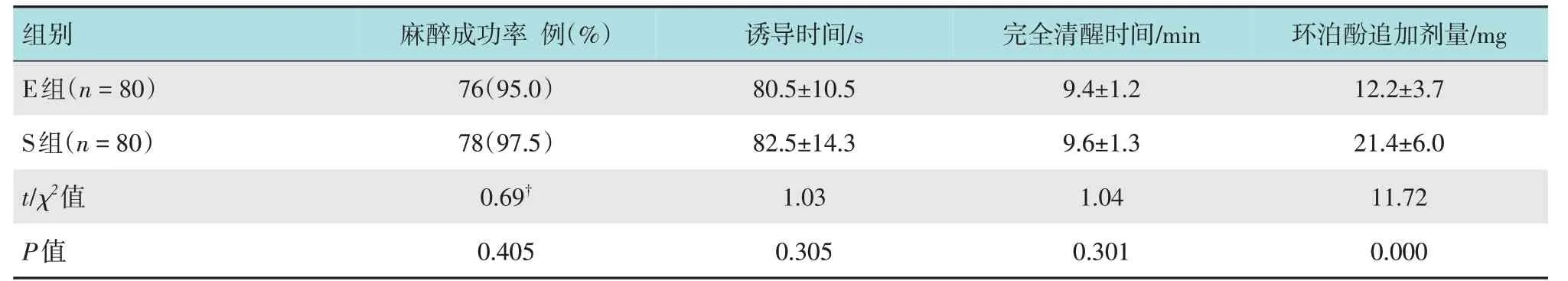
表2 兩組患者麻醉相關情況比較Table 2 Comparison of anesthesia related conditions between the two groups
2.2 兩組患者各時點生命體征比較
與T0時點比較,兩組患者T1、T2和T3時點MAP降低,E 組T1時點HR 降低,S 組T1、T2和T3時點HR降低,S組T1和T2時點SpO2降低,差異均有統計學意義(P< 0.05)。與T1時點比較,兩組患者T2時點MAP和HR 升高,差異有統計學意義(P< 0.05)。與E 組比較,S 組T1、T2和T3時點MAP 降低,T1和T2時點HR 和SpO2降低,差異均有統計學意義(P< 0.05)。見表3。
表3 兩組患者各時點生命體征比較()Table 3 Comparison of vital signs at different time points between the two groups()
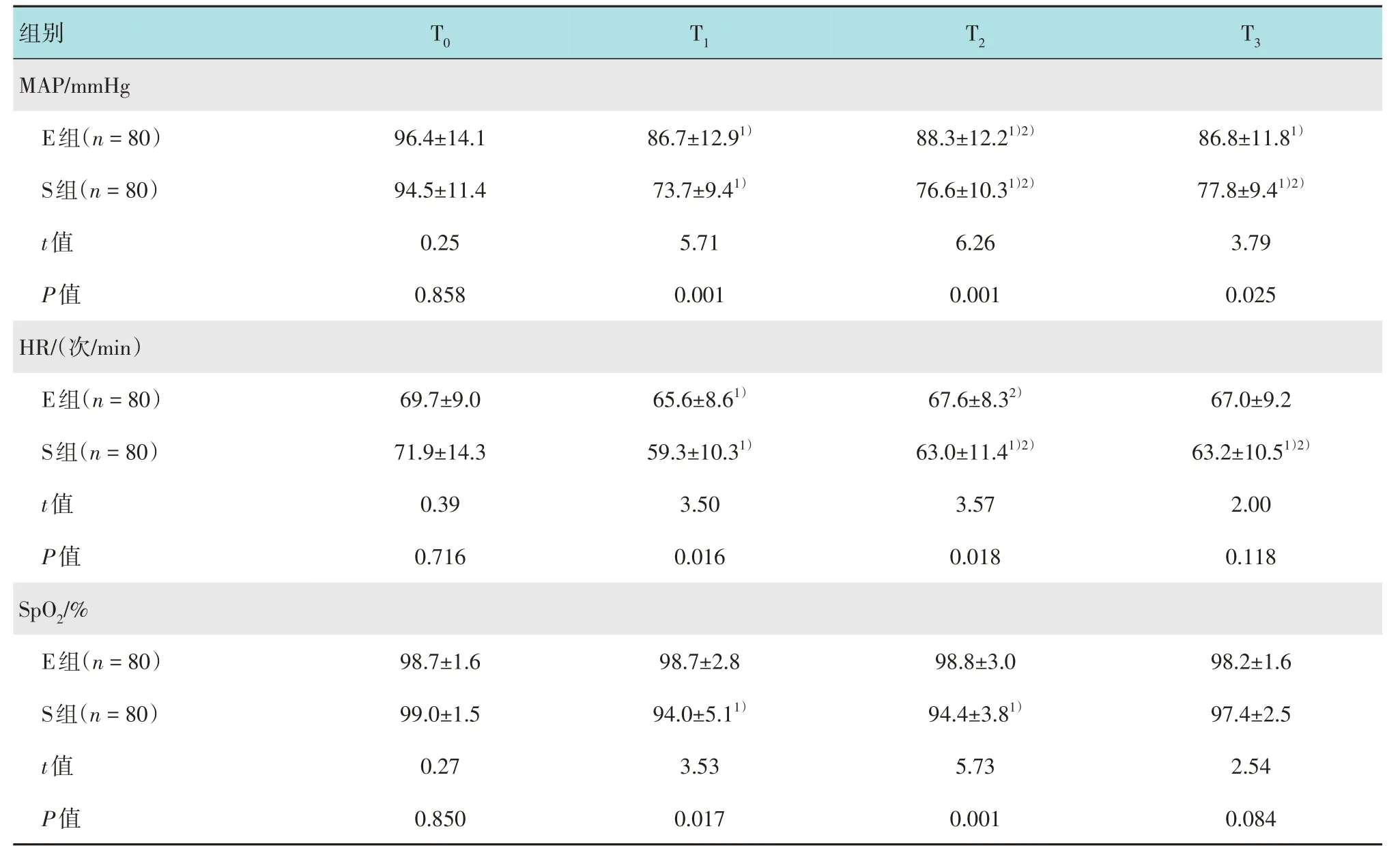
表3 兩組患者各時點生命體征比較()Table 3 Comparison of vital signs at different time points between the two groups()
注:1)與T0時點比較,差異有統計學意義(P < 0.05);2)與T1時點比較,差異有統計學意義(P < 0.05)。
2.3 兩組患者不良反應發生率比較
與S 組比較,E 組低氧血癥發生率和低血壓發生率降低,差異均有統計學意義(P< 0.05)。兩組患者心動過緩、惡心、嘔吐、頭暈和注射痛發生率比較,差異均無統計學意義(P> 0.05)。見表4。
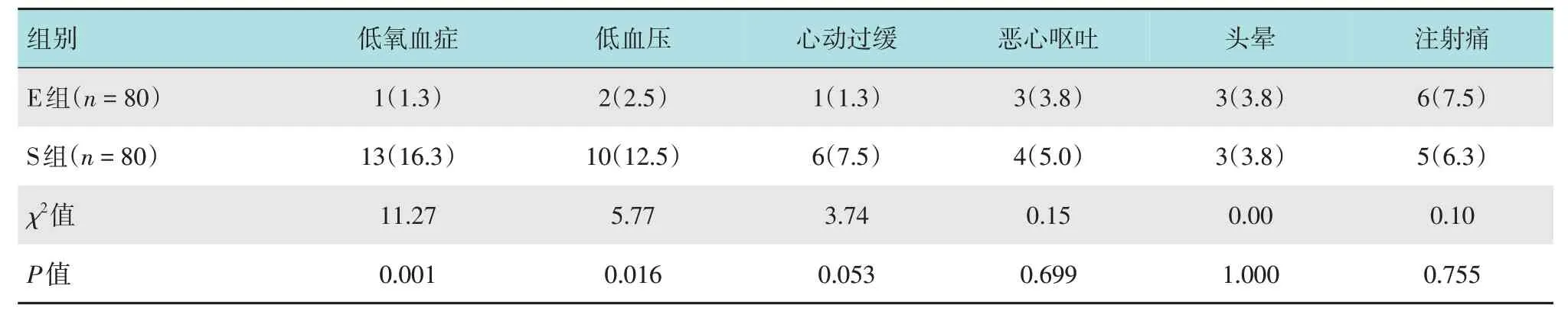
表4 兩組患者不良反應發生率比較 例(%)Table 4 Comparison of the incidence of adverse reactions between the two groups n(%)
2.4 兩組滿意度評分比較
與S 組比較,E 組麻醉醫師滿意度評分升高,差異有統計學意義(P< 0.05)。兩組患者滿意度和內鏡醫師滿意度評分比較,差異均無統計學意義(P> 0.05)。見表5。
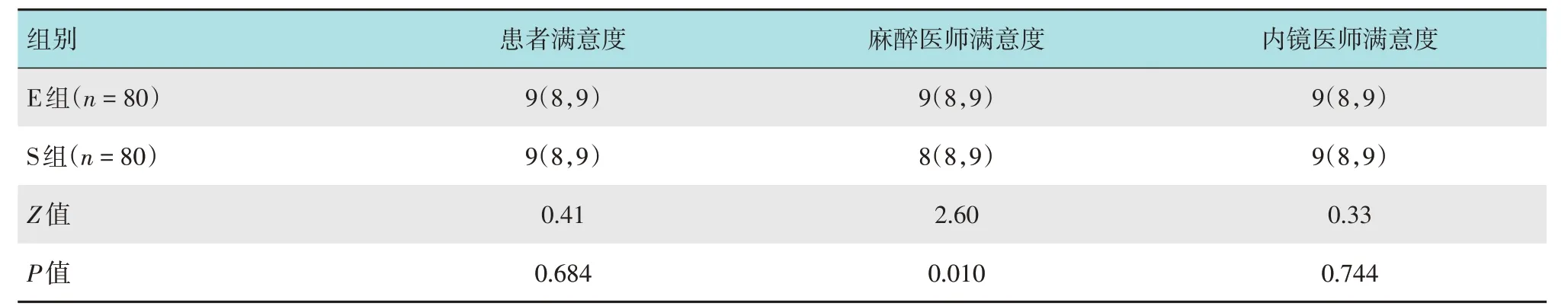
表5 兩組滿意度評分比較 [分,M(P25,P75)]Table 5 Comparison of satisfaction scores between the two groups [points,M(P25,P75)]
3 討論
3.1 阿片類藥物麻醉的臨床應用現狀
丙泊酚具有濃度依賴性的心血管和呼吸功能抑制作用,特別是在體弱和老年患者中更為明顯,增加了麻醉意外發生的風險。環泊酚通過增強γ-氨基丁酸A型受體介導的氯離子內流,產生鎮靜作用,具有起效快、恢復快和清除率高等優勢,適用于老年患者無痛內鏡的鎮靜[5]。復合芬太尼類藥物,可減少鎮靜類藥物用量,降低心動過緩、低血壓和低氧血癥等不良事件的發生率[6]。但是,阿片類藥物鎮痛的現代麻醉方案,缺點也越來越多地顯露,包括:胸壁強直、呼吸系統抑制、惡心、嘔吐和譫妄等,不利于患者康復。此外,阿片類藥物(尤其是合成的短效阿片類藥物)無論是通過全身途徑,還是脊髓途徑給藥,都會引起劑量依賴性的痛覺過敏和耐受,導致術后疼痛加重,促進持續性疼痛的發展[7-8]。目前,仍缺乏關于阿片類藥物對癌癥生存率影響的確鑿證據,但阿片類藥物減弱免疫功能是有據可查的[9-10]。阿片類藥物雖有助于改善疼痛管理,但不是絕對安全的。因此,基于阿片類藥物的麻醉,也越來越多地受到質疑。
3.2 去阿片類藥物麻醉的臨床應用現狀
去阿片類藥物麻醉是一種新興的麻醉技術,主張術中避免任何途徑(包括全身、神經軸或組織浸潤)應用阿片類藥物。其基于多模式鎮痛的理念,通過采用不同類別的非阿片類鎮痛劑或麻醉技術組合來替代阿片類藥物的作用,減少阿片類藥物相關不良反應的發生,以促進患者快速康復[11]。目前,去阿片化麻醉的鎮痛藥物包括:對乙酰氨基酚、類固醇藥物、利多卡因、硫酸鎂、可樂定、右美托咪定、氯胺酮和艾司氯胺酮等[12-18]。HUBLET 等[15]研究發現,與傳統的阿片類藥物麻醉和鎮痛相比較,在胰腺切除術中,應用包括右美托咪定、利多卡因靜脈輸注和局部浸潤鎮痛等方案的去阿片化麻醉和鎮痛技術是可行的,且術后并發癥發生率低,可更好地改善患者預后,縮短住院時間。AHMED 等[16]研究發現,與阿片類藥物麻醉相比,在麻醉誘導和維持期間,使用右美托咪定、氯胺酮、硫酸鎂和利多卡因靜脈輸注的去阿片化麻醉方案組合,可用于病態肥胖患者腹腔鏡減肥手術,效果良好,并且明顯降低了術后疼痛評分。BENEDETTO等[17]證實,將氯胺酮、硫酸鎂和可樂定作為鎮痛組合,用于乳腺癌手術,這種去阿片類藥物麻醉安全、有效,較傳統的輸注瑞芬太尼鎮痛,術后疼痛減輕,惡心和嘔吐的發生率降低。MASSOTH 等[18]將152 例接受婦科腹腔鏡檢查的成年女患者,分別采用舒芬太尼聯合七氟醚麻醉和艾司氯胺酮、右美托咪定聯合七氟醚去阿片化麻醉,結果顯示:艾司氯胺酮、右美托咪定聯合七氟醚去阿片化麻醉是可行的。TOLESKA等[19]在60 例開放性結腸癌手術患者中,對比了阿片類藥物麻醉、低劑量阿片類藥物麻醉和去阿片類藥物麻醉的應用效果,結果發現:與阿片類藥物麻醉和低劑量阿片類藥物麻醉患者相比,去阿片類藥物麻醉患者在開放性結直腸手術中,對搶救鎮痛的需求較少,術中通過硬膜外導管對布比卡因的需求較少,術后72 h 內疼痛評分最低,術后通過硬膜外導管接受阿片類藥物較少,且未發生術后惡心和嘔吐。一項基于快速康復外科背景下去阿片類藥物麻醉的非劣性隨機對照試驗[20]結果顯示,在婦科腹腔鏡手術中,去阿片類藥物麻醉技術在鎮痛效果和術中麻醉穩定性方面,不亞于傳統的阿片類藥物麻醉技術,且術后惡心和嘔吐發生率低,術后睡眠質量明顯改善。基于上述臨床研究對去阿片化麻醉有效性的證實,本研究對老年患者行無痛結腸鏡檢查時去阿片化麻醉管理進行初步探討。
3.3 艾司氯胺酮去阿片類藥物麻醉的有效性和安全性
無痛胃腸鏡檢查要求周轉迅速。因此,作用時間短且清除率高的藥物更加適合。艾司氯胺酮是目前臨床上代謝快、呼吸功能干擾小和惡心及嘔吐發生率低的麻醉藥。DAI等[21]證實,艾司氯胺酮在基于腰方肌阻滯的無阿片類藥物麻醉中,可適用于接受下腹部或盆腔手術患者,可行性高。QIAN 等[22]研究發現,與接受傳統的阿片類藥物麻醉相比,對于接受腫塊切除術的患者,右美托咪定-艾司氯胺酮-利多卡因的去阿片類藥物麻醉技術,血流動力學更穩定,術后鎮痛效果更好,惡心及嘔吐發生率更低。故艾司氯胺酮可作為去阿片類藥物麻醉方案的鎮痛藥物。根據ZHAN等[14]的研究結果,筆者選取0.2 mg/kg作為艾司氯胺酮的給藥劑量。環泊酚作為新型的鎮靜藥物,可經肝臟迅速代謝為無活性的葡萄糖醛酸結合物,在組織中快速清除[15]。本研究結果發現,艾司氯胺酮組和舒芬太尼組誘導時間、完全清醒時間和麻醉成功率相近,說明了去阿片化麻醉方案(環泊酚復合艾司氯胺酮)的可行性。MASSOTH 等[18]發現,艾司氯胺酮、右美托咪定和七氟醚組合的去阿片化麻醉方案,可有效地用于婦科腹腔鏡手術的麻醉中。YAN等[23]證實,采用艾司氯胺酮替代阿片類藥物實施去阿片類藥物麻醉,術中靜脈注射、硬膜外輸注和術后硬膜外輸注艾司氯胺酮,可降低電視胸腔鏡輔助下,肺腫瘤切除術患者術后慢性疼痛和不良反應發生率,這與本研究結果相吻合。本研究結果還發現,艾司氯胺酮組較舒芬太尼組環泊酚追加用量減少,說明:艾司氯胺酮可以減少鎮靜藥物用量,可能與艾司氯胺酮本身具有強效的鎮靜作用有關。本研究亦發現,艾司氯胺酮組較舒芬太尼組呼吸和循環平穩,低氧血癥發生率和低血壓發生率較低,這證實了去阿片化麻醉方案(環泊酚復合艾司氯胺酮)的安全性。分析原因可能是:艾司氯胺酮不抑制呼吸,且其輕微的循環興奮作用,可以抵消環泊酚的循環抑制作用[24]。本研究還發現,艾司氯胺酮組麻醉醫師滿意度評分高于舒芬太尼組,可能與艾司氯胺酮安全性更高有關。
綜上所述,艾司氯胺酮復合環泊酚去阿片化麻醉,可為老年患者無痛結腸鏡檢查,提供可靠的麻醉效果,且低氧血癥發生率和低血壓發生率均較低。

