基于智能手機相機雙重曝光功能的增強現實技術在老年幕上腦出血引流術前穿刺路徑規劃中的應用
高海曉 張衛民 張蘭 庫洪彬 張向輝 周西廣 薛振生 賈云飛
腦出血是一種老年人群常見的急性卒中類型,具有病殘率和病死率較高的特點[1]。隨著醫學技術和理念的不斷進步,國內指南對于中小量腦出血更加推薦應用引流術等微創術式治療[2]。由于引流手術術中無法在直視下修正手術路徑,因此,只有術前精準的規劃手術路徑,術中確保真實路徑與規劃路徑完全吻合才能保證手術成功[3]。近年來,在醫學科學和全息數字影像技術深度融合的浪潮推動下,許多神經外科醫師將增強現實(augmented reality, AR)等全息數字影像技術應用于腦組織深部病變微創手術的路徑規劃中,明顯提高了手術的精準度,取得了良好的手術效果[4]。但是,由于目前大部分AR技術在臨床應用過程中,需要一整套復雜的抓取臨床影像數據并建立3D模型的軟件,以及昂貴的將模型投照到術野的醫療裝備,嚴重限制了其廣泛應用。為了給廣大基層神經外科醫師提供一種便捷的腦出血引流術前手術路徑規劃方法,本研究對基于智能手機相機雙重曝光功能的AR技術輔助腦出血引流術前手術路徑規劃的方法進行了探討,報道如下。
1 資料與方法
1.1 研究對象 選取2020年2月至2023年2月我院收治的152例老年高血壓腦出血病人進行回顧性分析,病人年齡60~87歲,平均(67.1±5.3)歲;其中男83例,女69例。納入標準:(1)年齡≥60歲;(2)血腫位于幕上腦實質內,血腫量20~50 mL;(3)術前行顱腦CT血管造影(CTA)檢查,在CTA原圖上“點征”呈陰性,經評估引流術后再出血風險低,且除外血管畸形及顱內動脈瘤出血[5];(4)病人知情同意后選擇AR輔助或立體定向儀輔助血腫引流手術。排除標準:(1)凝血功能明顯異常,有手術禁忌證;(2)臟器功能衰竭終末期,經評估不能因手術獲益;(3)出血原因為腦梗死后出血轉化、抗凝治療、腫瘤卒中;(4)既往有影響術后神經功能評估的腦卒中病史。
將應用AR技術輔助路徑規劃腦內血腫引流術的78例病人納入研究組,應用立體定向儀輔助路徑規劃的74例病人納入對照組。
本研究符合2013年修訂的《赫爾辛基宣言》倫理學要求,并已通過醫院倫理委員會審核(批號:2022-KY-04)。
1.2 研究方法
1.2.1 研究組:給予病人基于智能手機相機雙重曝光功能的AR技術輔助路徑規劃腦內血腫引流術。術前先于病人顱腦CT片上選擇血腫面積最大的矢狀位像層面,測量此層面距離中線垂直距離x,以血腫中心為預設靶點,規劃無功能區及大血管自額部至靶點的穿刺路徑A線并標識,同時測量此路徑上穿刺點至靶點的距離y,完成路徑規劃。然后在智能手機上調出雙重曝光模式,拍攝已規劃好穿刺路徑的矢狀位CT片作為圖片模型(圖1A)。病人仰臥位,在頭部額頂枕部皮膚標記中線,并在血腫側距離中線x處標記中線的平行線B(圖1B),此線即為通過預設穿刺路徑的矢狀位影像在頭顱表面的投影線,穿刺點也將在該線上。調整病人頭部為側位,出血側朝上,保持中線與床面平行,俯拍手機支架固定手機,在手機雙重曝光模式下調用第一次曝光拍攝的圖片,此時手機顯示屏上將同時出現調用的CT圖片及病人的真實頭顱側位影像,在手機監視下將兩者相疊加,調整手機與病人頭部距離及角度,直至手機屏幕上調用的CT圖片中頭皮輪廓線與病人實際頭顱標記的B線完全重合,完成圖像注冊。在手機監視下,在病人頭皮上用直尺標記穿刺路徑規劃A線在頭皮上的投影位置(圖1C)。沿直尺邊緣在病人頭皮畫出路徑規劃A線的投影線,并延長與B線相交,此交點即為穿刺點(圖1D)。病人改為仰臥位,局麻后切開頭皮,顱骨鉆孔,穿刺針刺破硬膜,應用帶硬芯引流管按標記的路徑方向且在矢狀位面內平行B線進行穿刺,按術前測定的y深度將引流管置入靶點(圖1E),抽吸血腫,完成引流手術。術后復查引流管位置準確,血腫清除滿意(圖1F)。
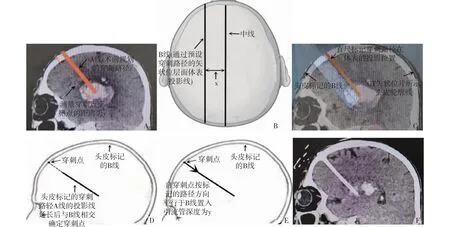
A:在距離中線x的矢狀位片上規劃穿刺路徑A線并標識,同時測量此路徑上穿刺點至靶點的距離y。B:病人仰臥位在頭部額頂枕部標記中線,并在血腫側額頂枕部距離中線x處標記中線的平行線B。C:在手機監視下,調整病人CT圖片中頭皮輪廓線與病人實際頭顱標記的B線完全重合,在病人頭部皮膚上用直尺標記預先規劃的穿刺路徑線。D:延直尺邊緣在病人頭皮畫出規劃的穿刺路徑線的投影并延長,與B線相交,此交點即為穿刺點。E:應用帶硬芯引流管按標記的路徑方向且在矢狀位面內平行B線進行穿刺,按術前測定的y深度將引流管置入靶點。F:術后復查的矢狀位CT,可見血腫清除徹底。
1.2.2 對照組:在立體定向儀輔助路徑規劃下行血腫引流術。術中先應用頭架螺釘將立體定向儀頭架固定于顱骨外板,并在頭架上安裝測量板,然后將病人送至CT室,進行CT掃描,在軸位像上以血腫最大層面的中心為穿刺靶點,測量血腫相對于頭架的空間坐標。病人返回手術室,按測量坐標設定定向儀適配器參數,調整適配器頭弓角度,將穿刺點標定于額部,局麻后鉆孔,將引流管送至靶點,抽吸血腫,完成引流手術。
2組病人術后根據情況必要時給予尿激酶血腫腔注入,促進殘余血凝塊溶解引流,并根據情況拔除頭部引流管。拔除頭部引流管指征:殘余血腫量<15 mL[6]或頭部帶管時間已滿72 h[7]。
1.3 觀察與評價
1.3.1 路徑規劃時間:研究組路徑規劃時間為顱腦CT掃描時間(因為顱腦CT掃描為路徑規劃獲取數據的步驟之一)加上應用AR技術完成路徑規劃并確定穿刺點位置、方向、深度的時間。對照組路徑規劃時間為從安裝立體定向儀頭架,至CT掃描獲取靶點空間坐標,并通過適配器確定頭皮穿刺點位置、方向、深度的時間。
1.3.2 血腫清除率:測量拔除引流管前顱腦CT片所示的殘余血腫量,血腫清除率=[(術前血腫量-殘余血腫量)/術前血腫量]×100%。
1.3.3 治療有效率:2組病人均于術后90 d再次評估Barthel指數(Barthel Index, BI)以評價術后生活自理能力恢復情況,與術前比較,BI增加20分以上定義為治療有效[8]。治療有效率=(治療有效例數/本組病人總例數)×100%。
1.3.4 神經功能評估:術后90 d時根據改良Rankin量表(modified Rankin scale, mRS)進行神經功能預后評估,mRS評分1~3分定義為預后良好,4~5分定義為預后不良[9]。
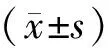
2 結果
2.1 2組基線資料比較 2組性別、年齡、出血量及昏迷量表評分等基線資料比較,差異均無統計學意義(P>0.05),見表1。
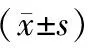
表1 2組基線資料比較
2.2 2組路徑規劃時間及手術效果比較 研究組路徑規劃時間和對照組比較,差異有統計學意義(P<0.05)。研究組和對照組血腫清除率、帶引流管時間、治療有效率、預后良好率等比較,差異無統計學意義(P>0.05),見表2。2組病人均無術后再出血、顱內感染、死亡病例。
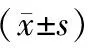
表2 2組路徑規劃時間及手術效果比較
3 討論
目前隨著神經外科手術理念和技術的不斷發展,老年腦內血腫的外科治療微創化的趨勢更加明顯,多中心的對照研究表明,血腫引流術等微創手術較傳統開顱手術有更好的治療效果[10-12]。為了進一步提升手術的精準度,各種全息數字化影像技術被應用于術前路徑規劃中,應用比較成熟的主要有3D-slicer軟件聯合Sina軟件[13]、混合現實技術[14](mixed reality, MR)和3D打印手術導板[15]等。應用上述這些數字影像技術進行路徑規劃,需要復雜的軟件建模流程和昂貴的投照裝備,僅少數高級神經外科中心可順利開展,其應用受到極大限制。廣大基層醫院尚缺乏一種便捷、準確且無需專業軟件和醫療裝備的術前手術路徑規劃的工具。
我們通過病例資料的回顧性分析發現,基于智能手機相機雙重曝光功能的AR技術是解決這種難題的新思路。AR技術是一種將計算機生成的虛擬模型顯示到現實物體上,并與現實的物體實時比對,以增強對現實物體認知的全息數字化成像技術[16]。本研究應用智能手機相機的雙重曝光功能,拍攝已標記好規劃路徑的頭顱矢狀位CT片,無需抓取數據建立3D模型,直接將此二維圖片作為模型,通過雙重曝光模式與病人真實的頭顱側位注冊匹配后比對,將規劃好的路徑標識在病人真實頭顱表面。這種以二維圖片模型進行路徑規劃的方法與其他應用全息數字化成像技術路徑規劃比較,僅需顱腦CT平掃即可,對原始影像數據無特殊要求,省略了建立3D模型的復雜流程,且無需專業醫療裝備進行投照,其應用極其便捷。本研究中,研究組路徑規劃時間明顯低于應用立體定向儀的對照組(P<0.05)。2組手術效果和病人預后無明顯差異(P>0.05)。這種路徑規劃方法對提升廣大基層醫院腦出血手術治療水平將產生有益的影響。
應用這種簡化AR技術進行腦出血引流術術前路徑規劃的適應證為:(1)無活動性顱內出血者。(2)中等量(20~50 mL)伴有神經功能缺損的幕上腦出血,且未發生腦積水及腦疝者,不包括硬膜下、硬膜外及顳葉皮層內薄層血腫(這些部位血腫因顱骨曲度較大,不適合本研究應用的方法穿刺)。上述適應證盡管有一定的局限性,但適合手術的部位涵蓋了臨床常見的大多數腦出血部位,故可滿足大多數臨床需要。
本研究所應用的技術由于無法在手術過程中進行模型與現實的實時交互,存在著不能實時修正穿刺路徑的問題,因此在實施應用手機相機雙重曝光功能將二維圖片模型與病人頭部真實影像注冊匹配環節中,應使用手機支架固定手機,避免單純手持手機導致圖片晃動增加注冊匹配難度,同時應保證CT圖片中頭皮輪廓線與注冊標志線(文中所命名的B線)完全重合,以完成精準注冊匹配。這樣就能將術前規劃的路徑準確標識于頭部體表,且在手術操作時,嚴格按病人頭部體表所標識的角度和深度進行穿刺,確保實際穿刺路徑與術前規劃完全吻合,保證手術的精準性。

