TyG指數對阿替普酶靜脈溶栓治療急性缺血性腦卒中患者預后的預測價值
閆俊,黃磊,楊雪
(1.撫順市中心醫院神經內科,遼寧 撫順 113006;2.中國醫科大學附屬盛京醫院心功能科,沈陽 110004;3.中國醫科大學附屬盛京醫院神經內科,沈陽 110004)
研究[1]顯示,急性缺血性腦卒中(acute ischemic stroke,AIS)發病率、病死率和致殘率均較高。目前,阿替普酶靜脈溶栓仍是AIS患者時間窗內的首選治療方案[2-3]。然而AIS患者溶栓治療的有效性及安全性存在很大的個體差異[4]。因此,明確溶栓治療后AIS患者預后的預測指標具有重要意義。胰島素抵抗與AIS患者靜脈溶栓后不良的結局密切相關。甘油三酯-葡萄糖(triglyceride-glucose index,TyG)指數作為評估胰島素抵抗的新型指標,因具有高敏感性、高特異性以及操作性強等優點獲得廣泛關注[5]。目前,TyG指數與靜脈溶栓治療后AIS患者預后的相關性研究未見報道。本研究回顧性分析撫順市中心醫院采用溶栓治療的AIS患者臨床資料,探討TyG指數對AIS患者預后的預測價值,并聯合多因素建立預測模型,旨在幫助醫生準確評估患者的預后,為制定個性化的治療方案,優化治療策略提供依據。
1 材料與方法
1.1 臨床資料與分組
收集2019年1月至2022年10月撫順市中心醫院神經內科接受阿替普酶靜脈溶栓治療的AIS患者的臨床資料。本研究獲得醫院倫理委員會批準(批號:2022004),研究對象或其親屬簽署知情同意書。納入標準:(1)符合我國AIS診治指南(2018版)[2]的診斷標準,且經頭顱CT或MR檢查確診;(2)符合阿替普酶靜脈溶栓適應證并完成靜脈溶栓治療;(3)完成隨訪,且各項臨床及實驗室指標齊全。排除標準:(1)橋接血管內治療;(2)最后確診為非卒中;(3)合并嚴重的心、肝、腎等器官疾病。共納入302例,其中男180例,女122例;年齡40~89歲,平均(64.31±11.38)歲。溶栓90 d后根據改良Rankin量表(modified Rankin scale,mRS)評分[6]進行分組:預后良好組(mRS評分≤2分,n=193)和預后不良組(mRS評分>2分,n=109)。
1.2 治療方法
所有患者給予1次阿替普酶(0.9 mg/kg,德國勃林格殷格翰公司)靜脈溶栓,最大劑量不超過90 mg。起始劑量為總劑量的10%,在l min內靜脈團注,其余90%藥物在60 min內靜脈泵入。
1.3 資料采集與預后評估
收集2組資料:(1)一般臨床資料,包括性別,年齡,卒中相關既往病史(高血壓、糖尿病等),溶栓前收縮壓(systolic pressure,SBP)、舒張壓(diastolic pressure,DBP)、NIHSS評分,發病至靜脈溶栓時間(onset to treatment time,OTT);(2)實驗室指標,包括空腹血糖(fasting blood glucose,FBG)、總膽固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)、低密度脂蛋白膽固醇(low density lipoprotein cholesterol,LDL-C)、高密度脂蛋白膽固醇(high density lipoprotein cholesterol,HDL-C)、尿酸(uric acid,UA)。患者于入院24 h內空腹抽取靜脈血檢測各項指標。TyG指數=Ln[空腹TG(mg/dL)×FBG(mg/dL)/2][7]。患者溶栓90 d后進行隨訪,應用mRS評分對患者進行評估。mRS≤2分判定為預后良好,mRS>2分判定為預后不良。
1.4 統計學分析
采用SPSS 22.0軟件進行統計分析。計量資料采用Kolmogprov-Smirnov檢驗進行正態分布檢驗,符合正態分布的計量資料以±s表示,兩組間比較采用獨立樣本t檢驗;不符合正態分布的計量資料以M(P25~P75)表示,2組比較采用Mann-WhitneyU檢驗。計數資料以率(%)表示,2組比較采用χ2檢驗。將TyG指數作為自變量繪制受試者操作特征(receiver operating characteristic,ROC)曲線,根據約登指數標準最大化靈敏度和特異度計算最佳截斷值。采用二分類logistic回歸分析,將單因素分析中有統計學意義(P<0.05)變量進行多因素logistic回歸分析并建立預測模型。利用ROC曲線評估模型性能,P<0.05為差異有統計學意義。
2 結果
2.1 預后良好組與預后不良組患者一般臨床資料比較
結果顯示,預后不良組房顫、腦卒中和糖尿病病史比例高于預后良好組,FBG、TG、LDL-C、溶栓前NIHSS評分和TyG指數也高于預后良好組,差異均有統計學意義(均P<0.05),見表1。
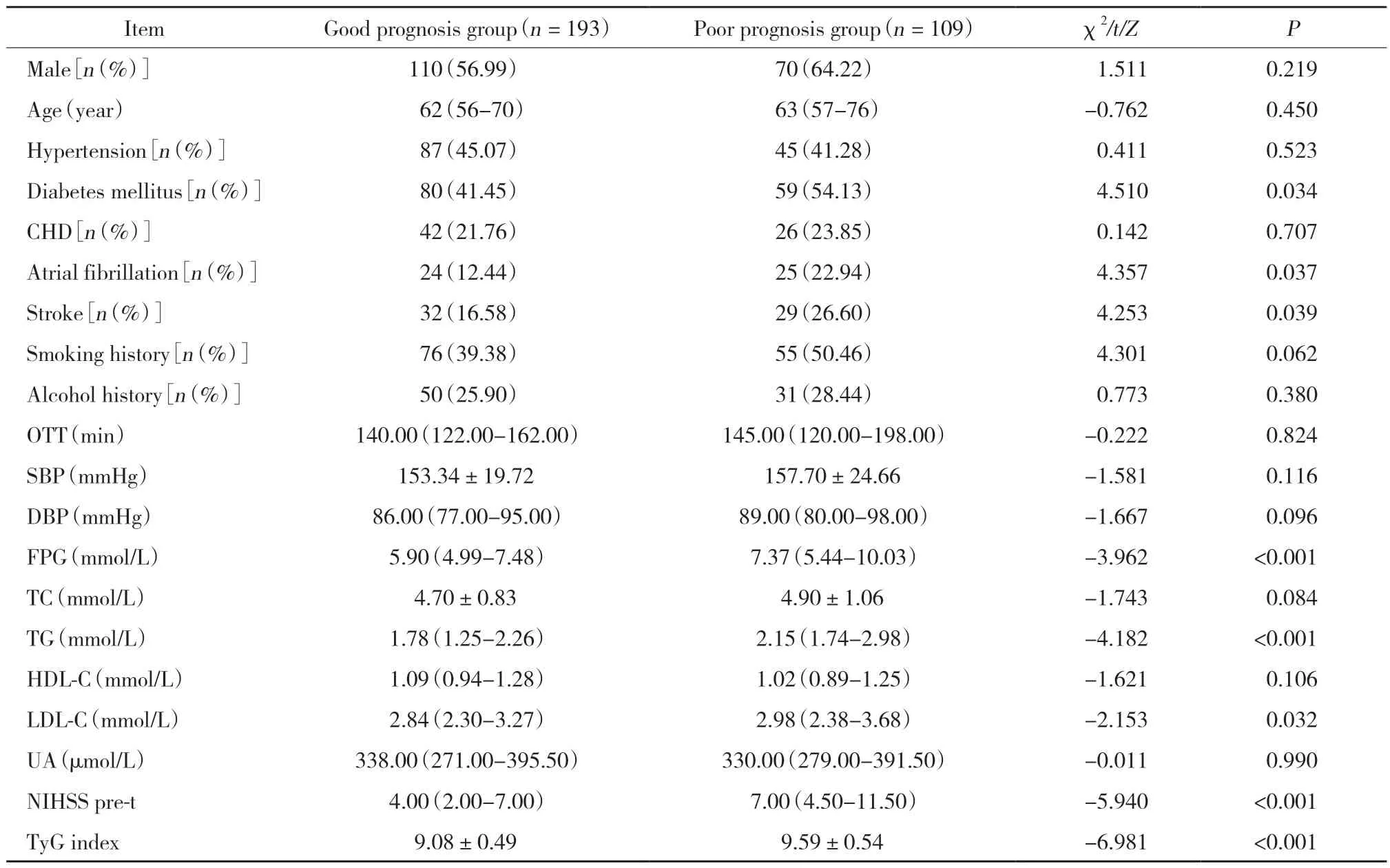
表1 預后良好組與預后不良組患者一般臨床資料比較Tab.1 Comparison of general clinical data between the good and poor prognosis groups
2.2 AIS患者預后影響因素的logistic回歸分析及其預測模型的建立
將單因素分析中有統計學意義(P<0.05)的指標納入多因素logistic回歸分析,并將TyG指數根據最佳截斷值轉化為二分類變量。多因素logistic回歸分析顯示,溶栓前NIHSS評分高和TyG指數≥9.37是AIS患者靜脈溶栓后不良預后的獨立危險因素(均P<0.001,表2)。

表2 AIS患者預后影響因素的logistic回歸分析Tab.2 Logistic regression analysis of risk factors affecting poor prognosis
以TyG指數最佳截斷值為界值,將AIS患者分為高TyG指數組(TyG指數≥9.37,120例)與低TyG指數組(TyG指數<9.37,182例),高TyG指數組、低TyG指數組預后不良的比例分別為56.7%和 22.5%,差異有統計學意義(P<0.01)。建立AIS患者預后的多因素logistic回歸模型[8]:Logit(Y)=-17.167+1.681×TyG指數+0.147×溶栓前NIHSS評分,見表3。聯合變量(Y)的計算公式:,Y為多因素 logistic回歸方程計算的預測值,e為自然對數的底數。
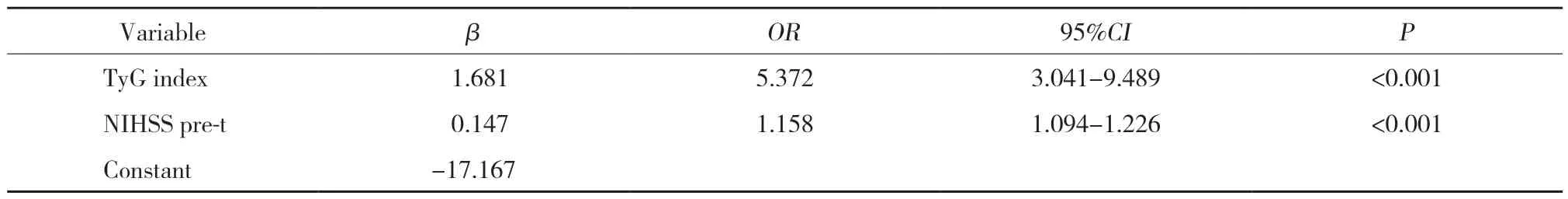
表3 AIS患者預測預后的多因素logistic回歸模型相關參數Tab.3 Correlation parameters of multivariate logistic regression model for predicting prognosis in AIS patients
2.3 ROC曲線分析TyG指數和溶栓前NIHSS評分對患者預后的預測價值
如表4、圖1所示,TyG指數和溶栓前NIHSS評分預測AIS患者靜脈溶栓后90 d不良預后的AUC分別為0.713(P<0.001)和0.705(P<0.001),聯合變量(Y)的AUC為0.787(P<0.001),可見聯合變量(Y)診斷效能較單一指標顯著升高。

圖1 TyG指數、溶栓前NIHSS評分及聯合變量(Y)預測效能的ROC曲線Fig.1 ROC curve of prediction efficiency of single factors and combined variable(Y)

表4 TyG指數、溶栓前NIHSS評分及聯合變量(Y)預測效能的ROC曲線特征Tab.4 ROC curve characteristics of prediction efficiency of single factors and combined variable(Y)
3 討論
TyG指數廣泛應用于心血管疾病[9]、高血壓[10]、糖尿病[11]等疾病中胰島素抵抗的評價。近年來,國內外越來越多研究發現TyG指數與缺血性腦卒中密切相關。WANG等[12]在一項大規模、前瞻性隊列研究中發現,TyG指數升高可獨立預測普通人群缺血性腦卒中的發病風險。對于高血壓患者來說,TyG指數長期升高也與缺血性腦卒中發病風險增加有關,定期監測TyG指數可能有助于識別高血壓患者中腦卒中風險較高的個體[13]。另一項研究[14]則證實TyG指數可能是我國年輕人早發性腦卒中的主要危險因素。TyG指數還與缺血性腦卒中的危險因素(頸動脈粥樣硬化斑塊[15]、顱內動脈狹窄[16]和房顫[17])正相關。
近年來,TyG指數對缺血性腦卒中患者臨床結局的影響引起關注。一項研究[18]發現,老年缺血性腦卒中患者TyG指數升高與缺血性腦卒中復發相關。另外,TyG指數升高能夠減弱阿司匹林的抗血小板作用,從而影響缺血性腦卒中的治療及預防效果[19]。因此,本研究選擇TyG指數作為AIS患者臨床結局的預測指標具有充分的依據。榮延飛等[20]研究發現,AIS患者中TyG指數與疾病嚴重程度具有正向相關性,但是此項研究排除了接受靜脈溶栓的AIS患者。臨床上,靜脈溶栓治療的腦卒中患者預后不良常與腦卒中復發、嚴重的腦卒中后遺癥(癱瘓、癡呆、尿便失禁等)以及合并腦出血、消化道出血等并發癥有關[21]。本研究針對TyG指數與靜脈溶栓治療后的AIS患者預后的相關性進行研究。結果顯示,高TyG指數組較低TyG指數組溶栓90 d后預后不良的比例更高,并證明TyG指數是AIS患者阿替普酶靜脈溶栓后預后不良的獨立危險因素。NIHSS評分是全面評估腦卒中患者的可靠工具,包括意識水平、肢體運動、感覺、語言等11項內容,已在國際上廣泛應用。但即使由神經內科專科醫生來評估NHISS評分,也不可避免存在一定的主觀因素。本研究結果顯示,TyG指數和NIHSS評分聯合的預測價值較單一指標明顯升高,同時本研究總結出了簡單可行的預測公式,能夠幫助臨床醫師快速粗略判斷AIS患者的預后,從而制定個體化的治療方案。
綜上所述,TyG指數≥9.37和溶栓前高NIHSS評分是AIS患者預后不良的獨立危險因素。通過建立多因素logistic回歸模型獲得的聯合變量(Y)的預測效能更高。本研究使用TyG指數來評估AIS靜脈溶栓患者的胰島素抵抗程度,可操作性強,具有很好的應用前景。本研究為回顧性研究,一部分患者檢測前可能采取了影響FBG和TG水平的干預措施,可能會影響TyG指數,今后還需要大樣本、隨機對照研究來進一步論證。

