T2DM病人神經傳導異常與動脈彩超異常的關系
李晶晶 謝小菲 陳紅敏 盧婉 顧悅
摘要? 目的:探討2型糖尿病(T2DM)病人神經傳導異常與動脈彩色多普勒超聲檢查(彩超)異常的關系。方法:選取2018年12月—2020年12月我院內分泌科收治的80例T2DM病人作為研究對象,根據周圍神經受損程度將病人分為T2DM周圍神經病變組(DPN組,44例)與T2DM組(36例),均行下肢動脈彩超檢查,分析T2DM病人神經傳導異常與下肢血管病變的關系。結果:DPN組雙側正中神經、尺神經和腓總神經的神經傳導速度均低于T2DM組,差異均有統計學意義(P<0.05)。兩組三酰甘油(TG)、總膽固醇(TC)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C)、空腹血糖(FBG)和糖化血紅蛋白(HbA1c)水平比較,差異均無統計學意義(P>0.05)。DPN組下肢血管病變(LEAD)發生率為59.09%,明顯高于T2DM組的16.67%,差異有統計學意義(P<0.05)。DPN組足背動脈的最大血流速度(Vmax)和舒張期血流速度(Vr)均低于T2DM組,股動脈和足背動脈的阻力指數(RI)均高于T2DM組,差異均有統計學意義(P<0.05)。結論:T2DM病人神經傳導異常與LEAD密切相關,對合并DPN的T2DM病人定期進行下肢動脈彩超檢查、神經傳導速度檢查利于神經傳導異常的早發現、早治療。
關鍵詞? 2型糖尿病;神經傳導速度;動脈硬化斑塊;下肢血管病變
doi:10.12102/j.issn.1672-1349.2024.02.027
作者單位? 安徽省胸科醫院(合肥 230001),E-mail:lijingjing198011@163.com
引用信息? 李晶晶,謝小菲,陳紅敏,等.T2DM病人神經傳導異常與動脈彩超異常的關系[J].中西醫結合心腦血管病雜志,2024,22(2):350-352.
2型糖尿病(type 2 diabetes mellitus,T2DM)一般是由胰島素釋放和功能障礙引發,將導致血液黏稠度增加、微循環功能障礙、糖脂代謝紊亂,加重組織缺血缺氧和神經損傷[1-2]。糖尿病周圍神經病變(diabetics peripheral neuropathy,DPN)是T2DM的慢性并發癥之一,發病率為20%~60%,病人多為遠端對稱性感覺運動性多發性神經病變,臨床表現出感覺減退或消失和疼痛[3-4]。糖尿病下肢血管病變(lower extremity atherosclerotic disease,LEAD)屬于下肢活動性閉塞性疾病,T2DM病人下肢動脈更易形成血栓,導致動脈管腔狹窄甚至閉塞,長期血液灌注不足將引起肢體組織的壞死,是糖尿病足的主要病因[5-6]。本研究回顧性分析80例T2DM病人肌電圖檢查和下肢動脈彩超結果,探討DPN與LEAD的關系,希望為T2DM病人并發癥的早期診斷和治療提供理論依據。
1? 資料與方法
1.1? 一般資料
選取2018年12月—2020年12月我院內分泌科收治的80例T2DM病人作為研究對象。納入標準:符合1999年世界衛生組織(WHO)制定的糖尿病診斷標準:空腹血糖(fasting blood glucose,FBG)≥7.0 mmol/L、餐后2 h血糖≥11.1 mmol/L。排除標準:1)合并肝、腎等器質性病變;2)合并血液系統疾病;3)合并惡性腫瘤者;4)妊娠、哺乳期婦女;5)精神疾病病人;6)合并慢性腎衰竭、嚴重貧血和出血傾向者;7)其他原因引起的眼病者。DPN診斷標準參考《中國2型糖尿病防治指南(2017年版)》[7]:有明確的T2DM病史,肌電圖檢查四肢神經傳導速度,2項及以上傳導速度減慢即可確診為DPN。根據周圍神經受損程度,將病人分為DPN組(44例)與T2DM組(36例)。T2DM組,男20例,女16例;年齡43~77(58.58±6.25)歲。DPN組,男23例,女21例;年齡41~76(57.80±7.11)歲。兩組性別、年齡比較,差異均無統計學意義(P>0.05)。
1.2? 方法
1.2.1? 血清糖脂代謝指標檢查
采集入組病人空腹靜脈血5 mL,采用AU400全自動生化分析儀(日本奧林巴斯公司生產)檢測FBG、糖化血紅蛋白(glycosylated hemoglobin,HbA1c)、高密度脂蛋白膽固醇(high density lipoprotein cholesterol,HDL-C)、三酰甘油(triglyceride,TG)、總膽固醇(total cholesterol,TC)、低密度脂蛋白膽固醇(low density lipoprotein cholesterol,LDL-C)等糖脂代謝指標。
1.2.2? 神經傳導速度檢查
采用Keypoint肌電圖誘發電位儀(丹麥Dantec公司)檢查四肢神經傳導速度,包括雙側正中神經、雙側尺神經、雙側腓總神經的傳導速度,上肢測定采用順向法,下肢測定采用逆向法。
1.2.3? 下肢動脈彩超檢查
采用IE33多普勒超聲診斷儀(美國飛利浦公司),分別測定雙側股動脈、足背動脈的管徑、血流、管壁斑塊情況;測定雙側足背動脈的最大血流速度(Vmax)、舒張期血流速度(Vr)以及股動脈和足背動脈的阻力指數(resistance index,RI)。LEAD診斷標準[8]:經下肢動脈彩超檢查發現動脈內膜增厚、血管硬化、斑塊形成和血管狹窄中的1種即可確診為LEAD。
1.3? 觀察指標
1)神經傳導速度;2)糖脂代謝指標;3)LEAD發生率;4)下肢動脈彩超檢查結果,包括股動脈和足背動脈的血流動力學參數。
1.4? 統計學處理
采用SPSS 23.0統計學軟件處理數據。定性資料用例數、百分比(%)表示,采用χ2檢驗;符合正態分布的定量資料用均數±標準差(x±s)表示,采用t檢驗。以P<0.05為差異有統計學意義。
2? 結? 果
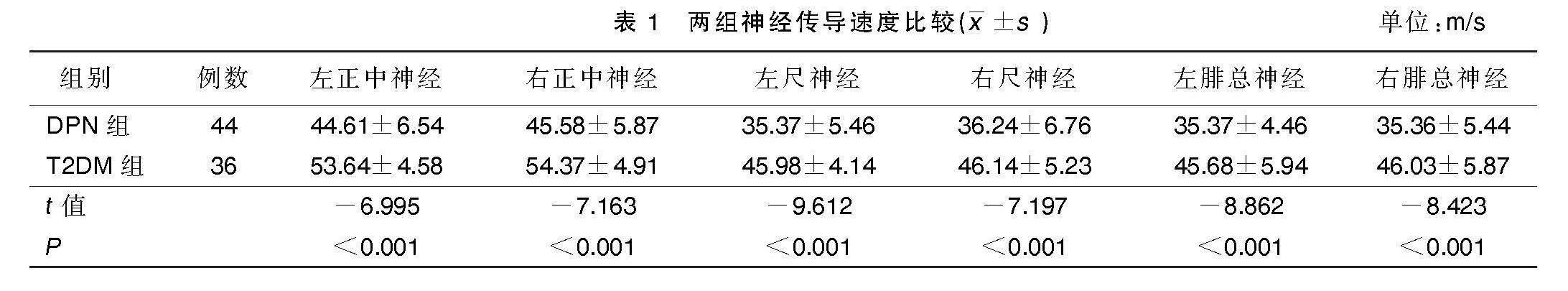
2.1? 兩組神經傳導速度比較
DPN組雙側正中神經、尺神經和腓總神經的神經傳導速度均低于T2DM組,差異均有統計學意義(P<0.05)。詳見表1。
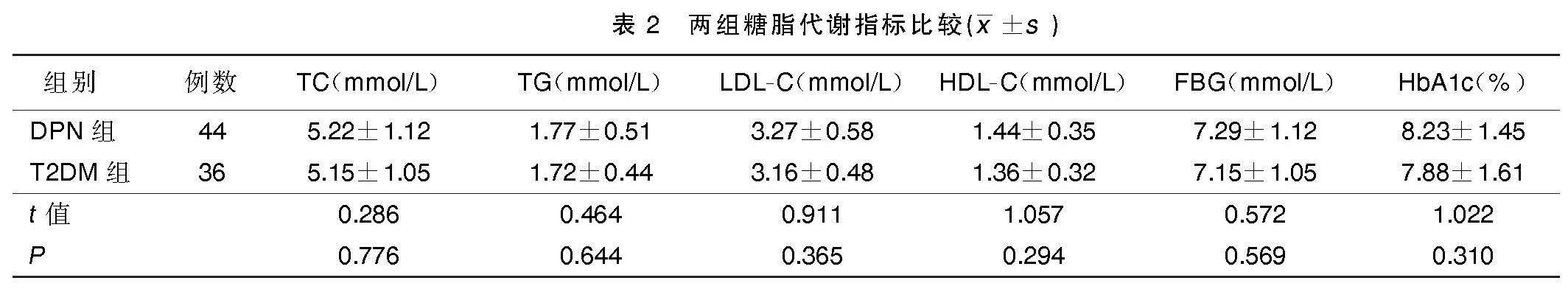
2.2? 兩組糖脂代謝指標比較
DPN組和T2DM組血清TC、TG、LDL-C、HDL-C、FBG和HbA1c水平比較,差異均無統計學意義(P>0.05)。詳見表2。
2.3? 兩組LEAD發生率比較
DPN組LEAD發生率為59.09%,明顯高于T2DM組的16.67%,差異有統計學意義(P<0.05)。
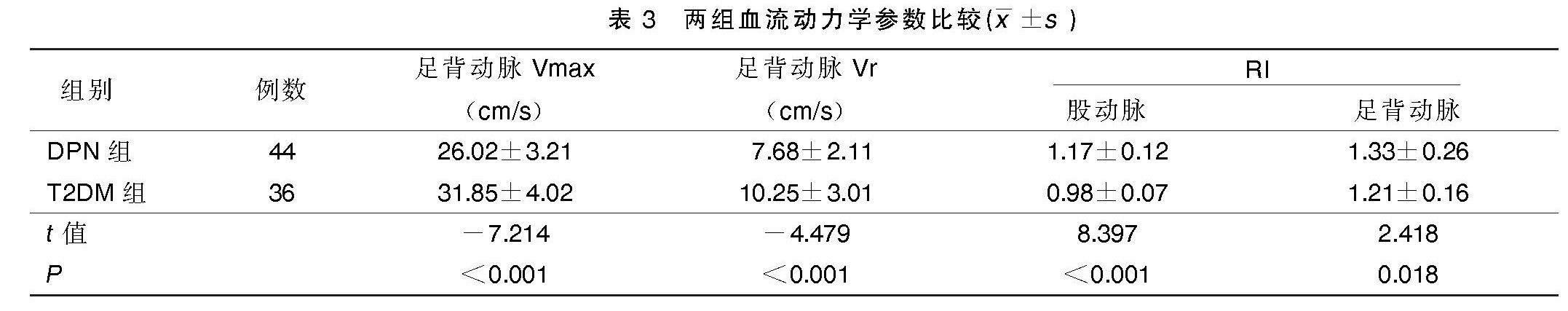
2.4? 兩組血流動力學參數比較
DPN組足背動脈Vmax、Vr均低于T2DM組,股動脈和足背動脈RI均高于T2DM組,差異均有統計學意義(P<0.05)。詳見表3。
3? 討? 論
心腦血管疾病、腫瘤和T2DM是嚴重威脅人類健康的三大非傳染性疾病,其中T2DM的危害主要是急慢性并發癥,可引起眼底、腎臟、神經、胃、腸等多器官損害,威脅病人生命,目前已成為全球性的公共衛生問題[9-10]。有研究指出,DPN是隱匿、漸進的過程,血管細胞功能障礙、血管收縮和通透性改變,影響神經纖維的血液供應,導致神經纖維數量減少,是該病的主要發病機制[11]。T2DM并發LEAD病人不僅可能存在下肢動脈管腔增厚、狹窄或閉塞、斑塊形成,還能減慢血流速度,影響肢端血管的正常灌注,末梢神經纖維的血供不充足,側面促進DPN的發生[12-13]。為進一步探究T2DM周圍神經病變與下肢動脈血管病變的關系,本研究納入80例T2DM病人作為研究對象,分析肌電圖檢查和下肢動脈彩超檢查情況。
本研究將T2DM病人根據肌電圖檢查結果分為DPN組和T2DM組,DPN組雙側正中神經、尺神經和腓總神經的神經傳導速度均低于T2DM組,提示T2DM并發DPN病人四肢神經傳導速度明顯降低,與既往研究結果[14]相似。有研究指出病人年齡、病程影響T2DM并發DPN病人發病率及病情控制程度,且血糖控制情況及HbA1c水平與DPN的發病風險相關,肥胖、高血壓、高脂血癥和高尿酸血癥均可能與DPN的發生有關,但上述因素是否為DPN發生的危險因素有待大樣本研究驗證[15-16]。本研究中,DPN組和T2DM組血清TC、TG、LDL-C、HDL-C、FBG和HbA1c水平比較,差異無統計學意義(P>0.05),提示糖脂代謝水平或并不能作為T2DM并發DPN的影響因素,推測是因為本研究作為回顧性研究,納入DPN病人的嚴重程度不同,所以病人體內糖脂代謝指標水平未體現出顯著差異。
本研究通過分析入組病人下肢彩超檢查結果,共發現32例彩超結果異常者,DPN組LEAD發生率為59.09%,明顯高于T2DM組的16.67%,提示T2DM并發DPN病人LEAD發生率明顯升高,T2DM病人神經傳導異常與動脈彩超結果異常存在一定關系。此外,本研究中DPN組股動脈和足背動脈的Vmax、Vr均低于T2DM組,RI高于T2DM組,提示DPN組下肢血管病變累及股動脈和足背動脈,血流動力學改變極為明顯,將降低肢端血管灌注,有可能加速DPN的發生。因此,應加強DPN的早期診斷和治療,積極改善周圍血液循環,改善神經元和神經纖維的營養代謝,促進DPN病人的神經修復,從而降低DPN,延緩LEAD的發生[17-18]。本研究的不足之處在于樣本量較少,且病例選擇存在一定的偏倚,有待擴大樣本量后,進一步分析T2DM并發DNP、LEAD的危險因素,為防治T2DM并發癥提出切實可行的策略。
綜上所述,T2DM并發DPN病人下肢動脈彩超檢查陽性率高于單純T2DM病人,且血流動力學指標改變顯著。下肢動脈彩超可直接觀察動脈斑塊形成、管腔狹窄、閉塞及內壁情況,建議T2DM并發DNP病人定期進行下肢動脈彩超檢查,對預防LEAD有積極作用。
參考文獻:
[1]? VILSBLL T,BAIN S C,LEITER L A,et al.Semaglutide,reduction in glycated haemoglobin and the risk of diabetic retinopathy[J].Diabetes,Obesity & Metabolism,2018,20(4):889-897.
[2]? SELVARAJAH D,KAR D,KHUNTI K,et al.Diabetic peripheral neuropathy:advances in diagnosis and strategies for screening and early intervention[J].The Lancet Diabetes & Endocrinology,2019,7(12):938-948.
[3]? 王朝霞,李亞釗.不同劑量甲鈷胺聯合硫辛酸對糖尿病周圍神經病變患者周圍神經傳導功能的影響[J].海南醫學,2020,31(6):702-704.
[4]? BARRELL K,SMITH A G.Peripheral neuropathy[J].The Medical Clinics of North America,2019,103(2):383-397.
[5]? 壽璋,趙永才,張燕,等.血漿ET-1水平與老年2型糖尿病下肢血管病變程度的相關性研究[J].河北醫學,2020,26(4):657-660.
[6]? 喻昆林,虞青,袁昌麗.2型糖尿病患者血清胱抑素C、25羥維生素D和同型半胱氨酸與下肢血管病變的相關性[J].中國老年學雜志,2020,40(5):936-939.
[7]? 中華醫學會糖尿病學分會.中國2型糖尿病防治指南(2017年版)[J].中國實用內科雜志,2018,38(4):292-344.
[8]? 潘長玉,高妍,袁申元,等.2型糖尿病下肢血管病變發生率及相關因素調查[J].中國糖尿病雜志,2001,9(6):323-326.
[9]? SHEN Y,DAI D J,LU J Y,et al.Visit-to-visit variability of glycated albumin was associated with incidence or progression of lower extremity atherosclerotic disease[J].Cardiovascular Diabetology,2020,19(1):211.
[10]? 霍中元,王欣欣,趙紅艷,等.糖尿病周圍神經病變患者腓腸神經與跟腱病變的超聲測值變化及相關性研究[J].中風與神經疾病雜志,2020,37(4):341-344.
[11]? 陳金逸,鄧啟華,陳宗存,等.2型糖尿病患者合并下肢血管病變的危險因素調查分析[J].實用心腦肺血管病雜志,2018,26(S1):142-144.
[12]? 張建玲,張藝耀,王海音,等.1 249例2型糖尿病患者神經電生理檢測與臨床特點的相關性分析[J].空軍醫學雜志,2019,35(6):491-494.
[13]? 于婷婷,黃娜娜,蘇嬌,等.中老年男性2型糖尿病患者下肢動脈粥樣硬化斑塊與骨密度的關系[J].中華實用診斷與治療雜志,2019,33(2):120-123.
[14]? ASADOLLAHI S,ROJULPOTE C,BHATTARU A,et al.Comparison of atherosclerotic burden in non-lower extremity arteries in patients with and without peripheral artery disease using 18F-NaF-PET/CT imaging[J].American Journal of Nuclear Medicine and Molecular Imaging,2020,10(6):272-278.
[15]? 汪偉,張雪蓮,邢小燕,等.糖尿病性多發性神經病神經傳導異常與臨床評分相關性分析[J].中風與神經疾病雜志,2019,36(7):625-627.
[16]? 任夢琴,郭昆全,楊坤,等.2型糖尿病患者血清補體C1q與頸動脈粥樣硬化相關性的研究[J].中國糖尿病雜志,2020,28(4):246-250.
[17]? 王志富,陳荃,朱苗霞,等.探討T2DM患者空腹血糖波動與冠狀動脈病變嚴重程度間的關系[J].中國循證心血管醫學雜志,2019,11(5):614-617.
[18]? HICKS C W,SELVIN E.Epidemiology of peripheral neuropathy and lower extremity disease in diabetes[J].Current Diabetes Reports,2019,19(10):86.
(收稿日期:2022-07-11)
(本文編輯王麗)

