酪氨酸激酶抑制劑調控宿主抗結核作用的研究進展
段淑娟 王偉 逄宇 李凌
結核病是由結核分枝桿菌(Mycobacteriumtuberculosis,MTB)感染引起的慢性傳染病,已經成為全球公共衛生面臨的重要挑戰。據世界衛生組織估計,2022年全球新發結核病患者約1060萬例,且耐藥菌株的出現和HIV的合并感染也加劇了結核病的負擔。因此,對于全球公共衛生而言,有效控制結核病仍是一大挑戰[1]。宿主導向治療(host-directed therapy,HDT)是一種新型有效的結核病輔助治療方法,具有增強對病原體的保護性免疫反應,減少炎癥加劇,并平衡病理部位的免疫反應等特點,其對結核病的治療具有重要意義[2-4]。巨噬細胞在宿主防御MTB感染中發揮著關鍵作用,因此,調節巨噬細胞功能的HDT策略是目前治療結核病研究的重點[5]。研究表明,自噬是機體中巨噬細胞抗MTB感染的重要機制,誘導自噬可促進巨噬細胞胞內殺菌,而抑制自噬則會促進MTB在胞內的存活[6]。因此,針對巨噬細胞功能的HDT候選藥物,尤其是參與有效控制胞內MTB生長的藥物,如活性氧的產生和自噬,對藥物敏感和耐藥MTB都顯示出良好的抑制效果[7]。酪氨酸激酶(protein tyrosine kinase,PTK)主要參與激活細胞信號轉導,從而調節細胞生長、增殖、死亡等一系列生理生化過程[8]。目前,大部分癌癥相關的抑制劑或藥物開發都以PTK為作用靶點,酪氨酸激酶抑制劑(tyrosine kinase inhibitor,TKI)是一種新型抗癌藥物,在多種惡性腫瘤中可靶向過表達細胞通路,也可通過誘導自噬發揮抗腫瘤活性,具有巨大的治療潛力,有望成為HDT治療結核病的候選藥物[9-12]。本綜述將總結PTK的信號轉導及其抑制劑在MTB感染中發揮生物學功能的研究,為靶向宿主的結核病治療方法提供新的作用靶點。
PTK的研究進展
一、PTK的基本情況
PTK是激活并調節細胞信號轉導過程中的主要蛋白酶,可催化三磷酸腺苷-γ-磷酸轉移到底物蛋白質的酪氨酸殘基使其磷酸化,從而調節細胞生長、增殖、死亡等一系列生理生化過程。雖然酪氨酸磷酸化在細胞變化中的比例較小,但它卻發生在整個磷酸化過程的初始階段,對細胞的信號轉導起到了至關重要的作用[13-14]。PTK可分為受體型酪氨酸激酶(receptor protein tyrosine kinase,RTK)及非受體型酪氨酸激酶(non-receptor protein tyrosine kinase,NRTK)兩大類。RTK的結構具有相似性,其結構域包括細胞外配體結合區、一段螺旋跨膜區及細胞質結構域。其中,細胞質結構域具有PTK活性的細胞質區及柔性的C末端尾區(圖1)。不同的RTK擁有獨特的胞外結構,因此發揮著各自不同的生物學作用。NRTK則通常沒有細胞外結構,其主要通過與細胞膜的結合或存在于細胞質中發揮作用,包括Abl激酶、Src 家族激酶等[13,15-16]。NRTK主要通過細胞因子受體和其他信號通路進行信號轉導[15]。
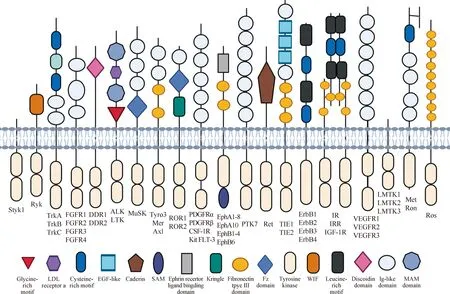
圖1 不同家族RTK的分子結構
二、PTK激活與信號轉導
RTK獨特的配體結合特性是由細胞外結構域的特征所決定的,當RTK結合其特定配體后,會發生構象的變化,進而導致二聚體的形成及自身磷酸化。大部分RTK酪氨酸磷酸化位點位于受體分子的非催化區域,其酪氨酸殘基將被催化結構域磷酸化,從而激活下游信號。下游的效應蛋白可以募集在受體的非催化區域并被磷酸化,從而啟動下游的級聯反應[17-20]。淋巴細胞受體和免疫球蛋白受體等可以募集NRTK,酪氨酸磷酸化后形成信號轉導復合物,進而激活下游信號通路[17]。GRB2是一種銜接蛋白,其C端有一個SH2結構域。當PTK被激活時,GRB2直接與PTK結合,并招募一種鳥嘌呤核苷酸交換因子GEF,其被稱為SOS,后者將Ras中的三磷酸鳥苷(guanosine triphosphate,GTP)轉化為二磷酸鳥苷(guanosine diphosphate,GDP),從而完成Ras的激活。Ras水解GTP后,可激活Rac-PAK通路,也可通過激活Raf激酶觸發MAPK途徑(圖2)。GRB2也與另一種銜接蛋白Gab1結合,并通過Ras觸發PI3K-Akt途徑(圖2)。而JAK-STAT通路則直接通過PTK激活,并介導下游生物學效應,除此之外,PLC γ-PKC通路也由PTK直接激活,進而激活MAPK途徑(圖2)[10, 17-18, 21-22]。TKI具有抗感染療效[23-25],深入理解其介導的信號轉導過程可進一步為TKI的作用機制研究提供指導方向,以下將總結PTK及TKI在癌癥和MTB感染中的研究,從而推動針對抗MTB更具有治療價值的藥物研發。
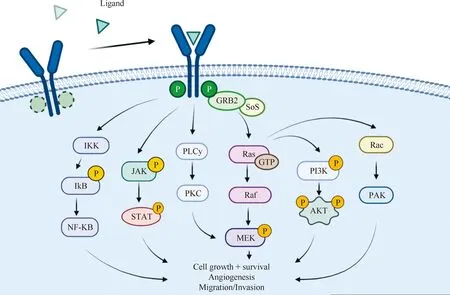
圖2 PTK結構域激活過程及信號轉導通路
RTK及其抑制劑的研究進展
一、表皮生長因子受體(epidermal growth factor receptor,EGFR)
EGFR是調節上皮細胞和上皮細胞來源的腫瘤存活和凋亡的重要細胞表面受體[26],可通過調節自噬,影響溶酶體降解途徑,維護細胞穩態,并治療多種疾病[27]。EGFR抑制劑可調節細胞信號通路,降低腫瘤細胞內EGFR水平,進而影響下游磷脂酰肌醇3-激酶(PI3K)、蛋白激酶B(protein kinase B,PKB)和哺乳動物雷帕霉素靶蛋白(mTOR)[28],從而誘導自噬[29]。
EGFR功能喪失可恢復肺組織的脈管系統,增強脂肪吞噬,抑制脂滴積累,保護肺組織免受嚴重病理反應[30]。研究發現,EGFR抑制劑吉非替尼可影響巨噬細胞感染MTB后釋放細胞因子并抑制MTB復制。除此之外,吉非替尼可抑制信號轉導及轉錄激活因子3(signal transducer and activator of transcription 3,STAT3)的活化,降低白細胞介素6(interleukin-6,IL-6)的水平,促進溶酶體降解途徑[31],并且對磷酸酪氨酸信號傳導產生重大影響,通過靶向宿主調控免疫應答增強對MTB感染的內在控制[31]。綜上所述,吉非替尼可以成為宿主導向療法的候選藥物,在未來的研究中,可以評估EGFR抑制劑與當前一線藥物聯合使用的療效,這也是EGFR抑制劑作為新型療法潛在藥物的關鍵研究。
二、胰島素樣生長因子1受體(insulin-like growth factor 1 receptor,IGF1R)和胰島素受體(insulin receptor,IR)
IGF1R和IR都是癌細胞表達的RTK,通過結合并激活信號通路來促進腫瘤細胞的生長和增殖[32]。腫瘤細胞中IGF1R和IR的活性是決定腫瘤增殖和存活的關鍵因素,被認為是極具潛力的腫瘤治療靶點[33]。
針對實體瘤的分子靶向藥物中,IGF1R和IR的抑制劑已經開發出來。這些TKI能夠特異性地阻斷IGF1R和IR的激酶活性,從而達到抑制腫瘤細胞增殖和促進其死亡的目的[32]。目前,已經證實這些抑制劑在臨床試驗中可表現出較好的抗腫瘤治療效果,可以通過抑制PI3K/AKT/mTOR和MAPK信號傳導,抑制急性淋巴細胞白血病細胞的增殖[34],而當其與mTOR抑制劑聯合治療時,可進一步增強其抗腫瘤增殖作用[33]。此外,IGF1R抑制劑林西替尼具有抗MTB感染的作用,可在體外抑制MTB感染,并促進MTB感染后的自噬,從而增強對MTB的吞噬能力[35]。抑制IGF1R的活化可能成為治療結核病的潛在策略,但IGF1R抑制能否用于治療結核病,仍需進一步的研究和探索。
NRTK及其抑制劑的研究進展
一、Abl激酶
Abl激酶屬于NRTK,主要定位于細胞質、細胞膜和肌動蛋白細胞骨架上,參與肌動蛋白重塑、細胞黏附和運動、DNA損傷反應和微生物病原體反應。Abl激酶可被細胞內外的刺激激活,調節糖苷酶、組織蛋白酶和溶酶體的活性,從而調節自噬,以及溶酶體的定向運動,影響細胞的吞噬、消化和降解功能[36]。伊馬替尼是Abl激酶的抑制劑,能促進溶酶體蛋白及人巨噬細胞中的組織蛋白酶基因表達[37]。研究顯示,伊馬替尼的藥理學抑制和Abl激酶的基因敲減能通過增加質子泵酶空泡型H+-三磷酸腺苷酶的轉錄和表達來降低人巨噬細胞中溶酶體的pH值[38],提示Abl激酶可能通過調節溶酶體的酸化影響細胞的自噬。此外,靶向宿主細胞激酶的抑制劑已被證明可抑制MTB和鼠傷寒沙門菌的生長[39]。尼洛替尼可通過抑制Abl激酶介導的PI3k/Akt/mTOR通路來誘導細胞內MTB的自噬降解[40],從而顯著降低MTB的載量。總的來說,Abl激酶與結核病的關系密切,在MTB的致病過程中發揮關鍵作用,這為治療結核病提供了新的思路和方法。
二、布魯頓酪氨酸激酶(Bruton’ s tyrosine kinase,BTK)
BTK是一種由659個氨基酸組成的蛋白質, 是Tec家族的NRTK,在B細胞免疫應答過程中激活B細胞受體和免疫球蛋白Ig受體的信號轉導,調節B細胞分化和免疫反應[6]。研究表明,BTK對于B淋巴細胞發育、分化和信號轉導至關重要,通過抑制性信號來調節B細胞的增殖和分化,并參與了B細胞的趨化和黏附,以及B細胞的聚集和遷移[41]。
依魯替尼是BTK抑制劑,能抑制B細胞的活化、增殖和分化,并誘導凋亡,被批準治療慢性淋巴細胞白血病(chronic lymphocytic leukemia,CLL)等B細胞惡性腫瘤和自身免疫性疾病。臨床研究發現,依魯替尼能夠顯著提高CLL患者的生存率[6,42],也能誘導皮膚癌細胞和膠質母細胞瘤細胞自噬[43-44],增強細胞毒性作用和免疫調節作用,增加藥物療效。研究發現,依魯替尼可以顯著降低MTB感染巨噬細胞中p62的表達并增加LC3B蛋白的表達,促進自噬溶酶體融合,有助于機體消除MTB,提高結核病的治療效果[6]。依魯替尼還可抑制BTK/Akt/mTOR通路誘導自噬,抑制人巨噬細胞內MTB的生長,降低MTB感染小鼠縱隔淋巴結和脾臟中的MTB載量[6]。綜上,BTK抑制劑在結核病治療中有很大的應用前景,但仍需進行更多的研究和驗證。
總結和展望
目前,研究人員在開發預防及治療結核病的藥物領域已取得顯著進展。雖然如此,目前的結核病治療仍面臨著許多挑戰,例如藥物毒性和MTB耐藥性等問題,迫切需要尋找更加有效和安全的結核病治療方法,其中HDT治療方法雖然尚未走入臨床應用,但是其潛力已經得到了廣泛的認可。宿主和病原體之間的相互作用是HDT治療方法的關鍵,因此,需要繼續努力破譯這些相互作用,以進一步推動HDT治療方法的發展和應用。
TKI在腫瘤治療領域展現出顯著的療效,近期研究發現,其在MTB感染過程中同樣具有生物學功能。相比傳統抗生素,TKI可能可以減少耐藥MTB菌株的出現,因此是潛在結核病HDT的候選藥物。但該療法仍面臨挑戰和限制,包括可能對身體功能產生負面影響,以及PTK在體內的分布和作用機制不完全明確,且需個體化治療等。未來需探索TKI在結核病中的作用機制,研發新型藥物,開展臨床試驗確定最佳劑量和使用方法。總的來說,TKI在結核病HDT 中具有潛力,隨著研究的深入,有望帶來更有效的治療方法,為結核病患者的治療提供更多的選擇。
利益沖突所有作者均聲明不存在利益沖突
作者貢獻段淑娟:分析/解釋數據、起草文章;王偉:分析/解釋數據;逄宇:對文章的知識性內容作批評性審閱、獲取經費、支持性貢獻;李凌:對文章的知識性內容作批評性審閱、獲取經費、行政/技術或材料支持、支持性貢獻

