脊髓電刺激治療帶狀皰疹后神經痛患者血清β-EP、NT水平變化及對治療反應性的評估價值
程瑾霞, 張 銳, 程偉寧, 黃 榮, 譚登云
(武漢市新洲區人民醫院神經內科, 武漢 431400)
帶狀皰疹后神經痛(Postherpetic neuralgia,PHN)是帶狀皰疹最常見并發癥,主要由帶狀皰疹病毒感染神經節致神經節炎癥反應及損傷引起[1]。目前脊髓電刺激(Spinal cord stimulation,SCS)是臨床治療PHN的新興手段,通過在脊髓硬膜外間隙植入刺激電極釋放微弱的電流刺激,可促使人體釋放內啡肽等內源性鎮痛物質,阻斷疼痛信號的傳導,繼而達到鎮痛的目的[2]。但SCS的程控及管理對患者的自護能力要求較高,《脊髓電刺激治療慢性疼痛專家共識》[3]指出,部分患者試用短期SCS治療后,即使未植入SCS也可獲得較長時間的疼痛緩解,并由此開啟了SCS短時程刺激治療模式。β-內啡肽(β-endorplhin,β-EP)、神經降壓素(Neurotensin,NT)均是體內重要的內源性鎮痛物質,血清β-EP、NT水平變化與疼痛感知和調控密切相關,NT能通過調控β-EP水平而改變身體的疼痛閾值[4],且帶狀皰疹患者治療前后血清β-EP、NT水平有明顯變化[5]。基于此,本研究探討SCS治療帶狀皰疹后神經痛患者血清β-EP、NT水平變化及對治療反應性的評估價值,現報道如下。
1 資料與方法
1.1 研究對象選取2021年7月-2023年3月武漢市新洲區人民醫院神經內科收治的PHN患者108例作為研究組,根據隨機病例對照研究原則1∶1選取同期常規藥物治療的PHN患者108例作為對照組。患者納入標準:年齡≥18周歲;根據《皮膚性病學(第9版)》[6]診斷確診帶狀皰疹,初期表現病損區灼痛/刺痛;皮損呈神經走向分布,累及鄰近皮神經支配區;豆狀水皰,分布密集,面積不一,可見膿血皰,滲液;根據《帶狀皰疹后神經痛診療中國專家共識》[7]診斷PHN,明確帶狀皰疹病史且皮損愈合后疼痛持續1個月以上;經規范止痛藥物治療疼痛未緩解,疼痛程度數字評估量表(Numerical rating scale,NRS)評分≥4分;患者知情本研究內容,簽署同意書。排除標準:其他原因所致疼痛;皮損區有神經毀損手術史;接受其他方式治療者;精神及認知異常者;原發性側索硬化癥等神經肌肉性疾病者。研究組男性64例,女性44例,年齡36~74歲,平均(54.53±7.83)歲;體重指數18.31~29.31 kg/m2,平均(24.67±2.31) kg/m2。對照組男性60例,女性48例,年齡34~74歲,平均(53.97±7.31)歲;體重指數18.26~29.58 kg/m2,平均(23.99±2.82) kg/m2。兩組性別、年齡、體質指數基線資料均衡可比(P>0.05)。本研究已獲得武漢市新洲區人民醫院倫理委員會批準(XZYYLL2024016)。
1.2 方法
1.2.1 檢測方法 研究組、對照組治療前、治療后14 d,均采用非抗凝真空管采集晨空腹肘靜脈血4 mL,離心15 min(半徑8 cm,轉速3 500 r/min),取上層血清。采用上海研啟生物科技有限公司酶聯免疫分析試劑盒檢測血清β-EP、NT水平,操作均按照試劑盒說明書步驟完成。
1.2.2 治療方法 對照組給予普瑞巴林、甲鈷胺常規治療,研究組在對照組基礎上加用SCS治療:取俯臥位,消毒,鋪巾,常規局麻,穿刺針穿刺至硬膜外,X線輔助下將美國美敦力公司 977A290型8觸點經皮穿刺體驗電極置于后硬膜外側后間隙,確保第3~5觸點分布在痛感最強烈的區域。術中借助外部刺激器進行測試,初始參數:脈寬180~550 μs,頻率40~60 Hz,強度0.5~5.0 mA,以患者對應神經節段所支配區域呈麻舒感,且覆蓋全部疼痛部位為宜。退針,固定電纜線,對患者進行14 d的測試性刺激治療。操作均由相同資深醫師規范完成。對照組常規進行抗病毒治療。
1.2.3 治療反應性評估及標準[8]治療完成后6個月根據NRS評分評估治療反應性,NRS評分下降幅度≥51%為反應良好,歸入反應良好患者,否則為反應差,歸入反應差患者。
1.3 觀察指標(1)研究組、對照組血清β-EP、NT水平,(2)反應差患者與反應良好患者的臨床資料,(3)影響PHN治療反應差的危險因素,(4)PHN治療反應差的敏感度和特異度。
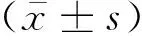
2 結果
2.1 兩組患者血清β-EP、NT水平比較治療前,兩組血清β-EP、NT水平比較,差異無統計學意義(P>0.05);治療后,兩組血清β-EP、NT水平較治療前均升高,且研究組高于對照組(P<0.05)。見表1。
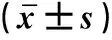
表1 兩組血清β-EP、NT水平比較
2.2 反應差患者與反應良好患者的臨床資料比較反應良好患者76例,反應差患者32例。與反應良好患者比較,反應差患者吸煙、皮疹面積≥10%、初治時間>3 d、急性期疼痛程度比率較高,治療后血清β-EP、 NT水平較低(P<0.05)。見表2。
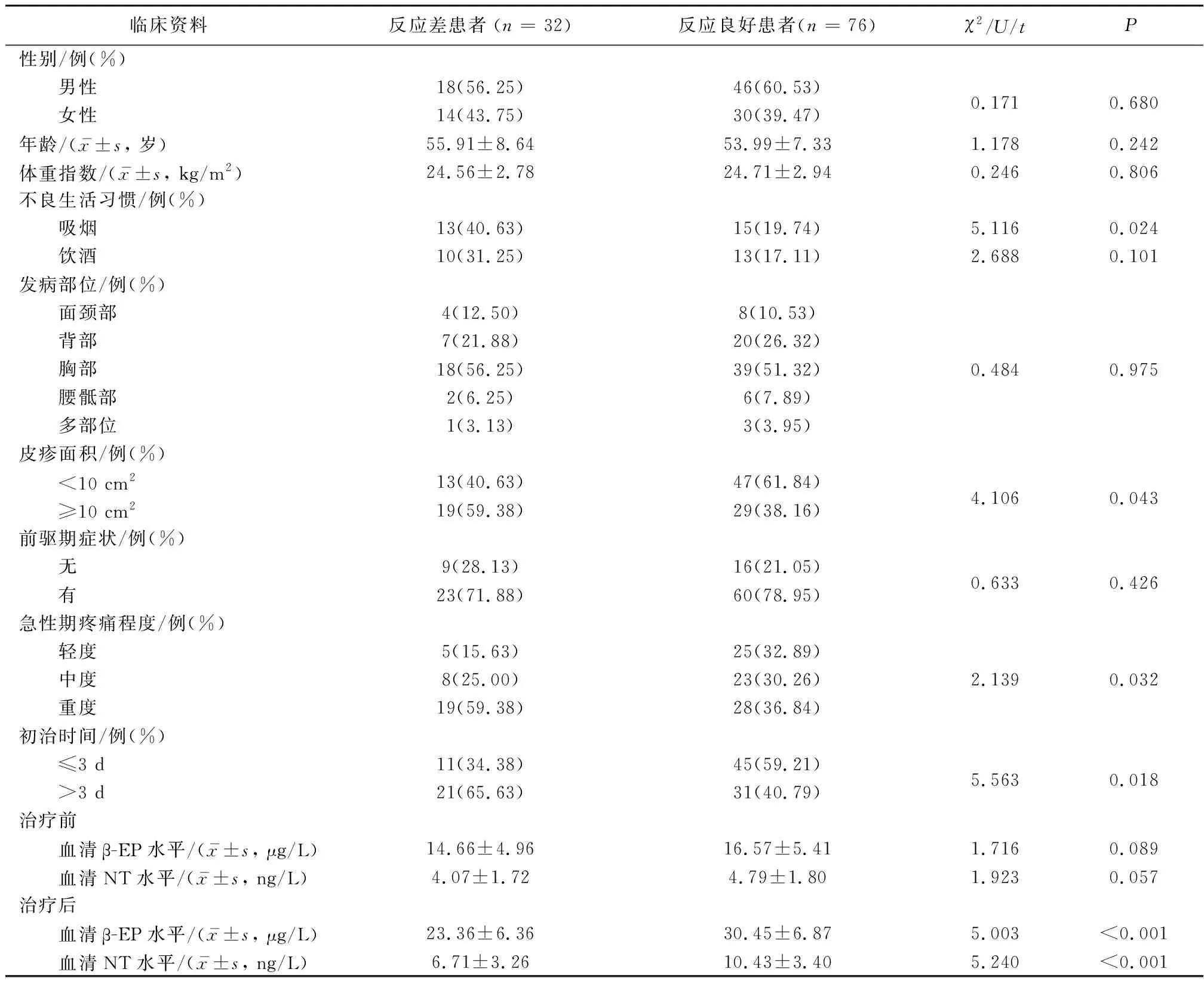
表2 反應差患者與反應良好患者的臨床資料比較
2.3 多因素Logistic回歸模型分析PHN治療反應差的危險因素將SCS治療PHN反應性(反應良好=0,反應差=1)作為因變量,2.2中P<0.05的項目作為自變量,多因素Logistic回歸模型分析,結果顯示,皮疹面積≥10 cm2、初治時間>3 d是PHN治療反應差的獨立危險因素,血清β-EP、NT水平升高是PHN治療反應差的獨立保護因素(P<0.05)。見表3。
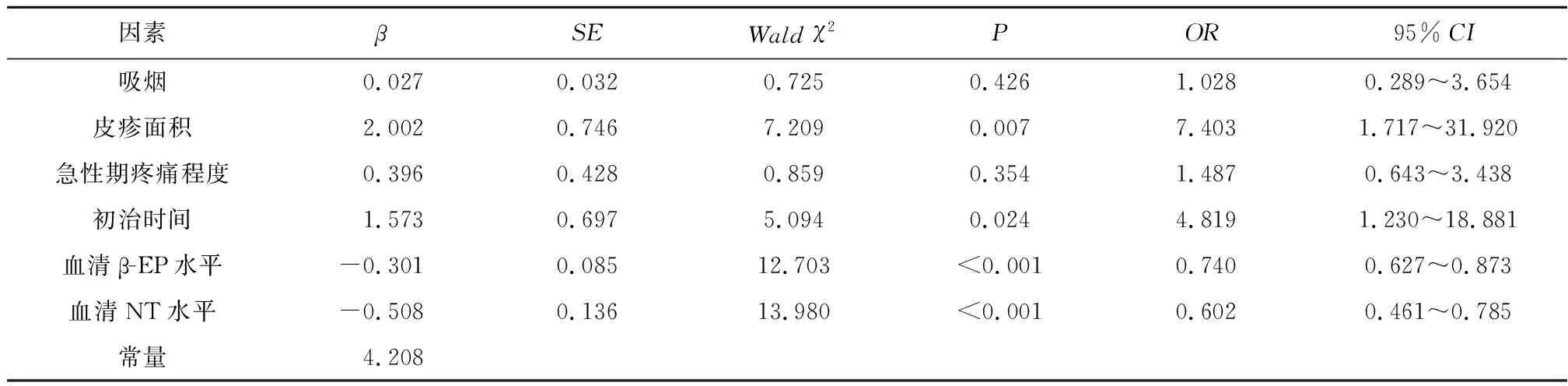
表3 影響PHN治療反應差的多因素Logistic回歸分析結果
2.4ROC曲線評價多因素Logistic回歸模型對PHN治療反應差的預測價值根據表3建立多因素Logistic回歸方程,logit(P)=4.208+2.002×皮疹面積+1.573×初治時間-0.301×血清β-EP水平-0.508×血清NT水平。經Hosmer-Lemeshow擬合優度檢驗顯示,χ2=2.431,P=0.954,擬合度較好。ROC分析顯示,血清β-EP、NT水平單獨預測PHN治療反應差的曲線下面積(Area under curve,AUC)值分別為0.776、 0.793, 加入多因素Logistic回歸模型后可將AUC值提升至0.936,高于血清β-EP(Z=3.490,P=0.001)、NT(Z=3.430,P=0.001)單獨預測,95%CI為0.872~0.974,敏感度為96.87%,特異度為77.63%。見圖1。
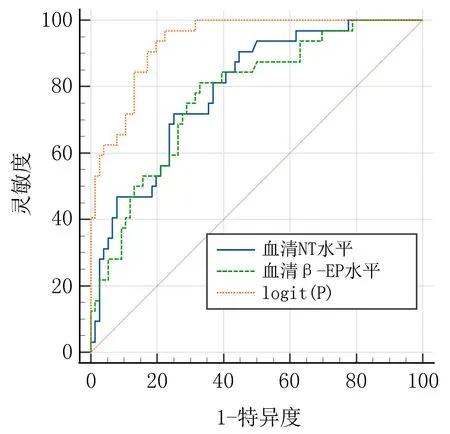
圖1 logit(P)預測PHN治療反應差的ROC曲線圖
3 討論
目前PHN確切發病機制尚未完全闡明,較一致觀點認為可能與神經傳導異常、皮損區域周圍神經炎所致自發疼痛及痛覺超敏有關[9-10]。SCS作為臨床治療PHN的新興手段,盡管效果顯著,但刺激電極及配套裝置不僅價格昂貴,且需要維護,限制了其在臨床的推廣應用。而SCS短時程刺激部分患者帶來了曙光,但缺乏遠期效果的預測手段。
內源性阿片肽水平變化不僅與神經狀態有關,還與鎮痛關系密切[11]。β-EP作為主要的內源性阿片肽家族成員,可與阿片受體結合產生強烈的鎮痛效應。國內外多項研究顯示,血清β-EP水平與疼痛程度呈負相關,PHN患者治療后血清β-EP水平顯著升高,疼痛程度得到有效減輕[12-13]。本研究發現,帶狀皰疹患者血清β-EP水平普遍降低,且PHN患者降低更顯著,與上述研究相符。分析PHN患者血清β-EP水平變化的機制可能是β-EP主要由垂體前葉細胞分泌,并經門脈系統進入體循環,生理狀態下,β-EP的釋放具有生理節律。多項研究已證實,下丘腦-垂體-腎上腺軸與應激是一個直接作用及反饋互動的復雜集合,情緒、睡眠質量與垂體前葉細胞的分泌功能關系密切[14-15],而燒灼樣的疼痛是帶狀皰疹主要癥狀之一,疼痛不僅會直接影響患者的睡眠質量,且還會造成患者食欲不振、抑郁等,將會影響垂體前葉細胞的分泌功能,造成β-EP的生成及分泌減少[16]。上述研究說明,血清β-EP水平降低可能與帶狀皰疹發生及轉歸有關。但血清β-EP水平降低與帶狀皰疹轉歸間的確切關系尚缺乏廣泛研究。本研究發現,經SCS治療后PHN患者血清β-EP水平升高,但治療反應差患者治療后血清β-EP水平低于治療反應良好患者,提示治療后血清β-EP水平或可為臨床評估SCS短時程刺激的遠期鎮痛效果提供依據。有研究提出,糖尿病病史是PHN預后的危險因素[17-18]。本研究發現,吸煙、皮疹面積等與PHN治療反應差有關,與上述研究存在一定差異,當控制皮疹面積、初治時間等混雜因素為固定變量時,血清β-EP水平降低,PHN治療反應差的風險增加。分析原因主要是SCS主要通過電極釋放微弱的電流刺激,促使人體內自身內源性鎮痛物質如β-EP等的釋放,從而達到控制疼痛的目的,但受情緒、身體狀態等多種因素影響,垂體前葉細胞分泌β-EP存在個體差異,若SCS治療后β-EP分泌仍處于較低水平則可能無法有效發揮鎮痛作用[19-20],致使SCS的治療反應性差,這可能也是醫生往往會在PHN患者在治療過程囑咐要保持心情愉悅、保證睡眠的原因。上述研究提示,治療后血清β-EP水平較低是PHN治療反應差的獨立危險因素。
NT是一種腸腦肽激素,能系統參與多種與神經精神和代謝相關的生理和病理過程。李玉秋等[21]研究指出,帶狀皰疹患者及PHN患者血清NT水平明顯低于健康群體,NT不足是帶狀皰疹急性期患者發生神經痛的危險因素。本研究也發現,帶狀皰疹患者及PHN患者血清NT水平普遍較低,與上述研究一致,說明NT可能同樣參與PHN的發生過程。進一步分析發現,PHN治療反應差的患者治療后血清NT水平較低,且多因素Logistic回歸模型分析顯示,血清NT水平升高是PHN治療反應差的獨立保護因素。分析主要是因NT作為一種能影響記憶的情感存儲的物質,其主要作用是進入杏仁體后將記憶分為積極記憶或消極記憶,丘腦室旁核投射到杏仁核的神經降壓素神經元能通過放大積極和消極信息的編碼指導價值分配,當NT水平較高時可使個體保持積極、樂觀的態度,并促進個體主動行為策略的選擇[22]。個體情緒與人體激素間關系密切[23],NT可使個體保持輕松愉悅的狀態,同時個體積極或消極情緒的變化也會影響NT的生成,如PHN患者受疼痛影響,普遍存在消極情緒,這一情緒可能會抑制NT的分泌[24]。本研究也發現,PHN患者普遍存在焦慮、抑郁情緒。而SCS通過刺激β-EP等鎮痛物質的釋放,可使PHN患者疼痛程度得到有效緩解,隨疼痛程度緩解,患者心情趨向愉悅,NT分泌增加,形成正向循環[25]。上述研究提示,血清β-EP、NT水平變化與PHN治療反應差關系密切。繼續ROC分析發現,血清β-EP、NT水平單獨預測PHN治療反應差的AUC值均達0.75以上,具有預測效能,將二者加入多因素Logistic回歸模型可將整體預測效能提升至0.936,預測效能較高,提示治療后血清β-EP、NT水平對療效具有較高預測能力。但本研究不足在于初步對該項內容進行探討,樣本來源單一,所得結論可能存在一定偏倚,后期仍需進行更深入探討。
綜上可知,PHN患者血清β-EP、NT水平在經SCS治療前后存在差異,治療后血清β-EP、NT水平與SCS療效有關,聯合檢測可為臨床評估SCS療效提供參考,尤其是皮疹面積≥10%,初治時間>3 d、睡眠質量差及存在焦慮情緒的患者,臨床需加強干預。

