動態呼吸監測應用于兒童哮喘管理4例
徐艷娜 崔珍 金曉群 顧劍華 李永蓮 桂麗瓊 李金潔
兒童哮喘是一種常見的、對兒童身心健康產生嚴重影響的慢性呼吸道疾病,然而我國兒童哮喘的總體控制水平尚不理想[1],20%的哮喘患兒未達到控制目標[2]。有效管理兒童哮喘可以減輕成人呼吸系統疾病的負擔[2]。如果兒童哮喘無法得到有效的控制,可能會導致哮喘發作的頻率增加,需要更經常就醫和住院治療,哮喘的嚴重程度也可能會加重。進而可能演變為成人哮喘以及慢性阻塞性肺疾病。相反,如果兒童哮喘得到有效的控制,不僅能減少醫療負擔,還能減輕成年后呼吸系統疾病的負擔[3-5]。
最近推出的智能型便攜肺功能測試儀器帶來了醫療科技的革新。這些設備體積緊湊、便于攜帶,電力消耗低,用戶界面直觀,能夠實時監控肺活量等肺功能指標[6-7]。這樣的動態肺功能測量技術,是互聯網時代下的醫療新方法。利用這些技術持續追蹤患者的肺功能狀態,可以推進哮喘患者的智能網絡化管理。這種管理模式有望顯著提升哮喘患者的治療依從性,增加治療效果,并最終提升哮喘控制的整體水平。
現對我院兒科自2020年10月-2022年3月的采用動態呼吸監測肺功能的4例兒童哮喘病例進行病例報道,分享動態呼吸監測協助兒童哮喘管理的臨床應用價值。
病例資料
病例1,女,13歲,反復胸悶1年。患兒為過敏體質,既往有過敏性鼻炎史。半年前因出現輕度胸悶的癥狀于外院就診,予每日2次霧化吸入布地奈德、博利康尼霧化液,連續吸入1周,氣短緩解,但仍時有反復,改于我院就診。查體、胸部影像學檢查、普通肺功能檢查及舒張試驗均無異常表現。為明確診斷,醫師對其進行了動態呼吸監測,監測結果(見圖1)。

圖1 該患兒連續兩周的呼氣峰流速 (PEF) 晝夜變異率始終均在正常范圍內 (小于13%),因此排除了哮喘的可能性。隨后的隨訪中獲悉,該患者在心理科就診,被診斷為焦慮狀態,服用了抗焦慮藥物后癥狀得到緩解
病例2,患兒,男,8歲,于我院兒童哮喘專科確診為哮喘。醫師已給予沙美特羅替卡松氣霧劑(50ug/100ug)每日2次吸入治療6個月,哮喘控制良好,近半年未發作,無白天、夜間咳嗽,運動后無咳嗽,C-ACT評分(哮喘控制評分)27分。復查肺功能、呼出氣一氧化氮(FeNO)均正常。哮喘專科醫師綜合評估后給予降級治療沙美特羅替卡松氣霧劑(50ug/100ug)每晚吸入1次,同時動態呼吸監測1個月以評估降級治療療效(見圖2)。
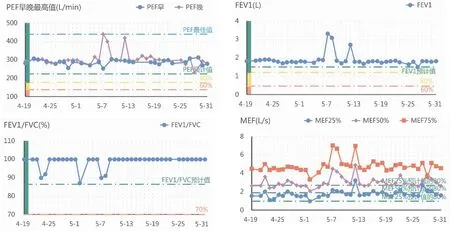
圖2 監測肺功能FEV1、FEV1/FVC、PEF、MEF50%、MEF25%均正常,結合該患兒降級治療后無日間、夜間癥狀,無活動受限,無哮喘急性發作,故提示調整治療方案有效
病例3,患兒,男,9歲,確診哮喘1個月。醫師給予沙美特羅替卡松氣霧劑(50ug/100ug)治療哮喘1個月,同時動態呼吸監測患兒的肺功能(見圖3)。
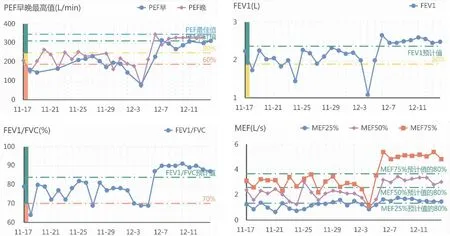
圖3 11月17日監測到患兒PEF、FEV1、FEV1/FVC均明顯下降,該患兒有感冒咳嗽癥狀。建議患兒停用沙美特羅替卡松氣霧劑,給予每日2次霧吸布地奈德、博利康尼預防哮喘急性發作。患兒連續霧化1周后感冒咳嗽緩解,哮喘未急性發作,遵醫囑再次改用沙美特羅替卡松氣霧劑。3周后(12月7日起)監測該患兒PEF、FEV1、FEV1/FVC指標均明顯改善
病例4,患兒,女,7歲,因“咳喘3天,加重伴氣急1天”入院,診斷為支氣管哮喘急性發作。患兒自3歲起反復喘息,多為呼吸道感染后誘發,平均每年喘息2-3次。此次受涼后再次喘息氣急。有過敏性鼻炎史。其父親幼時有哮喘史。入院后查肺功能:肺通氣功能呈阻塞性障礙,小氣道病變。FeNO 38ppb。血IgE 364 IU/mL,血清過敏原:粉塵螨4級,霉菌3級,貓毛3級。入院后經靜滴甲強龍抗炎,霧吸布地奈德、博利康尼及抗感染治療7天后咳喘緩解。出院后醫師給予長期吸入沙美特羅替卡松氣霧劑(50ug/100ug)治療哮喘,同時動態呼吸監測肺功能3個月協助哮喘管理(見圖4)。
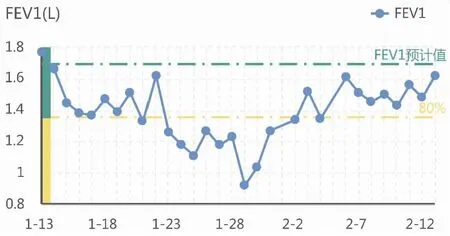
圖4 醫師監測到該患兒自1月23日-2月2日FEV1低于正常,聯系患兒家屬查找原因,家屬告知因擔心激素副作用而私自給患兒停藥。醫師對家屬進行哮喘的防治宣教,告知堅持規范用藥對哮喘預防的重要性。家屬遵醫囑,讓患兒繼續堅持規范用藥后,FEV1隨后恢復正常
討 論
肺功能檢查是診斷哮喘、指導治療、評估預后和治療效果的重要工具[8-9]。通常在日間進行的肺功能檢查未能揭示夜間和清晨時段哮喘患者可能出現的 FEV1和PEF值的顯著或臨床上有意義的降低[10],因此僅根據白天的單次測量結果可能會低評兒童患者氣道阻塞的嚴重性和波動性。近年來問世的新型的帶有電子數據記錄的智能便攜式肺功能儀體積小,方便隨身攜帶,操作簡單。患者每日早、晚進行肺功能檢查。其主要優勢在于可以客觀準確地反映兒童哮喘患者氣道功能的晝夜變化。
通過病例1和病例2的分析,可以看出動態呼吸監測在哮喘的診斷和療效評估中的重要性。動態呼吸監測可以幫助醫生準確判斷病情,排除過度診斷和過度用藥的情況,并且可以根據動態肺功能曲線來指導藥物治療的調整,增強患者的治療依從性和信心。
病例3和病例4的分析表明,動態呼吸監測還可以幫助醫生預測哮喘急性發作,及時干預治療,規避哮喘急性發作的風險。此外,動態呼吸監測還可以了解患者是否堅持用藥,是否有擅自停藥的情況。通過監測肺功能曲線的變化,醫生可以及時聯系患者或家屬,提醒患者繼續規范用藥,提高治療的依從性。
通過以上4例病例,可以發現,采用動態呼吸監測協助兒童哮喘管理,通過動態監測PEF的2周變異率,有助于診斷及排除哮喘。醫師動態監測肺功能曲線圖可以及時評估哮喘患者治療的療效,客觀精準地指導調整用藥。動態呼吸監測有助于提前識別哮喘的急性發作跡象,允許醫師更早的介入治療,從而減少哮喘發作的風險。該方法不僅可以監測患者對藥物治療的遵循情況,還能發現是否存在未經醫囑減藥或停藥的情形。例如,家長可能因為擔心藥物的副作用,或誤以為孩子癥狀好轉,或因照顧不周,導致孩子中斷治療。通過實時追蹤肺功能變化,醫生能夠在指標下降時及時聯絡家屬,促使患者恢復用藥,從而提升治療的持續性和效果。此外,這種監測強化了醫患間的交流,醫生能夠積極參與哮喘管理,保持患者及家長對病情進展的了解,并增進他們對長期規范治療的認識和信心。通過互動,醫生也能確保患者按時回診,減少失訪和自行停藥的情況,進一步加強治療依從性。總之,動態呼吸監測扮演了預防、教育和管理哮喘的重要角色,為患者提供了一個更加穩定和可控的治療環境。
動態呼吸監測在協助兒童哮喘管理中具有動態準確評估氣道和肺功能狀況、指導調整用藥、評估療效、預防哮喘急性發作、提高哮喘治療依從性、改善哮喘控制不佳等臨床價值,可以彌補傳統兒童哮喘管理方法的不足,可以提高兒童哮喘管理的水平,進而提高兒童哮喘的控制率,降低患兒哮喘發作的頻率、就醫和住院的概率,降低對哮喘兒童學業的影響,減輕患兒父母的心理壓力[11]。
此次病例研究突顯了動態呼吸監測技術在輔助小兒哮喘治療中的重要作用。這一技術提供了對氣道及肺功能變化的實時、精確測量,促進了對藥物劑量的及時調整和療效評估。它起到了關鍵作用,在預防兒童哮喘緊急情況的發生、提高治療計劃的依從性、提升哮喘控制水平方面,都表現出了顯著的臨床優勢。這種技術優化了傳統的小兒哮喘管理,有利于提升兒童哮喘患者的管理效果,減少了反復發作的次數、醫院就診及住院的可能性,從而對患兒的教育進程產生最小的負面影響,同時也大大緩解了患兒家庭成員的心理負擔。
但目前智能便攜式肺功能儀尚未能廣泛開展使用,本病例報道旨在通過動態呼吸監測技術的應用,為推廣網絡智能化管理在兒童哮喘中的使用提供經驗和依據。本研究結果支持了該技術在臨床實踐中的價值,并為將其推廣應用于兒童哮喘管理中提供了有力支持。希望這項研究能夠為醫療機構和決策者在推廣動態呼吸監測協助兒童哮喘網絡智能化管理方面提供寶貴的經驗和依據,以期進一步提高兒童哮喘管理水平。

