抗生素聯合宮腔灌注對反復種植失敗合并慢性子宮內膜炎患者的作用及機制分析
劉榮娜,王 愷,包莉莉,魏蕊霞
目前對于反復種植失敗(repeated implantation failure, RIF)仍然沒有統一的標準,臨床上常將接受3次及以上周期的胚胎移植,并且每次植入1或2枚的優質胚胎仍未獲臨床妊娠者稱為RIF,母體、胚胎因素以及二者相作用的微環境為RIF的主要原因[1]。慢性子宮內膜炎(chronic endometritis, CE)癥狀不明顯,且在臨床中的發病率較低。但是越來越多的研究表明CE可以引起不孕,并導致胚胎移植失敗。目前CE的病因不明,多考慮是由細菌感染所致,盆腔炎、多次流產史等因素均可誘發該病,患者通常無典型臨床癥狀或癥狀輕微,易被忽略[2]。研究顯示,CE可促使子宮內膜容受性降低進而導致RIF,因此分析CE影響RIF的相關因素會對患者治療和預后有一定指導作用[3]。目前,臨床多針對CE患者進行經驗性口服抗生素治療,可減輕患者炎癥反應,但因受藥物具體用量及患者實際情況的影響,易出現耐藥現象,從而降低治療效果[4]。宮腔灌注作為一種對子宮局部沖洗治療的方式,通過在無菌條件下經陰道向宮腔內部灌注藥物,使藥物能夠直接作用于子宮內膜,發揮局部的抗炎作用,且對機體的損傷較小,臨床上常將其用于子宮內膜炎、宮腔粘連等疾病的治療[5]。本研究旨在探討抗生素聯合宮腔灌注在RIF合并CE患者中的應用及其作用機制,現報告如下。
1 資料與方法
1.1 一般資料
選取2021年1月—2022年5月于聯勤保障部隊第九八〇醫院生殖醫學中心接受體外受精-胚胎移植助孕的160例RIF作為研究對象,根據是否合并CE分為CE組80例和非CE組80例。另將CE組依據隨機數字表法分為A組與B組,均為40例。A組年齡24~39(35.12±3.89)歲;體質量指數(BMI)18~26(22.68±1.22)kg/m2。B組年齡25~38(34.57±4.21)歲;BMI 18~25(22.43±1.73)kg/m2。A組與B組上述一般資料經比較差異無統計學意義(P>0.05),具有可比性。本研究經聯勤保障部隊第九八〇醫院醫學倫理委員會批準后實施(2021-KY-75),患者及家屬均自愿簽署知情同意書。
1.2 診斷標準及病例選擇標準
診斷標準:RIF參照《胚胎植入前遺傳學診斷/篩查技術專家共識》[6]中相關診斷標準:移植3次及以上或移植高評分卵裂期胚胎數4~6個或高評分囊胚數3個及以上均失敗;子宮內膜經CD138免疫組織化學染色,于400倍高倍鏡視野下發現典型漿細胞≥5個,即診斷為CE[7]。納入標準:年齡<40歲;與上述診斷標準均相符合者;無精神障礙,可配合相關研究者;未合并惡性腫瘤者。排除標準:年齡≥40歲;免疫功能障礙或患有強直性脊柱炎、系統性紅斑狼瘡等免疫相關疾病者;經檢查染色體異常者;合并其他對妊娠有嚴重影響疾病者;生殖道解剖結構異常者。
1.3 方法
1)免疫組織化學染色:所有患者于月經干凈3~7 d在無同房史的狀態下行宮腔鏡檢查,術畢輕柔搔刮宮腔,所取內膜組織標本常規送病理科進行CD138免疫組織化學染色。染色結果的判定由2名經驗豐富的病理醫師分別獨立對同一切片進行閱讀,有分歧的切片由2位病理醫師對所獲取的結果進行協商后確定。CD138染色后其特征為漿細胞膜顯示強陽性,而細胞質顯示弱陽性,視野下可見到核圓但偏于細胞一側,染色質粗,沿核膜呈輻射狀排列。
2)治療:A組口服抗生素治療,甲硝唑片(遠大醫藥有限公司,國藥準字H42021947,規格:0.2 g)0.4 g口服,2/d;左氧氟沙星片(山東齊都藥業有限公司,國藥準字H20057913,規格:0.5 g)0.5 g口服,2/d。B組在此基礎上聯合宮腔灌注治療,患者保持膀胱截石位,以聚維酮碘進行外陰消毒后,無菌狀態下使用人工授精管宮腔灌注10 mg地塞米松磷酸鈉注射液(重慶萊美藥業股份有限公司,國藥準字H20080355,規格:10 mg)進行治療,每3天灌注1次。2組均持續治療2周。
3)宮腔液的采集及檢測:在患者治療前、治療后的月經干凈第3~5天采用生理鹽水擦凈陰道壁及宮頸口,用人工授精管輕輕插入宮腔內緩慢注入生理鹽水3 mL,反復輕柔抽吸3次,收集宮腔沖洗液,然后放置于離心機進行離心,離心轉速:3 000 r/min,離心時間:15 min,離心半徑:13.5 cm,離心結束后取上清液在-80 ℃環境保存,以酶聯免疫吸附試驗檢測宮腔液中白細胞介素-6(interleukin, IL-6)、IL-8、腫瘤壞死因子-α(tumor necrosis factor-α, TNF-α)水平,具體操作步驟參考聯科生物酶聯免疫吸附試驗試劑盒說明書。
4)子宮動脈血流參數測評:所有CE患者均于胚胎移植日(排卵后第3天或第5天)的前一天應用GE Voluson E8彩色多普勒超聲診斷儀經陰道超聲探頭檢測子宮動脈參數,包括搏動指數、血流分支、子宮內膜-肌層交界區(endometrial-myometrial interface, EMI)低回聲區占肌層比例。
1.4 觀察指標
1)統計并比較CE組與非CE組的基線資料,主要包括年齡、BMI、宮腔內占位性病變情況、輸卵管積水、不孕年限、人工流產次數、是否患有子宮腺肌癥、繼發性不孕及宮腔鏡檢查異常(子宮內膜增生樣改變、子宮內膜炎性改變、宮腔粘連)情況。2)采用單因素及多因素Logistic回歸分析影響RIF患者CE的相關因素。3)A組、B組治療前后宮腔液炎性因子IL-6、IL-8、TNF-α水平變化。4)比較A組、B組治療前后的子宮動脈搏動指數、血流分支、EMI低回聲區占肌層比例。5)比較A、B組生化妊娠率、臨床妊娠率、胚胎著床率、早期流產率,其中胚胎著床率=孕囊數/總移植胚胎數×100%,早期流產率=孕12周內自然流產周期數/臨床妊娠周期數×100%;臨床妊娠主要是指患者移植術后35 d的超聲檢查結果顯示宮內或宮外有孕囊回聲,臨床妊娠率=臨床妊娠周期數/移植周期例數×100%;生化妊娠主要是指患者移植術后14 d的血β-人絨毛膜促性腺激素高于正常水平,之后逐漸降低,并經超聲檢查結果顯示宮內或宮外無孕囊回聲,生化妊娠率=生化妊娠周期數/移植周期例數×100%。6)觀察患者治療過程中不良反應發生情況。
1.5 統計學方法
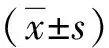
2 結果
2.1 CE組與非CE組基線資料
與非CE組比較,CE組年齡較大,宮腔內占位性病變、輸卵管積水、子宮腺肌癥、人工流產次數≥2次、繼發性不孕、宮腔鏡檢查異常比例較高,不孕年限較長(P<0.05,P<0.01)。2組BMI比較差異無統計學意義(P>0.05)。見表1。

表1 CE組與非CE組RIF患者基線資料比較
2.2 RIF患者CE的相關影響因素
經多因素Logistic分析顯示,年齡較大(≥33歲)、宮腔內占位性病變、輸卵管積水、子宮腺肌癥、不孕年限較長(≥3.5年)、多次人工流產(≥2次)、繼發性不孕、宮腔鏡檢查異常均為RIF患者CE的相關影響因素(P<0.05,P<0.01)。見表2。

表2 影響RIF患者CE的多因素Logistic回歸分析
2.3 A組與B組治療前后宮腔液中炎性因子水平變化
與治療前比較,治療后2組宮腔液中IL-6、IL-8、TNF-α水平均降低,其中B組低于A組,差異有統計學意義(P<0.05)。見表3。
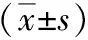
表3 A組與B組RIF合并CE患者治療前后宮腔液中炎性因子水平比較
2.4 A組與B組子宮動脈血流參數變化
與治療前比較,治療后(在胚胎移植前一天進行超聲檢測)2組子宮動脈搏動指數、EMI低回聲區占肌層比例均降低,且B組低于A組;治療后2組血流分支均增加,且B組多于A組,差異有統計學意義(P<0.05)。見表4。
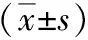
表4 A組與B組RIF合并CE患者治療前后子宮動脈血流參數比較
2.5 A組與B組胚胎著床率、臨床妊娠率、生化妊娠率、早期流產率比較
A組總移植胚胎數為72個,胚胎著床率為34.72%(25/72);B組總移植胚胎數為69個,胚胎著床率為56.52%(39/69)。與A組比較,B組胚胎著床率、臨床妊娠率較高,差異有統計學意義(P<0.05)。2組生化妊娠率、早期流產率比較差異無統計學意義(P>0.05)。見表5。
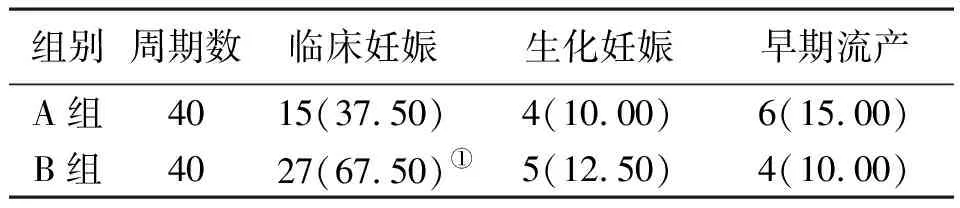
表5 A組與B組RIF合并CE患者臨床妊娠率、生化妊娠率、早期流產率比較[例(%)]
2.6 不良反應比較
患者治療過程中均未出現不良反應情況。
3 討論
RIF是目前輔助生殖技術中的一大難點,有研究顯示其在不孕癥中的發生率為15%~20%[8-9]。有效的胚胎植入仍然是提高輔助生殖技術妊娠率的主要方法,特別是涉及體外受精-胚胎移植的妊娠率。胚胎植入是胚胎發育的一個復雜過程,涉及囊胚和子宮內膜接受能力之間的時間協調,研究表明許多RIF的發生與子宮內膜形態、功能的異常有關。
CE是一種以子宮內膜間質異常漿細胞浸潤為特征的持續性輕微局部炎癥性疾病。通過高通量測序技術及常規細菌培養發現CE最常見的致病菌為糞腸球菌、腸桿菌、鏈球菌、葡萄球菌、陰道加德納菌屬和支原體屬[10-11]。有研究表明,CE在不孕癥患者中的患病率約為39%[12],在RIF患者中可高達66%[13]。CE影響胚胎植入的主要機制在于對子宮內膜容受性的改變,導致子宮內膜微環境發生紊亂,免疫系統穩態遭受破壞,進而對胚胎植入造成影響[14]。有研究表明,隨著年齡增大,繼發性不孕比例有所增加,而且不孕年限越長,精卵結合障礙越嚴重,進而胚胎著床失敗的風險也越高;宮腔內占位性病變、人工流產次數較多,可對患者子宮內膜結構形態產生影響,或可引發宮腔逆行感染,進而破壞受精卵著床;子宮腺肌癥可造成子宮形態發生變化,進而影響胚胎植入的整體質量[15]。
目前,臨床上針對CE患者的治療多為抗生素經驗性用藥,常規給予甲硝唑、鹽酸多西環素等藥物口服后經機體血液循環到達子宮內膜的治療效果被大大削弱,臨床療效欠佳[16]。宮腔灌注作為一種局部給藥方式能夠改善患者子宮內膜血流的異常狀態,加快著床部位局部的血管生成及組織重構進程[17]。另外,借助沖洗的方式聯合灌洗液能使藥物與子宮內膜充分接觸,提升藥物在子宮內膜局部的有效濃度。子宮動脈的血流動力學參數可有效反映子宮內膜血運狀態,與單獨應用口服抗生素治療比較,聯合宮腔內灌注能夠改善宮腔微環境使其適宜正常的胚胎著床,還可保持良好的子宮內膜容受性,進而提升患者的臨床妊娠率[18-19]。本研究結果發現,治療后B組子宮動脈搏動指數、EMI低回聲區占肌層比例均低于A組,血流分支多于A組,胚胎著床率、臨床妊娠率與A組比較均處于較高水平。表明抗生素聯合宮腔灌注治療可改善RIF合并CE患者的子宮內膜容受性,提升臨床妊娠率與胚胎著床率,效果顯著。
由于CE被認為是一種宮腔輕微炎癥反應,并且炎癥不會擴散到全身,因此血液中炎性因子的表達差異并不明顯。然而,針對宮腔微生物群的炎癥反應可以局部影響子宮內膜微環境,局部炎癥會導致以產生促炎因子為主Th1細胞的過度表達。另有研究顯示,胚胎的種植過程主要受到子宮內膜局部抗炎因子與促炎因子動態平衡的影響,CE患者機體炎性細胞的持續性浸潤、滲出,導致子宮內膜局部微環境發生改變,進而對其接受胚胎的能力產生負面影響[20-21]。促炎因子TNF-α、IL-6、IL-8等可損傷宮腔微環境進而導致胚胎種植失敗或早期流產;TNF-α是由淋巴細胞分泌的一種可溶性多肽細胞因子,而IL-6、IL-8是白細胞介素家族中的重要組成成員,當機體處于感染狀態時,這些細胞因子在患者體內可呈現不同程度的高表達,然后進一步激活多形核白細胞和內皮細胞等效應細胞,同時釋放大量的自由基、蛋白酶等,加速花生四烯酸代謝,釋放血栓素、前列腺素、白三烯和一氧化氮等炎性介質,形成瀑布效應,導致機體發生過度炎癥反應。IL-6、IL-8等可對調控正常妊娠的內分泌-細胞因子網絡造成不良影響,胚胎植入過程中IL-6、IL-8可參與子宮內膜局部血管生成、滋養層分化、胎盤發育等,促使不利于妊娠維持的免疫功能增強,進而導致不良的臨床妊娠結局[22]。因涉及醫學倫理問題,本研究未對RIF中無CE患者進行宮腔液提取及檢測,但本研究結果顯示,治療后A、B組宮腔液中的炎性因子表達水平均降低,說明CE可能通過增加炎性因子的分泌調控子宮內膜局部微環境。
地塞米松作為一種糖皮質激素,能對巨噬細胞吞噬抗原的過程起到屏障作用,減少溶酶體酶的釋放;地塞米松還可以抑制自身抗體及各項促炎因子的產生與聚集,避免因炎癥反應激活子宮內膜局部免疫應答進程;地塞米松可調控子宮內膜自然殺傷細胞的基因轉錄過程,改善外周血Th1/Th2比例的失衡狀態,糾正紊亂的子宮形態結構,緩解機體的炎癥反應[23]。此外,有研究還顯示,應用宮腔灌注治療并不會對宮腔造成損傷,降低患者胚胎種植率,是一項行之有效且安全的治療方式[24-25]。通過對本研究結果分析發現,抗生素聯合宮腔灌注治療可減輕RIF合并CE患者子宮內膜局部的炎癥反應,改善生殖助孕結局。
本研究發現,年齡偏大、宮腔內占位性病變、輸卵管積水、子宮腺肌癥、不孕年限較長、多次人工流產、繼發性不孕、宮腔鏡檢查異常可能引起CE進而導致RIF,臨床上口服抗生素聯合宮腔灌注地塞米松治療RIF合并CE可有效減輕子宮內膜局部的炎癥反應,改善患者的子宮內膜容受性,提升胚胎著床率及臨床妊娠率。因胚胎植入是受多因素影響的復雜過程,臨床上可進行大樣本量、多中心的研究,以指導RIF合并CE患者的綜合干預,達到改善預后及臨床妊娠結局的目的。

