全髖和半髖關節置換術分別聯合鏈式護理在治療老年股骨頸骨折患者中的應用效果評價


【摘要】目的 探討不同髖關節置換術結合鏈式護理對治療股骨頸骨折老年患者髖關節功能及凝血 - 纖溶系統的影響。方法 選取
2021年1月至2023年6月廣西壯族自治區人民醫院收治的老年股骨頸骨折患者120例,根據手術方法不同分為半髖組(62例,半髖關節置換術+鏈式護理)和全髖組(58例,全髖關節置換術+鏈式護理)。兩組患者術后均隨訪6個月。觀察對比兩組患者圍術期指標,術中失血情況,術前和術后3、6個月的髖關節功能,術前和術后3 d的纖溶系統指標。結果 全髖組患者術后引流量、術中補液量、顯性失血量、隱性失血量及總失血量均較半髖組更多,手術時間、住院時間均長于半髖組;與術前比,兩組患者術后3、6個月Harris評分均逐漸升高,且全髖組術后同期Harris評分均高于半髖組,全髖組患者術后6個月髖關節功能優良率高于半髖組;與術前比,術后
3 d兩組患者血漿凝血酶原時間(PT)、組織性纖溶酶原激活物抑制劑(PAI)、D-二聚體(D-D)水平均升高,且全髖組均高于半髖組(均P<0.05)。兩組患者切口長度比較,差異無統計學意義(P>0.05)。結論 與全髖關節置換術比,老年股骨頸骨折患者以半髖關節置換術聯合鏈式護理治療的手術損傷相對較低,失血量相對較少,且對凝血-纖溶系統影響較小,但全髖關節置換術更能有效恢復髖關節功能,臨床醫師可根據患者具體情況綜合考慮選取手術方式。
【關鍵詞】股骨頸骨折 ; 全髖關節置換 ; 半髖關節置換 ; 鏈式護理 ; 髖關節功能
【中圖分類號】R683.42 【文獻標識碼】A 【文章編號】2096-3718.2024.13.0123.04
DOI:10.3969/j.issn.2096-3718.2024.13.040
股骨頸骨折是外旋暴力引發的骨折,臨床常見治療方式為半髖關節置換術與全髖關節置換術,其中半髖關節置換術僅對髖關節部分進行置換,手術時間短,難度較低,但股骨頭假體與髖臼軟骨間摩擦較大,長時間使用易導致股骨頭假體松動[1];而全髖關節置換術需要置換股骨頭和髖臼兩個部位,其髖臼假體與股骨頭假體之間的磨損發生在人工關節內部,長期使用不會對髖臼骨質形成嚴重磨損,但該手術對人體的手術創傷更大[2]。股骨頸骨折患者手術治療后需臥床休養,但由于股骨頸血供較差、老年群體身體素質較差及多存在骨質疏松,因此,手術愈合速度緩慢,術后愈合時間長,需長時間臥床,易引發壓迫性褥瘡,不僅對患者的生活造成嚴重影響還會造成皮膚及深層組織的損害,嚴重者甚至會威脅患者的生命安全[3]。鏈式護理將護理整體分為不同層級,對整體護理職責進行進一步細化分層分工,在對護理計劃嚴格執行的同時提高監督力度,從而使護理質量得以提高,降低護理事故發生風險[4]。鑒于此,本文分析全髖和半髖關節置換術分別聯合鏈式護理在老年股骨頸骨折患者中的應用效果,現報道如下。
1 資料與方法
1.1 一般資料 選取2021年1月至2023年6月廣西壯族自治區人民醫院收治的老年股骨頸骨折患者120例,根據手術方法不同分為半髖組(62例)與全髖組(58例)。半髖組患者中男性19例,女性43例;年齡65~89歲,平均(77.14±6.09)歲;骨折Garden分型[5]:Ⅲ型24例,Ⅳ型38例。全髖組患者中男性21例,女性37例;年齡66~88歲,平均(78.01±6.27)歲;骨折Garden分型:Ⅲ型21例,Ⅳ型37例。兩組患者一般資料比較,差異無統計學意義(P>0.05),有可比性。納入標準:⑴符合《骨與關節損傷(第4版)》 [6]中關于股骨頸骨折的診斷標準;⑵單側骨折;⑶初次行髖關節手術。排除標準:⑴髖關節解剖異常;⑵需植骨重建;⑶血糖控制不佳。本研究經廣西壯族自治區人民醫院醫學倫理委員會批準,且患者或家屬均已簽署知情同意書。
1.2 手術和護理方法
1.2.1 手術方法 半髖組患者接受半髖關節置換術:手術體位為健側臥位,以體位墊固定,麻醉方式為腰硬聯合麻醉,穿刺點L3/4或者L2/3,麻醉生效后于關節后外作5~10 cm切口,并依次切開組織,顯露并切開關節后關節囊,內旋患肢,使小轉子得以顯露,骨折斷端清理完畢后于小轉子上方1 cm處截骨,取出后對髖臼內軟組織進行清理,測量股骨頭直徑后選取合適假體,屈曲內旋患肢,以擴髓器對髓腔進行擴張,選取合適股骨柄假體打入髓腔,前傾15°選取相應假體試模復位,并測試松緊度、外展活動及屈伸,確認滿意后重新脫位,取出假體試模,安裝股骨頭假體,復位后活動關節,確認關節松緊度良好,穩定無脫位進行術后處理。
全髖組患者接受全髖關節置換術:手術體位、固定方式、麻醉方式、切口位置及長度、組織切開后暴露小轉子的方式同半髖組,骨折斷端清理完畢后于大轉子根部與小轉子1.2 cm處以擺鋸截取股骨頭和頸部,顯露髖臼,清理內部軟組織后切除周緣關節囊、關節盂,以髖臼銼銼磨髖臼至髖臼真臼底,以試模測試髖臼大小,滿意后打入相應生物型髖臼假體,角度為前傾15°、外傾45°,完畢后安裝聚乙烯內襯,大腿屈曲內收內旋,于靠近大轉子外側向髓腔方向進行開槽,并擴大髓腔,以髓腔銼進行擴腔,完畢后以股骨頭試模復位進行調試,滿意后重新脫位取出試模,安裝股骨柄假體,打至緊密結合后再安裝股骨頭假體,進行術后處理。
2組患者手術完畢后沖洗切口,置入并固定引流管,逐層縫合后以無菌紗布進行包扎,接受72 h抗生素治療,并均于術后次日開始進行相關功能鍛煉(踝關節屈伸、股四頭肌收縮),并于3 d后接受影像學復查,根據復查結果拔除引流管并在拐杖的幫助下開始進行下地活動,10~20 min/次,2~3次/d。兩組患者術后均持續隨訪
6個月。
1.2.2 護理方法 兩組患者均接受鏈式護理:⑴成立鏈式護理團隊小組,組內成員均接受相關知識及技術要點培訓,并初步確認成員的分工職能,建立微信群用于交流、學習及討論護理中的疑難問題,并進行相關考核,全員考核成功后即可開始展開護理工作。⑵責任護士向患者及家屬宣傳相關照顧方法,并互換聯系方式,采用線上及線下結合的方式對照顧者進行相關知識及技能的培訓,患者和家屬可隨時經由電話或微信尋求相關幫助,疑難問題由組內成員上門進行評估指導。⑶護理人員上門培訓內容包括患者營養攝入、功能位的擺放、家屬相關知識、技能的掌握情況、護理不當的原因、創口愈合進展,并對患者術后情況進行全方位評估,且每次隨訪均需詳細記錄隨訪內容,并由組長審閱,對工作進行監督與質量控制,并于月末進行組內護理質量評定。⑷組內成員可于此期間互相交流分享護理流程及患者、家屬反饋,并根據反饋及處置情況尋找需改進環節,如處置正確且反饋良好,可于組內擴大應用范圍。兩組均持續護理6個月。
1.3 觀察指標 ⑴圍術期指標。觀察并記錄患者術后引流量、手術時間、住院時間、術中補液量、切口長度。⑵失血情況。記錄并計算患者顯性失血量、隱性失血量及總失血量。⑶髖關節功能。術前及術后3、6個月以Harris評分[7]評估髖關節功能,總分100分,得分越高則髖關節功能越好,并根據得分分為優(90<得分≤100分)、
良(80<得分≤90分)、中(70<得分≤80分)、差(得分≤70分)4個等級,評估髖關節功能優良率。優良率=[(優+良)例數/總例數]×100%。⑷凝血 - 纖溶系統指標。取患者術前及術后3 d空腹靜脈血3 mL,抗凝處理后離心(轉速為3 000 r/min,時間為10 min),取上層血漿為標本,以全自動凝血分析儀(思塔高診斷股份有限公司,型號:STA-R Max)檢測血漿凝血酶原時間(PT),另取兩組患者空腹靜脈血3 mL,離心及血液處理方法同上,應用合成發色底物法檢測組織性纖溶酶原激活物抑制劑(PAI)水平,以免疫比濁法檢測D-二聚體(D-D)水平。⑸典型病例分析。分析兩組典型病例X線片圖像特征。
1.4 統計學方法 采用SPSS 26.0統計學軟件分析數據,計數資料以[例(%)]表示,采用χ2檢驗;計量資料經S-W檢驗符合正態分布且方差齊,以( x ±s)表示,組間比較采用獨立樣本t檢驗;組內不同時間點的比較采用配對t檢驗。P<0.05為差異有統計學意義。
2 結果
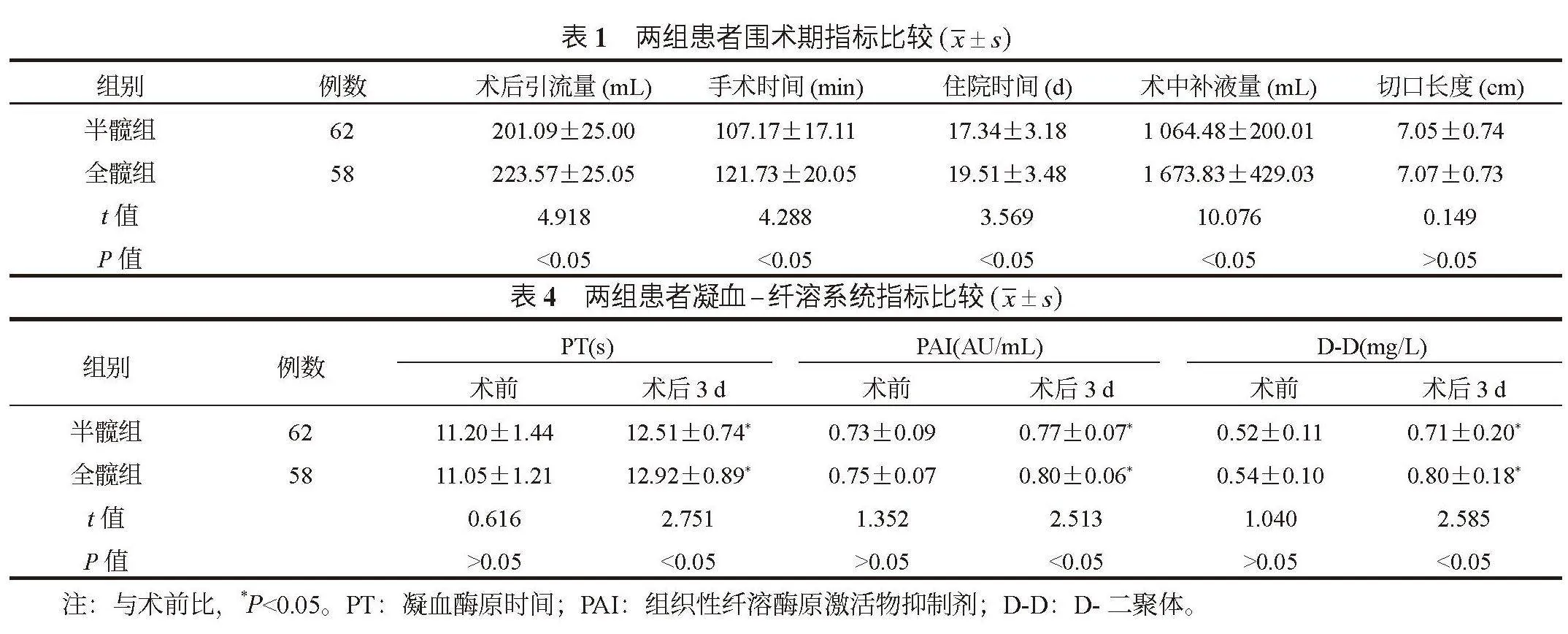
2.1 兩組患者圍術期指標比較 全髖組患者術后引流量和術中補液量均較半髖組更多;手術時間和住院時間均長于半髖組,差異均有統計學意義(均P<0.05);兩組患者切口長度比較,差異無統計學意義(P>0.05),見表1。
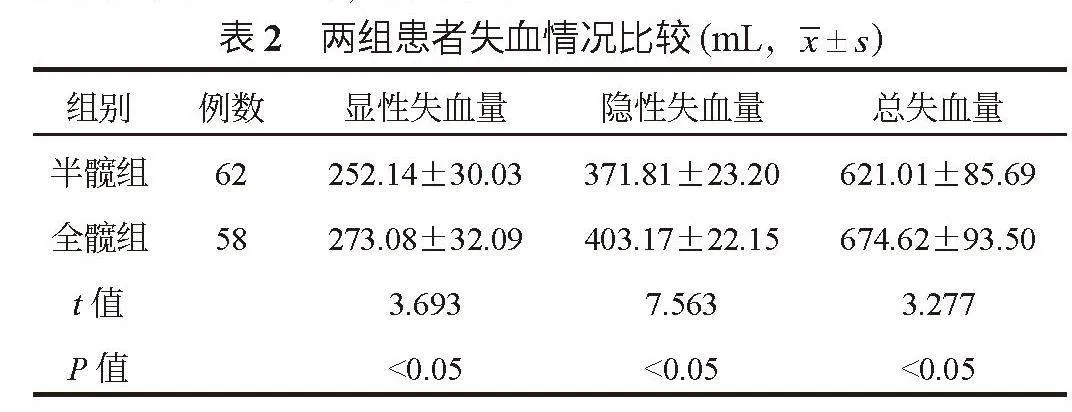
2.2 兩組患者失血情況比較 全髖組患者顯性失血量、隱性失血量及總失血量均較半髖組更多,差異均有統計學意義(均P<0.05),見表2。
2.3 兩組患者髖關節功能比較 與術前比,兩組患者術后3、6個月Harris評分均逐漸升高,且全髖組術后同期Harris評分均高于半髖組;術后6個月兩組患者髖關節功能恢復情況:半髖組中13例優、40例良、7例中、2例差;全髖組中37例優、19例良、2例中。全髖組術后6個月髖關節功能優良率高于半髖組,差異均有統計學意義(均P<0.05),見表3。
2.4 兩組患者凝血 - 纖溶系統指標比較 與術前比,術后3 d兩組患者血漿PT、PAI、D-D水平均升高,且全髖組均高于半髖組,差異均有統計學意義(均P<0.05),見表4。
2.5 兩組患者典型病例圖像分析比較 患者1:女性,
83歲,左股骨頸骨折,行左側半髖關節置換術,術前X線片,見圖1-A,術后6個月的X線片顯示假體位置良好,見圖1-B。患者2:女性,60歲,右側股骨頸骨折,行右側全髖關節置換術,術前X線片,見圖2-A,術后
6個月的X線片顯示假體位置良好,見圖2-B。
3 討論
股骨頭至股骨頸基底部之間的骨折稱股骨頸骨折,多見于老年女性,隨受傷姿勢、外力方向及程度不同,呈現不同角度及移位。髖關節置換是目前老年股骨頸骨折患者首選治療方案。
髖關節置換術分為全髖關節置換和半髖關節置換,這兩種功能重建性手術臨床應用哪種效果更佳至今仍未形成統一觀點。全髖關節置換術難度較高,對術者手術水平有較高要求,但遠期并發癥較少,患者更易于接受;半髖關節難度較低,操作簡便且短期恢復較快,但長期使用有加速人工股骨與人體髖臼磨損可能[8]。為加快患者術后康復,防止老年患者由于身體素質差、術后長期臥床出現壓瘡等護理不良事件,臨床中實施鏈式護理,通過成立護理小組、宣傳教育、上門培訓及質量評定等多個方面利于加快患者術后恢復速度[9]。本研究中,全髖組患者術后引流量和術中補液量均高于半髖組;手術時間和住院時間均長于半髖組;兩組患者切口長度比較,差異無統計學意義,這提示在兩組患者接受相同的護理措施下,老年股骨頸骨折患者接受全髖關節置換術的手術損傷相對較高,術后恢復時間長。全髖關節置換術需要磋磨髖臼前后壁且在髖臼區旋入兩枚螺釘,因此,全髖關節置換術手術損傷大,患者恢復慢。本研究中,手術期間全髖組患者顯性失血量、隱性失血量及總失血量均高于半髖組,這提示老年股骨頸骨折患者以半髖關節置換術治療失血量更少。分析其原因,是置換髖關節時對于股骨及髖臼進行打磨時髓腔擴容直接破壞紅細胞生成,且骨折及手術創生均會導致人體內環境發生變化,導致氧化應激反應使大量氧自由基進入血液,引起骨架蛋白及紅細胞膜受損,進而產生隱性失血,由于半髖關節置換術相較于全髖關節置換術不必對髖臼進行切除打磨,因而損傷相對較小,加上本身操作簡易、創傷較低,因此,無論是顯性失血、隱性失血及總失血量均相對較低[10]。
本研究中,與術前比,兩組患者術后3、6個月Harris評分均升高,且全髖組高于半髖組;全髖組患者術后6個月髖關節功能優良率高于半髖組。這提示老年股骨頸骨折患者以全髖關節置換術更能有效恢復髖關節功能。全髖關節置換術人工股骨頭與人工髖臼匹配度好,關節穩定性更高,避免人工股骨頭對自身髖臼的磨損,遠期髖關節功能評分良好。本研究中,術后3 d全髖組患者血漿PT、PAI、D-D水平均高于半髖組,這提示兩組患者髖關節置換術雖同樣會對凝血 - 纖溶系統造成一定影響,全髖關節置換術的影響相對更高。分析原因可能為全髖關節置換術需要對髖臼進行磋磨,因此手術損傷較大,且高手術創傷能夠增加組織損傷后所產生的生理性纖溶活動,從而造成血漿PT、PAI、D-D水平升高[11]。
綜上,老年股骨頸骨折患者以半髖關節置換術治療手術損傷相對較低,失血量相對較低,且對凝血 - 纖溶系統影響較小,但全髖關節置換術更能有效恢復髖關節功能,臨床醫師可根據患者具體情況綜合考慮選取手術方式。且本研究期間所有患者均未發生壓力性損傷,考慮可能與鏈式護理有關,但是本研究觀察時間較短,需要進一步深入探討。
參考文獻
田偉超, 楊陽. 半髖和全髖關節置換術治療老年股骨頸骨折的療效比較[J]. 臨床骨科雜志, 2023, 26(1): 42-46.
孔濤濤, 曹旭陽, 董瑞芳, 等. 半髖和全髖關節置換術治療老年股骨頸骨折的療效比較[J]. 臨床骨科雜志, 2024, 27(1): 30-34.
張亞軍, 陳靜, 郝靜, 等. 壓力性損傷鏈條式管理及心理干預對股骨頸骨折合并糖尿病患者康復及負面情緒影響[J]. 貴州醫藥, 2021, 45(12): 1953-1954.
周旭芳, 劉燕, 沈潔, 等. 鏈式護理在社區存在壓力性損傷風險人群中的應用效果評價[J]. 上海護理, 2023, 23(9): 15-19.
王剛, 章樂成, 嚴超, 等. 空心螺釘內固定治療股骨頸骨折預后與Pauwels分型及Garden分型相關性研究[J]. 國際骨科學雜志, 2019, 40(5): 311-314.
王亦璁.骨與關節損傷[M]. 4版. 北京: 人民衛生出版社, 2007: 46.
程明, 吳楊玲, 付瑞蓮, 等. 下肢可調式負重支具在股骨粗隆間骨折術后康復中的應用對Harris評分的影響[J]. 實用醫院臨床雜志, 2020, 17(4): 152-155.
陳尉, 張國如, UN+yL0t4CZGmj0J8PoIVzw==王楊. 全髖與半髖關節置換術治療股骨頸骨折[J]. 臨床骨科雜志, 2020, 23(2): 301.
薛蓓, 高米彩, 朱阿玲. 醫院 - 家庭鏈式康復管理模式對髖關節置換術患者的影響[J]. 齊魯護理雜志, 2022, 28(24): 49-52.
徐鵬飛, 胡孔和, 陳文杰. 全髖關節置換和半髖關節置換對創傷性股骨頸骨折患者隱性失血情況影響[J]. 臨床和實驗醫學雜志, 2021, 20(9): 972-976.
胡一平, 劉曉暉, 蔡福金, 等. 不同手術方式對移位性股骨頸骨折患者髖關節活動度、免疫炎性反應及凝血 - 纖溶系統的影響[J]. 河北醫科大學學報, 2021, 42(9): 1046-1051.
作者簡介:李文萍,大學本科,主管護師,研究方向:手術室護理。
通信作者:李富林,碩士研究生,主治醫師,研究方向:骨科疾病診治。E-mail:709184237@qq.com

