椎體骨折病人術后運動康復的證據總結

Evidence summary of postoperative exercise rehabilitation in patients with osteoporotic vertebral compression fracture
TANG Chi, LU Mengxin, ZHOU Dan, WANG Ronghuan, GAO Yawen, SHI Changfang, ZHU Kai*
Affiliated Hospital of Qingdao University, Shandong 266003 China
*Corresponding Author ZHU Kai, E?mail: ZKNL1210@163.com
Keywordsosteoporotic vertebral compression fracture;exercise rehabilitation;summary of evidence;evidence?based nursing
摘要目的:檢索、評價并總結椎體骨折術后病人運動康復的最佳證據,為臨床工作提供循證依據。方法:遵循“6S”證據模型,系統檢索UpToDate、最佳臨床實踐、國際指南協作網、美國指南網、加拿大安大略注冊護士協會網站、澳大利亞喬安娜布里格斯研究所(JBI)循證衛生保健中心數據庫、the Cochrane Library、PubMed、EMbase、Web of Science、中國知網、萬方數據庫、中國生物醫學文獻數據庫等臨床決策支持系統、醫脈通指南網站、梅斯醫學及國際骨質疏松協會等網站中關于椎體骨折術后運動康復管理策略的文獻,包括臨床決策、指南、系統評價、證據總結和專家共識,對文獻質量進行評價并提取、匯總證據。結果:共納入16篇文獻,包括臨床決策3篇、指南7篇、系統評價1篇、專家共識5篇,匯總了包含運動康復團隊、運動評估、運動計劃、運動時機、運動方式、運動頻率與強度、支具使用和運動注意事項8個方面的26條證據。結論:形成的椎體骨折術后病人運動康復管理的最佳證據可為骨科臨床醫護人員制訂椎體骨折術后病人運動康復方案提供參考。
關鍵詞椎體骨折;運動康復;證據總結;循證護理
doi:10.12102/j.issn.1009-6493.2024.21.012
椎體骨折(osteoporotic vertebral compression fracture,OVCF)作為一種較為常見的骨折類型,占全身骨折的5%~8%[1]。病人的主要臨床癥狀包括局部病區疼痛、日常活動能力受限,可出現脊柱側后凸畸形、神經功能損傷等并發癥,嚴重者可導致截癱甚至死亡[1]。椎體強化術是治療椎體骨折的有效手段,可有效穩定脊柱、顯著緩解病人疼痛,使病人盡快恢復正常生活[2]。但因該手術部位的特殊性,加之術后恢復時間較長,極易導致病人術后并發腰背痛、靜脈血栓、椎體再骨折等并發癥。研究發現,椎體強化術后進行積極、有效的運動康復鍛煉,能夠改善血液循環,促使椎體處于穩定狀態,有利于術后康復并減少并發癥的發生,提高病人生活質量[3?5]。然而,目前針對椎體骨折病人的術后康復管理多基于臨床護理經驗,而非公開證據;且現有的相關證據相對零散,缺乏系統、完善的循證依據,臨床醫護人員無法從中獲得全面的運動康復管理策略。鑒于此,本研究通過系統的文獻檢索及質量評價歸納證據,以期為制定規范的椎體骨折術后運動康復策略提供參考依據。
1 資料與方法
1.1 檢索策略
根據“6S”證據模型[6],采用自上向下的原則進行計算機檢索,包括臨床決策支持系統、指南網站、數據庫及專業協會網站。1)臨床決策支持系統:UpToDate最佳臨床實踐(BMJ Practice);2)指南網站:國際指南協作網(GIN)、美國指南網(NGC)、英國國家衛生與臨床優化研究所(NICE)網站、新西蘭指南組織(NZGG)網站、蘇格蘭校際指南網(SIGN)、加拿大安大略注冊護士協會(RNAO)、醫脈通等網站;3)數據庫:the Cochrane Library、澳大利亞喬安娜布里格斯研究所(Joanna Briggs Institute,JBI)循證衛生保健中心數據庫、PubMed、EMbase、CINAHL、Web of Science、中國知網、萬方醫學網、維普數據庫、中華醫學期刊全文數據庫、中國生物醫學文獻數據庫;4)專業協會網站:國際骨質疏松基金會(IOF)、國家骨質疏松指南組(英國)(NOGG)、美國骨科醫師學會(AAOS)、日本骨科協會(JOA)、美國物理治療協會(APTA)等官方網站。以“椎體骨折/脆性骨折/骨質疏松性骨折/壓縮骨折/椎體成形術”“康復/鍛煉/運動/肢體活動/訓練”“指南/系統評價/系統綜述/Meta分析/證據總結/臨床決策/共識/推薦/建議/規范/聲明”為中文檢索詞;以“spinal fracture/hangman fracture/vertebral fracture/ compression fracture/osteoportic fracture/vertebral plasty/vertebroplasty/ rehabilitation/ habilitation/exercise/physical activity/training/ handbook/meta/systematic review/guideline/best practice/consensus/ evidence summary/recommendation”為英文檢索詞。檢索時限為建庫至2023年2月22日。本研究已通過上海復旦大學循證護理中心審核(注冊號:ES20231589)。
1.2 文獻納入與排除標準
納入標準:1)研究對象為年齡≥18歲椎體骨折術后病人;2)干預措施為運動、訓練、活動、康復、鍛煉等;3)證據類型為指南、臨床決策、專家共識、證據總結、系統評價;4)語言為中文或者英文。排除標準:1)無法獲取全文;2)重復發表的文獻;3)已有更新版本的舊指南;4)對指南解讀的文獻;5)評價質量低的指南。
1.3 文獻質量評價標準
采用證據總結評價工具(critical appraisal for summaries of evidence, CASE)對納入的臨床決策進行質量評價,該工具共包括10個條目,各條目均以“是”“部分是”和“否”進行評價。采用英國臨床指南研究與評價系統Ⅱ(Appraisal of Guidelines for Research and Evaluation Ⅱ, AGREEⅡ)[7]對指南進行質量評價。該評價工具共6個領域、23個條目。每個條目評分為1~7分(1分為“很不同意”,7分為“很同意”),單個領域的最大可能分值=7分×條目數×評價者數,最小可能分值=1分×條目數×評價者數,每個領域得分等于該領域中每個條目分數的總和,并標準化為該領域可能的最高分數百分比,計算方法為:(實際得分-最小可能得分)/(最大可能分-最小可能得分)×100%。對納入的專家共識、系統評價采用澳大利亞JBI循證衛生保健中心制定的評價標準進行評價。
1.4 文獻質量評價過程
由2名接受過系統全面循證護理培訓的研究者獨立完成文獻的質量評價,如果雙方存在爭議,則由循證護理研究小組進行裁決。當不同來源的證據結論有沖突時,本研究依據循證證據優先、高質量證據優先、最新發表證據優先的原則。
1.5 證據提取與匯總
由2名接受過循證護理培訓的研究者對納入文獻進行通讀并提取相關證據,提取內容包括文獻的發表時間、來源類型、主題等方面。隨后采用JBI循證衛生保健中心證據分級及證據推薦級別系統(2014版)[8]將納入的證據劃分為1~5級(1級為最高級別,5級為最低級別)。
2 結果
2.1 納入文獻的一般特征
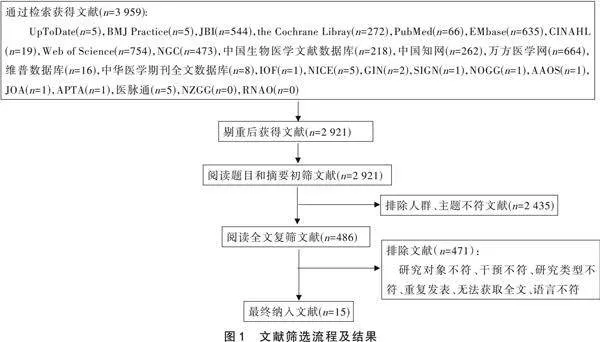
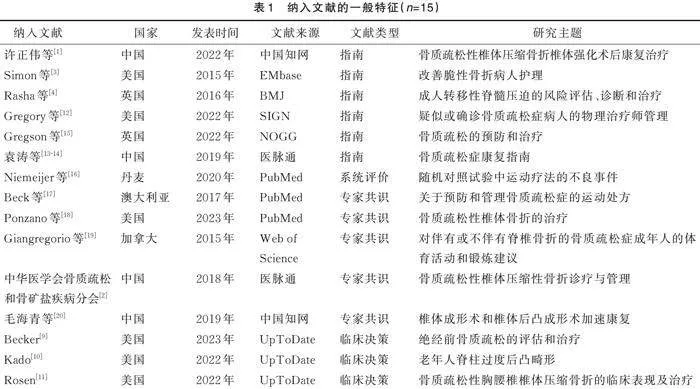
共檢索獲得文獻3 959篇,刪除重復文獻1 038篇,獲得文獻2 921篇;閱讀題目和摘要后剔除與主題無關文獻2 435篇,獲得文獻486篇;閱讀全文后最終納入文獻16篇。最終納入臨床決策3篇[9?11],指南7篇[1, 3?4, 12?15]、系統評價1篇[16]、專家共識5篇[2, 17?20]。文獻篩選過程見圖1,納入文獻一般特征見表1。
2.2 文獻的質量評價結果
2.2.1 臨床決策的質量評價結果
共納入3 篇臨床決策,其中Kado等[10]的研究在條目9“是否避免了潛在偏倚”的評價為“部分是”,其他條目的評價為“是”;另外2篇臨床決策的所有條目評價均為“是”。
2.2.2 指南的質量評價結果
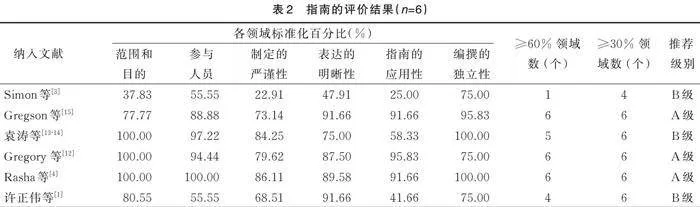
共納入7篇指南[1, 3?4, 12?15],其中3篇指南為A級推薦,其余3篇指南為B級推薦,納入指南質量均較高,予以納入。納入指南質量評價結果見表2。
2.2.3 系統評價的質量評價結果
納入1篇系統評價[16],在條目5“文獻質量標準是否恰當”的評價結果為“不清楚”,其余條目均為“是”,此文獻評價質量高,予以納入。
2.2.4 專家共識的質量評價結果
共納入5篇專家共識[2, 17?20],評價結果均為“是”,5篇專家共識的研究設計和文獻質量均較高,予以納入。
2.3 證據描述和總結
綜合以上證據,從運動康復團隊、運動評估、運動計劃、運動時機、運動方式、運動頻率與強度、支具使用和運動注意事項8個方面共總結出26條運動康復管理證據,見表3。
3 討論
3.1 椎體骨折病人術后運動康復管理的重要性
國外研究者已經開始開展椎體骨折術后病人運動康復管理的研究,在傳統的康復運動方案之外開始探索新型的運動方案[12, 21]。總體上,國內對椎體骨折術后病人運動康復研究較少,需要更多研究去探索運動方案的適用性。本證據總結能夠幫助骨科臨床醫務人員制定椎體骨折術后病人運動康復方案。《骨質疏松性椎體壓縮骨折椎體強化術后康復治療指南(2022版)》[1]明確指出,綜合康復護理有助于減少術后并發癥,改善病人生活質量。醫務人員通過評估、治療、運動康復等措施,從而預防病人術后再骨折,改善椎體骨折術后病人的預后,降低術后護理成本,節省醫療費用,增加病人依從性,降低病死率。本研究遵循循證方法總結椎體骨折術后病人運動康復管理的相關證據,參考其他疾病病人運動康復方案的研究,組織多學科團隊制訂康復運動流程,對病人進行個性化評估,根據病人病情特點、個人意愿制訂運動計劃,設計椎體骨折術后病人運動方案,并根據病人反饋和效果調整和糾正運動方法,進行效果評價;同時注意監測病人運動的安全性,并對病人和家屬進行健康教育。最終獲取的26條最佳證據可以為病人提供預防、監測、評估、干預及健康教育等服務,貫穿椎體骨折術后病人在醫院和出院后回歸家庭的后期康復運動,形成一整套規范化、全流程、全周期康復運動管理方案。
3.2 椎體骨折術后病人運動康復管理需要多學科協作
運動康復可由經過培訓的團隊專業人員進行,通過多學科協作,使病人能夠得到早期診治。《骨質疏松性椎體壓縮骨折椎體強化術后康復治療指南(2022版)》[1]指出成立康復治療團隊,包括脊柱專科醫師、骨質疏松專科醫師、物理治療師、康復治療師、護士從業人員、藥劑師等,主要職責是術后定期對病人進行健康宣教、隨訪評估、康復治療指導,包括病人的膳食營養情況、病情變化、康復訓練計劃、骨質疏松癥的規范治療、不良反應及日常護理注意事項等,可以預防再骨折,改善病人預后。研究表明,建立有效的多學科管理可使病人再骨折發生率降低約30%,嚴重再骨折發生率降低約40%[16, 21]。Inderjeeth 等[22]的前瞻性研究表明,接受多學科管理的病人對骨質疏松癥的認識更為深刻,依從性更高,跌倒和再骨折發生率顯著下降。跟國外相比,目前我國椎體骨折術后康復主要由康復治療師和臨床醫生來主導,多學科協作尚處于起步階段[23?24]。本證據總結推薦運動康復管理多學科協作有利于了解病人病情變化,及時調整治療措施以增加病人治療依從性,提高骨質疏松癥的治療效果,促進病人康復,降低再骨折發生率。
3.3 全面、準確評估椎體骨折術后病人的身心狀況是運動康復管理的基礎
本研究是在循證方法學的指導下按照“6S”證據模型[6],自上而下進行證據檢索,以獲取科學的最佳證據。參與本證據制定過程的人員包括研究人員、骨科資深臨床醫務人員和椎體骨折術后病人,在形成推薦意見和推薦等級的過程中,權衡利弊,也充分考慮了病人的意愿,具有較高的臨床適用性。目前臨床對于病人運動的具體評估內容尚未統一,醫護人員可根據病人情況給予針對性評估。研究推薦醫務人員要對椎體骨折病人進行術前、術后評估,骨質疏松性椎體骨折治療的國際共識(2023)也提出了關于身體評估的建議[18],澳大利亞運動與體育科學協會(ESSA)關于預防和管理骨質疏松癥的運動處方的立場聲明指出,運動處方應考慮個人的骨密度以及跌倒和骨折的臨床風險因素,包括年齡大、虛弱、肌少癥、身高下降、有骨質疏松家族史、背痛或骨關節炎、有骨折和跌倒史、已知影響骨代謝的某些疾病的存在、早期或手術誘導的更年期、睪酮水平低(男性)、長期使用某些藥物(如皮質類固醇)、膳食鈣不足、維生素D缺乏、過量飲酒、吸煙和以前的體育活動[17]。運動處方還應考慮步態、平衡、靈活性、轉移能力、運動范圍、肌肉力量(尤其是軀干、肘部、臀部和膝蓋伸肌)和視力。此外,還應考慮個人目標、偏好和興趣,以最大限度地提高鍛煉依從性和長期依從性[25]。因此,應根據病人身體情況、意愿等方面確定病人評估內容,但目前證據缺乏針對病人的有效性及安全性數據,有待進一步研究。
3.4 制訂嚴謹、全面、個性化的運動康復方案可促進病人身心康復
多項研究表明,盡早開始運動康復不僅可以提高椎體骨折術后病人機體功能和生活質量,還能降低相關并發癥發生率[22, 26?28]。本證據總結推薦在不影響骨折制動和骨折愈合的前提下,應指導病人盡早開始康復訓練。微創手術后12 h,病人即可嘗試坐起及站立,應采用主動運動與被動運動相結合、以主動運動為主的運動方式,在疼痛控制后,可考慮在脊柱支具保護下開始適度的早期下床活動,但是目前國內外尚未對具體的下床活動時間形成統一標準,應根據病人手術方式和病人的運動耐受性決定下床時間;國內外相關研究提出運動訓練主要包括有氧運動、平衡挑戰、抗阻訓練、沖擊練習等多種運動聯合,重點是漸進性肌肉強化活動,包括背伸肌強化和/或耐力運動,運動項目包括慢跑、快走、游泳、騎自行車等多種方式,背伸肌或主要肌肉群的阻力練習應在脊柱負荷最小的位置進行[29?31]。本證據總結推薦增加脊柱伸肌肌肉耐力的阻力練習應每天進行,以保持或改善姿勢,在理療師監督下行特定運動干預,每周2次或3次,持續3~8個月,內容為每次1 h的脊柱增力和姿勢訓練,或是30 min高強度漸進性抗阻和沖擊負荷訓練(硬舉、下蹲和過頭推舉)等,應指導有骨質疏松的女性根據需要調整鍛煉強度和總體活動量,避免出現體重不足或運動誘發的閉經。支具的使用尤其重要,介于軟、硬質支具之間的腰背肌輔助訓練支具可以固定軀干、保護胸腰椎,起到鍛煉腰背肌的作用,根據椎體壓迫性骨折的嚴重程度,建議使用8~12 周的支撐物。
3.5 運動康復管理的注意事項
本證據總結推薦運動應該考慮個人的目標、偏好和興趣,以便最大限度地堅持鍛煉和長期遵守,在選擇運動類型時,要考慮跌倒的風險和脊柱的負荷。許琳等[32]研究表明,跌倒是骨質疏松性骨折的獨立危險因素,跌倒除了會損傷身體健康外,還會影響病人情緒,導致病人對日常活動產生恐慌和抗拒的心理。在跌倒恐懼的影響下會影響活動效果,造成生活質量下降。本證據總結建議改善病人的居家環境,以預防跌倒,這與劉悅等[33]研究一致。同時,推薦在任何類型的運動中,確保脊柱直立和避免不良的脊柱負荷(即快速、重復、負重或末端屈曲,或扭轉脊柱,或聯合負荷)是非常重要的。在臨床實踐過程中,醫護人員應結合病人的實際需求,充分考慮病人自身條件,選擇合適的運動類型、時機、頻率和強度,保證病人安全。
4 小結
本研究從運動康復團隊、運動評估、運動計劃、運動時機、運動方式、運動頻率與強度、支具使用和運動注意事項8個方面總結出26條運動康復管理證據,可為骨科臨床醫護人員開展椎體骨折術后病人運動康復提供循證依據。然而,本研究證據多來源于國外關于椎體骨折術后病人運動康復等方面的研究,國內關于椎體骨折術后病人運動評估和運動方案制定的研究較少,建議未來開展相關研究,并將臨床實踐與我國實際背景相結合,開展證據的轉化和應用,為臨床實踐提供更具體的指導。
參考文獻:
[1] 許正偉,郝定均,程黎明,等.骨質疏松性椎體壓縮骨折椎體強化術后康復治療指南(2022版)[J].中華創傷雜志,2022,38(11):961-972.
[2] 中華醫學會骨質疏松和骨礦鹽疾病分會.骨質疏松性椎體壓縮性骨折診療與管理專家共識[J].中華骨質疏松和骨礦鹽疾病雜志,2018,11(5):425-437.
[3] SIMON M,KATES S L.A guide to improving the care of patients with fragility fractures,edition 2[J].Geriatric Orthopaedic Surgery & Rehabilitation,2015,6(2):58-120.
[4] RASHA A I,COLLIS E.Metastatic spinal cord compression:diagnosis and management[J].BMJ,2016,353:i2539.
[5] KAMPER S J,APELDOORN A T,CHIAROTTO A,.Multidisciplinary biopsychosocial rehabilitation for chronic low back pain:Cochrane systematic review and meta-analysis[J].BMJ,2015,350:h444.
[6] 胡雁,郝玉芳,李曉玲,等.循證護理學[M].2版.北京:人民衛生出版社,2019:1.
[7] 周英鳳,顧鶯,胡雁,等.JBI循證衛生保健中心對關于不同類型研究的質量評價工具——患病率及分析性橫斷面研究的質量評價[J].護士進修雜志,2018,33(3):219-221.
[8] 王春青,胡雁.JBI證據預分級及證據推薦級別系統(2014版)[J].護士進修雜志,2015,30(11):964-967.
[9] BECKER C B.Evaluation and treatment of premenopausal osteoporosis[EB/OL].[2023-10-12].https://www.uptodate.com/contents/zh-Hans/evaluation-and-treatment-of-premenopausal-osteoporosis?search=Evaluation%20and%20treatment%20of%20premenopausal%20osteoporosis&source=search_result&selectedTitle=1~150&usage_type= default&display_rank=1.
[10] KADO M M.Hyperkyphosisinolderpersons[EB/OL].[2023-10-12].https://www.uptodate.com/contents/hyperkyphosis-in-older-persons?search=Hyperkyphosis%20in%20older%20persons& source=search_result&selectedTitle=1~150&usage_type=default& display_ rank=1.
[11] ROSEN H N.Osteoporotic thoracolumbar vertebral compression fractures clinical manifestations and treatment[EB/OL].[2023-10-12].https://www.uptodate.com/contents/zh-Hans/osteoporotic-thoracolumbar-vertebral-compression-fractures-clinical-manifestations-and-treatment?search=Osteoporotic%20thoracolumbar%20vertebral%20compression%20fracturesClinical%20manifestations%20and%20treatment&source=search_result&selectedTitle=1~150&usage_type=default&display_ rank=1.
[12] GREGORY H W,ROACH K E,NITHMAN R W,.Physical therapist management of patients with suspected or confirmed osteoporosis:a clinical practice guideline from the academy of geriatric physical therapy[J].Journal of Geriatric Physical Therapy,2022,44(2):E106-E119.
[13] 袁濤,王忠太.骨質疏松癥康復指南(上)[J].中國康復醫學雜志,2019,34(11):1265-1272.
[14] 石秀娥,方國恩,楊克虎,等.骨質疏松癥康復指南(下)[J].中國康復醫學雜志,2019,34(12):1511-1519.
[15] GREGSON C L,ARMSTRONG D J,BOWDEN J,.UK clinical guideline for the prevention and treatment of osteoporosis[J].Archives of Osteoporosis,2022,17(1):58.
[16] NIEMEIJER A,LUND H,STAFNE S N,.Adverse events of exercise therapy in randomised controlled trials:a systematic review and meta-analysis[J].British Journal of Sports Medicine,2020,54(18):1073-1080.
[17] BECK B R,DALY R M,SINGH M A,.Exercise and Sports Science Australia(ESSA) position statement on exercise prescription for the prevention and management of osteoporosis[J].Journal of Science and Medicine in Sport,2017,20(5):438-445.
[18] PONZANO M,TIBERT N,BRIEN S,.International consensus on the non-pharmacological and non-surgical management of osteoporotic vertebral fractures[J].Osteoporosis International,2023,34(6):1065-1074.
[19] GIANGREGORIO L M,MCGILL S,WARK J D,.Too Fit To Fracture:outcomes of a Delphi consensus process on physical activity and exercise recommendations for adults with osteoporosis with or without vertebral fractures[J].Osteoporosis International,2015,26(3):891-910.
[20] 毛海青,周非非,蔡思逸.椎體成形術和椎體后凸成形術加速康復實施流程專家共識[J].中華骨與關節外科雜志,2019,12(8):561-571.
[21] PINTO D,ALSHAHRANI M,CHAPURLAT R,.The global approach to rehabilitation following an osteoporotic fragility fracture:a review ofthe rehabilitation working group of the International Osteoporosis Foundation(IOF) Committee of Scientific Advisors[J].Osteoporosis International,2022,33(3):527-540.
[22] INDERJEETH C A,RAYMOND W D,BRIGGS A M,.Implementation of the Western Australian Osteoporosis Model of Care:a fracture liaison service utilising emergency department information systems to identify patients with fragility fracture to improve current practice and reduce re-fracture rates:a 12-month analysis[J].Osteoporosis International,2018,29(8):1759-1770.
[23] 侯學峰,牛瑞紅,王紅瑞,等.腰椎間盤突出癥術后患者康復訓練的最佳證據總結[J].中華現代護理雜志,2022,28(6):763-769.
[24] 衛斐,姚靜,郭陽丹,等.專科護士主導的“1+2+X”協同服務模式在骨質疏松性椎體壓縮性骨折病人康復護理中的應用[J].護理研究,2021,35(16):2998-3000.
[25] MIYAMOTO G C,FRANCO K F M,VAN DONGEN J M,.Different doses of pilates-based exercise therapy for chronic low back pain:a randomised controlled trial with economic evaluation[J].British Journal of Sports Medicine,2018,52(13):859-868.
[26] AMAKO M,ARAI T,IBA K,.Japanese Orthopaedic Association(JOA) clinical practice guidelines on the management of lateral epicondylitis of the humerus:secondary publication[J].Journal of Orthopaedic Science,2022,27(3):514-532.
[27] GOODWIN V A,HALL A J,ROGERS E,.Orthotics and taping in the management of vertebral fractures in people with osteoporosis:a systematic review[J].BMJ Open,2016,6(5):e010657.
[28] BARKER K L,NEWMAN M,STALLARD N,.Physiotherapy rehabilitation for osteoporotic vertebral fracture:a randomised controlled trial and economic evaluation(PROVE trial)[J].Osteoporosis International,2020,31(2):277-289.
[29] STANGHELLE B,BENTZEN H,GIANGREGORIO L,.Effects of a resistance and balance exercise programme on physical fitness,health-related quality of life and fear of falling in older women with osteoporosis and vertebral fracture:a randomized controlled trial[J].Osteoporosis International,2020,31(6):1069-1078.
[30] NAKAYAMA A,MAJOR G,HOLLIDAY E,.Evidence of effectiveness of a fracture liaison service to reduce the re-fracture8PuD5jnCAtLXZzSxFUa+/Q== rate[J].Osteoporosis International,2016,27(3):873-879.
[31] MATHEW S A,VARGHESE P,KUYS S S,.Gait outcomes of older adults receiving subacute hospital rehabilitation following orthopaedic trauma:a longitudinal cohort study[J].BMJ Open,2017,7(7):e016628.
[32] 許琳,嚴立群,吳爭艷.老年骨質疏松性椎體壓縮骨折患者認知衰弱現狀及其與跌倒恐懼的關系[J].護理實踐與研究,2022,19(18):2741-2745.
[33] 劉悅,米紅.居住環境對老年人跌倒風險的影響分析——基于中國城鄉老年人生活狀況抽樣調查2015年數據[J].人口與發展,2021,27(3):123-132.
(本文編輯崔曉芳)
基金項目中華醫學會雜志社2021—2022年護理學科研究項目,編號:CMAPH?NRG2021012
作者簡介湯遲,主管護師,碩士
通訊作者祝凱,E?mail:ZKNL1210@163.com
引用信息湯遲,路夢新,周丹,等.椎體骨折病人術后運動康復的證據總結[J].護理研究,2024,38(21):3839?3845.

