2 型轉谷氨酰胺酶對人膠質母細胞瘤細胞U251放射敏感性的影響






摘 要:為探討2 型轉谷氨酰胺酶( transglutaminase 2,TG2) 對膠質母細胞瘤( glioblastoma,GBM) 放射敏感性的影響。通過生信分析TG2 表達與膠質瘤病人預后的關系,并分析了其在GBM 放射抵抗細胞株U251 中的水平;瞬時轉染得到TG2 過表達細胞( U251-TG2) 或空載細胞( U251-EV) ;CCK8 法繪制生長曲線;transwell 檢測細胞遷移能力;不同劑量X 射線照射后,檢測細胞克隆形成能力、ROS 水平;并通過免疫熒光檢測γ-H2AX 水平;Westernblot 檢測自噬關鍵分子Beclin-1、LC3 及mTOR 磷酸化水平。結果顯示,TG2 高表達膠質瘤患者具有更差的無進展間隔期及總生存期,TG2 在放射抵抗型U251 中的表達顯著高于野生型U251;U251-TG2 細胞增殖能力高于U251-EV,且前者遷移能力高于后者;經X 射線照射后,U251-TG2 細胞克隆形成率高于U251-EV,前者ROS 水平及γ-H2AX 熒光焦點數均低于后者;自噬關鍵蛋白Beclin-1 及自噬活性指標LC3-Ⅱ / Ⅰ比值在U251-TG2 的水平均高于U251-EV,且前者mTOR 磷酸化水平低于后者。實驗結果證明,X 射線照射后,TG2 可能通過抑制mTOR 磷酸化的方式促進自噬,進而降低GBM 細胞U251 的放射敏感性。
關鍵詞:膠質母細胞瘤;2 型轉谷氨酰胺酶;放射敏感性
中圖分類號:Q274 文獻標識碼:A
膠質母細胞瘤( glioblastoma,GBM) 是一種高度侵襲性的原發性腦腫瘤,全世界每年發病約17萬例。傳統的外科手術、放療以及同時輔以替莫唑胺,是治療 GBM 的主要方式,但過去的20 年并未觀察到GBM 生存率的顯著改善[1] ,中位生存期為12 ~ 15 個月,只有5% ~ 7%的患者存活超過5 年。放療是包括GBM 在內的實體瘤傳統治療方式之一,可改善腫瘤的局部控制、提高患者生存期。但 GBM 對放療并不敏感,GBM 患者經常出現放療抵抗,這是其死亡率高的主要原因之一[ 2-3] 。因此,闡明GBM 放射抵抗機制、尋找放射抵抗的關鍵靶點對于提高放療療效迫在眉睫。
2 型轉谷氨酰胺酶( transglutaminase 2,TG2)作為轉谷氨酰胺酶(transglutaminases, TGs))家族成員,主要催化蛋白質的翻譯后修飾,產生具有穩定功能的共價交聯[4] ,參與多種疾病生理過程。研究顯示,TG2 高表達與胃癌的病理分級密切相關,并與胃癌患者生存率較低有關,它可通過抑制TRIM21 介導的STAT1 泛素化降解促進胃癌的惡性進展[5] ; 下調TG2 可通過調節 IL - 6/ JAK/STAT3 信號通路抑制 T 細胞淋巴瘤細胞增殖[6] ;抑制TG2 可通過調節c/ EBPβ 信號轉導逆轉膠質瘤干細胞的間質轉化[7] ;等等。目前,TG2 與腫瘤放射敏感性相關研究鮮有報道。
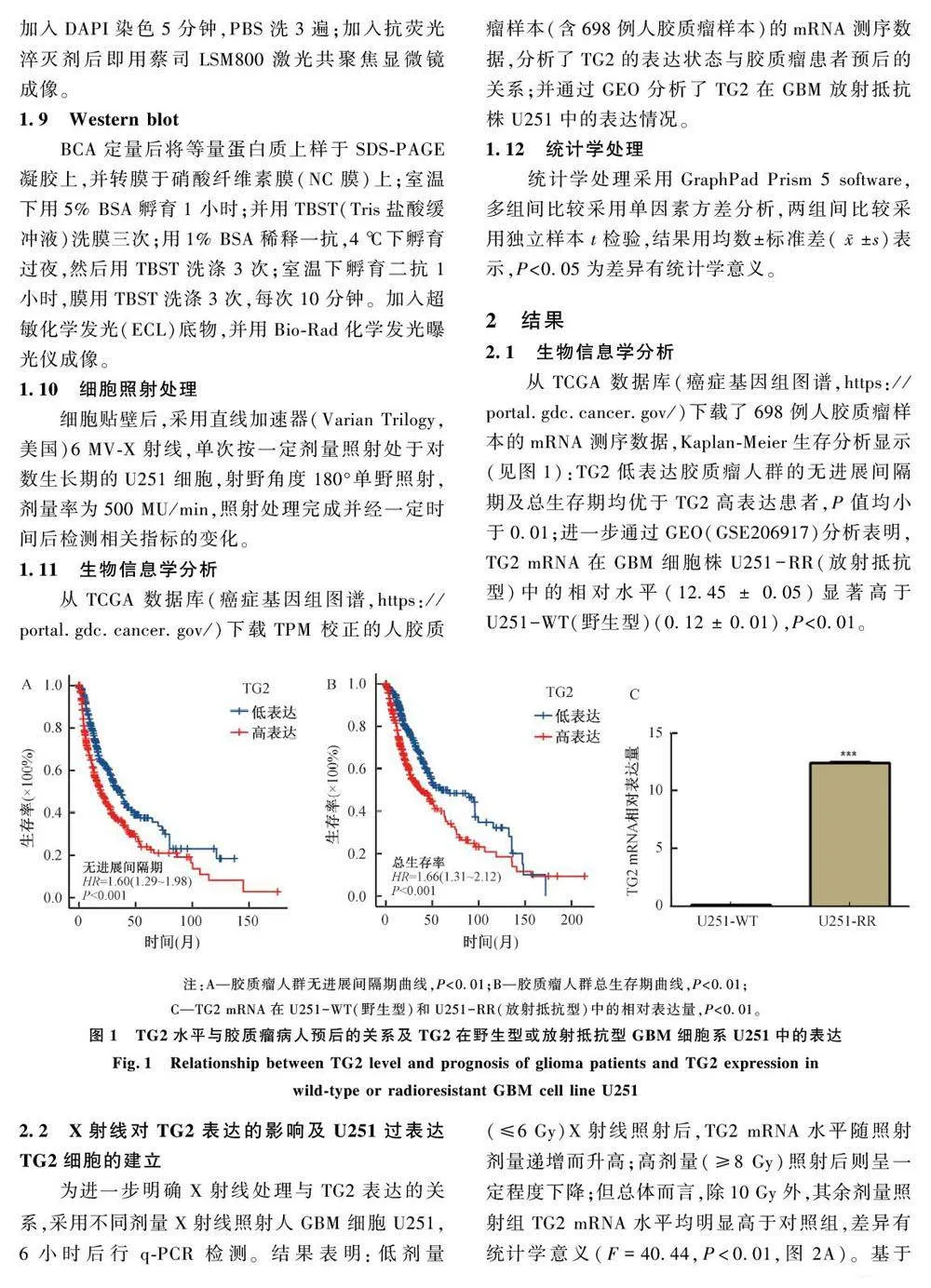
前期,課題組通過TCGA 數據分析發現,TG2的表達與膠質瘤患者的預后不良有關;進一步通過GEO 分析發現,TG2 mRNA 在人GBM 放射抵抗細胞株U251 中的水平顯著高于野生型細胞株,且U251 經不同劑量X 射線照射后TG2 mRNA 呈不同程度上調,故本研究通過對GBM 細胞U251 行TG2 過表達,初步探討了X 射線作用下,TG2 對U251 細胞放射敏感性的影響及其可能機制。

