PVP術后導尿管拔除前膀胱灌注生理鹽水的效果觀察

【摘" 要】
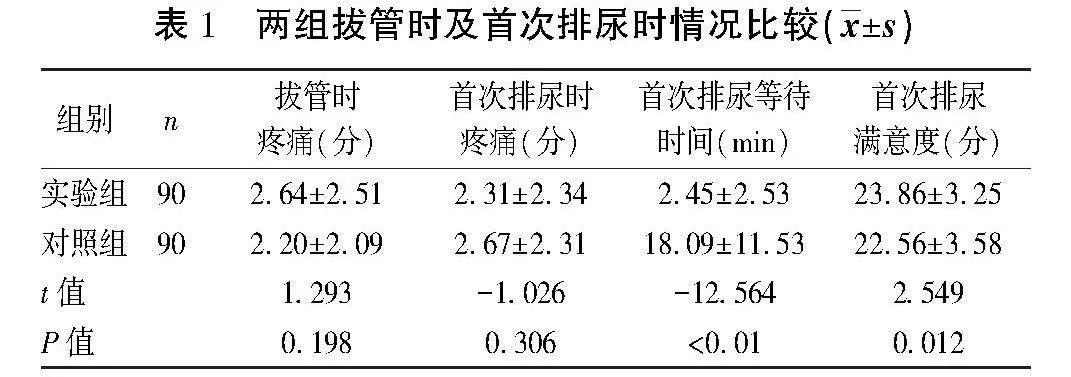
目的:探討前列腺增生(BPH)患者經尿道前列腺綠激光汽化術(PVP)后導尿管拔除前膀胱灌注生理鹽水的效果。方法:選取2020年9月1日~2021年12月31日就診于泌尿外科行PVP的180例BPH患者作為研究對象,應用單盲法隨機分為實驗組和對照組各90例。實驗組拔除導尿管前采用膀胱沖洗器灌注生理鹽水200~250 ml(或出現嚴重尿意)后再緩慢拔除導尿管,對照組采用常規拔除導尿管法,用注射器將空虛狀態膀胱的氣囊內注射用水抽盡后,緩慢拔除導尿管。比較兩組拔管時及首次排尿時的疼痛程度[采用數字評價量表(NRS)]、排尿等待時間、排尿滿意度、術前及排尿前焦慮程度[采用漢密頓焦慮量表(HAMA)]。結果:兩組拔管時疼痛、首次排尿時疼痛及術前HAMA評分比較差異無統計學意義(P>0.05);實驗組術后首次排尿等待時間短于對照組(Plt;0.01),首次排尿滿意度評分高于對照組(Plt;0.05),排尿前HAMA評分低于對照組(Plt;0.05)。結論:BPH患者行PVP術后導尿管拔除前膀胱灌注生理鹽水可縮短首次排尿等待時間,提高患者滿意度,減輕排尿焦慮。
【關鍵詞】
前列腺增生;經尿道前列腺綠激光汽化術;膀胱灌注;導尿管拔除
中圖分類號:R473.6" 文獻標識碼:B" DOI:10.3969/j.issn.1006-7256.2024.20.038" 文章編號:1006-7256(2024)20-0126-03
[基金項目]天津市人民醫院科研項目(編號:2020YJHL029)。
前列腺增生(BPH)是老年男性常見病,研究表明其發病率會隨著年齡的增加而逐漸升高,在60歲老年男性人群中發病率已過半,且在80歲老年男性人群中發病率高達83%,是老年男性下尿路癥狀最常見的原因之一,嚴重影響生活質量[1]。BPH主要表現為膀胱刺激征及因增生前列腺阻塞尿路產生的梗阻性癥狀。膀胱刺激征主要表現為尿頻、尿急、夜尿增多、急迫性尿失禁等;排尿梗阻癥狀主要以排尿無力、尿線變細和尿滴瀝、血尿、尿潴留為主,不及時治療,嚴重時會出現感染、腎盂積水、尿毒癥等并發癥。經濟、有效的BPH治療方法,對提高患者生活質量具有重要意義。由于合并多種內科疾病的老年患者逐漸增多,且全身條件相對較差,對手術治療的耐受度有所減弱,經尿道前列腺綠激光汽化術(PVP)治療BPH療效及安全性已被研究證實[2]。PVP可縮小良性前列腺增生癥患者前列腺體積,改善尿動力學及臨床癥狀,提高手術效果,降低術后勃起功能障礙發生率。PVP術后一般需留置導尿管3~5 d,部分患者拔除導尿管后可能因膀胱頸和尿道水腫、膀胱內血塊堵塞等原因,出現排尿困難甚至尿潴留,增加患者身心痛苦和經濟損失。傳統方式在導尿管拔除時由于抽吸三腔導尿管水囊后的縱皺易劃傷尿道黏膜,導致患者疼痛,精神緊張,出現膀胱刺激征、血尿等不良反應。據報道,約94%的男性患者在拔除導尿管過程中有不同程度的不適感,且常規拔除導尿管后往往采用自然飲水法,依靠患者自身尿液評估排尿情況,可能導致排尿狀況評估延后,因排尿感及炎性刺激等因素持續存在,造成患者欲排尿卻不能,甚至需重新留置導尿管,增加患者焦慮情緒的同時也加重了經濟負擔[3]。且以往多項改良拔除導尿管方法繁瑣,雖具有良好效果但一定程度上增加了臨床醫療成本、患者經濟負擔及護理人員工作量[4-6]。灌注拔管具有操作簡便、經濟成本低的優勢,本研究在以往灌注拔管研究的基礎上增加了對患者心理焦慮、排尿滿意度指標的收集,效果滿意。現報告如下。
1" 資料與方法
1.1" 臨床資料" 選取2020年9月1日~2021年12月31日就診于泌尿外科行PVP的180例BPH患者作為研究對象。納入標準:年齡50~86歲;符合BPH診斷及手術適應證,接受PVP;本人(監護人)簽署知情同意書。排除標準:合并逼尿肌功能減退、神經源性膀胱;合并前列腺癌;合并膀胱頸硬化及尿道狹窄;由前列腺中葉導致的梗阻或中葉明顯突入膀胱;存在尿路感染;存在影響懸吊裝置進入前列腺段尿道的情況;術前存在中樞系統疾病導致的尿失禁;術前肉眼血尿;術前存在尿道疼痛;交流困難患者。應用單盲法隨機分為實驗組和對照組各90例。對照組年齡56~86(70.39±7.89)歲;體質量指數(BMI)(24.13±3.19);前列腺大小(62.62±25.66)ml;前列腺特異性激素(PSA)(5.47±4.56)ng/ml;中位前列腺特異性癥狀評價指標(IPSS)23(IQR 20,26)分;中位健康狀況評分(Qol)5(IQR 4,5)分。實驗組年齡52~84(69.49±7.86)歲;BMI(24.87±3.13);前列腺體積(59.52±24.14)ml;PSA(5.17±4.19)ng/ml;中位IPSS 23(IQR 20,26)分;中位Qol評分5(IQR 4,5)分。兩組一般資料比較差異無統計學意義(P>0.05)。本研究經醫院醫學倫理委員會審批通過。
1.2" 方法" 對照組采用常規拔除導尿管法,用注射器將空虛狀態膀胱的氣囊內注射用水抽盡后,緩慢拔出導尿管;實驗組在尿道口消毒后,行膀胱生理鹽水灌注。使用膀胱沖洗器沿導尿管向膀胱內灌注生理鹽水200~250 ml(或出現嚴重尿意)后停止灌注,過程中如有液體自尿道口溢出則停止灌注,用無菌注射器抽盡導尿管氣囊內液體,再進行常規拔管操作。實驗組和對照組拔管后,指導患者多飲水以增加排尿。分別在術前(術前48 h)和首次排尿前完成焦慮情緒評估,并在兩組術后拔除導尿管后完成首次排尿疼痛評分、排尿滿意度評分及首次排尿等待時間的記錄。
1.3" 觀察指標" ①比較兩組拔管時及首次排尿時情況:采用數字評價量表(NRS)作為患者拔管時、首次排尿時疼痛評價指標,由0~10共11個數字表示不同程度的疼痛,0表示無痛,1~3表示輕度疼痛,4~6表示中度疼痛,7~9表示重度疼痛,10表示劇痛。采用自制的首次排尿滿意度問卷,評估首次排尿的滿意程度,問卷包括排尿等待時間、排尿通暢程度、尿不盡感、尿線變化、間斷排尿現象、用力排尿現象6個項目,從“惡化”“無變化”“輕度好轉”“中度好轉”“明顯好轉”分別計1~5分。患者根據自身實際感受填寫分數,分值越高滿意度越高。②比較兩組不同時間焦慮情緒:采用漢密頓焦慮量表(HAMA)對患者排尿焦慮情況進行評分,包括14個項目,分數與患者焦慮程度呈負相關。
1.4" 統計學方法" 采用SPSS 22.0統計學軟件分析相關數據。符合正態分布的計量資料采用x±s表示,不符合正態分布的采用中位數與四分位距(P25,P75)表示;計數資料采用例數和百分比表示,行χ2檢驗。以Plt;0.05為差異有統計學意義。
2" 結果
2.1" 兩組拔管時及首次排尿時情況比較" 見表1。
2.2" 兩組不同時間HAMA評分比較" 見表2。
3" 討論
圍術期醫療質量與患者術后康復效果相關,良好的圍術期醫療往往能讓患者生理及心理狀況在短時間內恢復良好[7]。本研究采用PVP治療BPH,早期前列腺汽化手術激光功率低、手術時間長,隨著激光系統由最初的80 W逐步換代為目前常用的180 WXPS系統,被美國泌尿外科協會、歐洲泌尿外科協會推薦替代經尿道前列腺電切術(TURP)術式治療BPH[8]。綠激光組織汽化效率明顯提高,每次對軟組織汽化的滲透深度只有表淺的800 μm,在對前列腺病變區域精準汽化的同時,還可減少不必要的損傷,包膜處幾乎無血供。多項研究表明其應用在前列腺增生手術中,可降低術中出血量,術后并發癥少,臨床治療效果安全有效[9-10],且可縮短術后膀胱沖洗時間、導尿管留置時間,使患者盡快恢復自主排尿,縮短住院時間[11]。傳統TURP由于手術切口的炎性反應及手術導致膀胱頸、尿道水腫等問題,在治療后發生排尿困難、尿潴留風險更高,且30%~40%患者術后會發生尿失禁,主要并發癥為尿道狹窄和膀胱鏡攣縮,5年后再處理率為3.0%~14.5%,患者術后生活質量較差[12]。
本研究優化PVP后拔除導尿管方式,以提高患者術后療效、減輕心理痛苦、提升滿意度。在導尿管拔除前行膀胱生理鹽水灌注,通過刺激膀胱功能,促進患者恢復自主排尿功能,降低常規方法拔除導尿管后由于導尿管氣囊生理鹽水抽空,完全充盈的氣囊處于癟陷的狀態,在氣囊表面出現縱皺而造成患者疼痛、不能自主排尿等一系列問題,同時也降低了二次導尿風險,減少醫務人員的工作量。優化后的拔除導尿管方式以提高患者術后順利排尿率(有排尿需求時不需要任何誘導方法就能自主排出,為自主排尿成功)為基礎,利用膀胱的生理適應性,將拔除導尿管的時間選取在患者生理鹽水灌注后膀胱充盈或膀胱未充盈但有明顯尿意時,此時患者自身排尿反射已建立,醫護給予輕量輔助患者就可順利排尿[13]。研究顯示,BPH術后前列腺存在創面,且尿道黏膜可能因留置導尿管或拔除導尿管過程中發生損傷,前列腺創面及尿道損傷會增加術后炎癥發生風險,增加患者尿道疼痛、不能恢復自主排尿的可能性[14]。本研究中,實驗組將200~250 ml生理鹽水(或最大承受容量lt;200 ml)注入膀胱,灌注的生理鹽水沖洗前列腺窩累積的炎性分泌物,減少炎性分泌物對前列腺創面的刺激,且減輕拔除導尿管時由于抽吸氣囊生理鹽水后形成的縱皺對尿道的損傷,從而減輕拔除導尿管的刺激和疼痛感受。過往改良版拔除導尿管研究方法操作過程較繁瑣,如使用丁卡因膠漿等麻醉藥品,拔管前抬高患者床頭、分離引流袋和導尿管接口充分引流殘余尿液等,或強化對患者的健康教育,但健康教育的掌握受認知、受教育程度、理解能力等的影響,效果因人而異,在一定程度上增加了臨床的醫療成本、患者的經濟負擔或臨床護理人員的工作量。本研究在既往膀胱灌注生理鹽水拔除導尿管研究的基礎上增加了患者焦慮及排尿滿意度的觀察指標,進一步驗證BPH患者行PVP后導尿管拔除前膀胱灌注生理鹽水對患者的疼痛、排尿等待時間、焦慮及排尿滿意度的影響,探討PVP術后優化導尿管拔除方法的臨床意義。
本研究樣本量為180例,PVP后改良拔除導尿管法僅納入疼痛、首次排尿等待時間、焦慮程度及排尿滿意度為評價指標,缺乏拔除導尿管后尿常規的檢測,對炎性指標對比無臨床數據,無法評估該方法對尿路感染有無影響。本研究僅納入我科行PVP的BPH患者,對行經尿道膀胱病損激光燒灼術等其他泌尿科常見術式或長期留置導尿管患者拔除導尿管方法是否適用仍需進行進一步研究。
綜上所述,BPH患者行PVP后導尿管拔除前膀胱灌注生理鹽水是一種操作簡單、成本較低,效果較理想的方法,在不過分增加患者醫療成本、不使用麻醉藥品、不加大臨床護士工作量的前提下,縮短了患者首次排尿等待時間,改善了首次排尿焦慮,提高了首次排尿滿意度,降低了由于拔除導尿管后排尿困難需二次導尿的風險,是一種安全、有效、經濟的干預方法,可進一步提高患者對臨床治療、護理的滿意度。未來可繼續研究該方法在尿路感染、泌尿外科不同術式、不同留置時間導尿管中的應用效果。
參 考 文 獻
[1]" Teo JS,Lee YM,Ho HSS.An update on transurethral surgery for benign prostaticobstruction[J].Asian J Urol,2017,4(3):195-198.
[2]汪群鋒,梁朝朝,朱勁松,等.經尿道前列腺180W直出式綠激光汽化切除術治療前列腺增生的臨床療效觀察[J].中華男科學雜志,2020,26(9):793-797.
[3]俞丹,張巧珍,蘇美霞.品管圈活動在降低術后患者拔除尿管不適率中的應用[J].當代護士(中旬刊),中旬刊,2017(3):119-122.
[4]孔偉琳,盧海慶,李冰麗,等.不同方法拔除前列腺電切術后導尿管對疼痛的影響[J].世界最新醫學信息文摘,2019,19(38):200-203.
[5]張智巧,郭曉敏,盧煒嬌,等.改良拔尿管法在前列腺增生術后患者中的應用[J].齊魯護理雜志,2018,24(22):108-110.
[6]黎海新,盧海慶,楊鳳珍,等.兩種拔管法在前列腺電切術后拔除導尿管的效果觀察[J].臨床醫藥文獻電子雜志,2019,6(57):151-153.
[7]王麗芳,鐘小琳,鐘招明.以最佳證據總結為指導的護理模式在前列腺等離子剜切術患者中的應用[J].齊魯護理雜志,2022,28(20):84-87.
[8]Enikeev D,Misrai V,Rijo E,et al.EAU,AUA and NICE guidelines on surgical and minimally invasive treatment of benign prostate hyperplasia:a critical appraisal of the guidelines using the AGREE-ⅡTool[J].UrolInt,2022,106(1):1-10.
[9]王二朋,戴廷山,王海江,等.160 W綠激光汽化術微創治療高危良性前列腺增生的療效及安全性[J].臨床與病理雜志,2021,41(8):1850-1855.
[10]張浩.經尿道前列腺等離子電切術與綠激光汽化術治療良性前列腺增生患者的臨床效果比較[J].醫療裝備,2023,36(24):64-66.
[11]朱建,李小鑫,解呂中.經尿道前列腺綠激光汽化切除與鈥激光剜除治療良性前列腺增生的療效對比分析[J].微創泌尿外科雜志,2018,7(5):342-345.
[12]J.Rassweiler,D.Teber,R.Kuntz,et al.Complications of transurethral resection of the prostate(TURP)-incidence,management,and prevention[J].European Urology,2006,50(5):969-980.
[13]朱翔,胡世俊.留置尿管拔除后尿潴留相關因素分析及預防措施[J].護理實踐與研究,2009,6(10):74-75.
[14]黃麗芳,巫冬梅,韓東鏵,等.改進拔尿管方法在前列腺增生電切術后留置三腔尿管患者臨床干預中的應用[J].醫學理論與實踐,2022,35(5):866-867.
本文編輯:路曉楠" 2024-06-03收稿

