急診與擇期腹腔鏡膽囊切除術對慢性結石性膽囊炎急性發作的治療效果



【摘要】 目的:對比分析急診腹腔鏡膽囊切除術(LC)與保守治療后擇期行LC在慢性結石性膽囊炎(CCC)急性發作中的臨床效果。方法:選擇2021年1月—2024年1月于萍鄉市第三人民醫院就診的78例CCC急性發作患者為研究對象,按隨機數字表法分為急診LC組、擇期LC組,各39例。急診LC組于發病72 h內行急診LC,擇期LC組保守治療后行擇期LC。比較兩組圍手術期指標、血清指標、胃腸功能恢復情況及術后并發癥。結果:擇期LC組術中失血量少于急診LC組,手術時間、術后住院時間均短于急診LC組(Plt;0.05)。術后1 d,兩組間接膽紅素(IBIL)、總膽汁酸(TBA)水平均較術前明顯升高,擇期LC組IBIL、TBA、鈣離子(Ca2+)水平均較急診LC組低(Plt;0.05)。擇期LC組腸鳴音恢復、排氣、排便時間均較急診LC組早(Plt;0.05)。擇期LC組術后并發癥發生率低于急診LC組(Plt;0.05)。結論:保守治療后擇期行LC可以減少CCC急性發作患者術中失血量,縮短術后恢復時間,術后并發癥更少。
【關鍵詞】 慢性結石性膽囊炎急性發作 腹腔鏡膽囊切除術 急診手術 保守治療 擇期手術 并發癥
Effect of Emergency and Elective Laparoscopic Cholecystectomy on Acute Attack of Chronic Calculus Cholecystitis/ZHANG Bin, XUE Feng, TANG Feng. //Medical Innovation of China, 2024, 21(34): 0-066
[Abstract] Objective: To compare and analyze the clinical effect of emergency laparoscopic cholecystectomy (LC) and selective LC after conservative therapy in acute attack of chronic calculous cholecystitis (CCC). Method: A total of 78 patients with acute attack of CCC treated in the Third People's Hospital of Pingxiang City from January 2021 to January 2024 were selected as the study objects, and were divided into the emergency LC group and the elective LC group according to random number table method, with 39 cases in each group. The emergency LC group received emergency LC within 72 h of onset, and the elective LC group received elective LC after conservative therapy. Perioperative indexes, serum indexes, gastrointestinal function recovery and postoperative complications were compared between the two groups. Result: The intraoperative blood loss in the elective LC group was less than that in the emergency LC group, and the operative time and postoperative hospital stay were shorter than those in the emergency LC group (Plt;0.05). 1 day after surgery, the levels of indirect bilirubin (IBIL) and total bile acid (TBA) in both groups were significantly higher than those before surgery, and the levels of IBIL, TBA and calcium ion (Ca2+) in the elective LC group were lower than those in the emergency LC group (Plt;0.05). The time of bowel sound recovery, exhaust gas and defecation in elective LC group were earlier than those in emergency LC group (Plt;0.05). The incidence of postoperative complications in the elective LC group was lower than that in the emergency LC group (Plt;0.05). Conclusion: Elective LC after conservative therapy can reduce intraoperative blood loss, shorten postoperative recovery time and reduce postoperative complications in patients with acute attack of CCC.
[Key words] Acute attack of chronic calculous cholecystitis Laparoscopic cholecystectomy Emergency surgery Conservative therapy Elective surgery Complication
First-author's address: Department of General Surgery, the Third People's Hospital of Pingxiang City, Pingxiang 337000, China
doi:10.3969/j.issn.1674-4985.2024.34.015
慢性結石性膽囊炎(CCC)急性發作是一種常見的急腹癥,其發生率逐年增加,已成為臨床常見的急診病癥之一[1]。CCC急性發作伴有腹痛、發熱、惡心嘔吐等臨床表現,嚴重者可發展為膽囊穿孔、膽石性膽管炎等,嚴重威脅患者生命安全[2]。隨著腹腔鏡技術和器械的不斷發展,腹腔鏡膽囊切除術(LC)作為治療膽囊炎的主要術式已得到廣泛應用,并且研究證實,相較于傳統開腹手術,LC優勢更明顯,如創傷小、出血少、術后疼痛輕等[3-4]。對于CCC急性發作患者,治療策略選擇一直是臨床醫生面臨的重要難題。急診LC可以迅速緩解癥狀、縮短住院時間、降低潛在風險[5],而擇期LC則具有手術準備充分、手術時間靈活、患者生理穩定等優點,二者存在不同的治療優勢[6]。既往膽囊炎外科治療指南指出,隨著CCC急性發作患者病情穩定,可以考慮行延期LC[7]。隨著治療方案的不斷優化及臨床經驗積累,急診LC和保守治療后擇期行LC對CCC急性發作患者而言是否存在獲益差距還需進一步探討。本研究選取急診LC與保守治療后擇期行LC治療CCC急性發作患者,比較兩種方法的臨床治療效果和安全性,旨在提高CCC急性發作患者的治療效果和安全性,現報道如下。
1 資料與方法
1.1 一般資料
選擇2021年1月—2024年1月于萍鄉市第三人民醫院就診的78例CCC急性發作患者為研究對象。納入標準:(1)符合CCC急性發作診斷標準[8];(2)符合LC指征;(3)患者依從性良好;(4)臨床資料完整。排除標準:(1)上腹部手術史、既往CCC發作史;(2)存在免疫抑制,如伴有原發性免疫缺陷、癌癥、風濕病、艾滋病、器官移植等;(3)合并心肺功能不全,無法控制的高血糖、高血壓;(4)合并其他膽管疾病、胰腺疾病。剔除標準:(1)自動退出;(2)隨訪丟失。按隨機數字表法將患者分為急診LC組、擇期LC組,各39例。本研究經本院醫學倫理委員會批準。患者或患者家屬知情同意本研究。
1.2 方法
急診LC組于發病72 h內行急診LC:患者仰臥位,常規麻醉、氣管插管后向腹腔內充氣(腹壓保持12 mmHg),建立工作通道。采用三孔法置入腹腔鏡,用探頭探查膽囊及周圍結構,使用電鉤將膽囊與肝組織、膽囊床進行分離,同時確保避開膽總管和肝動脈等重要結構,切除膽囊,確保無活動性出血,排出腹腔氣體,縫合皮膚切口并包扎。
擇期LC組保守治療后行擇期LC:保守治療措施包括飲食控制(避免高脂、高膽固醇食物和刺激性食物)、止痛(非甾體抗炎藥、鎮痛藥)、控制細菌感染(抗生素治療)等,在患者癥狀和體征穩定后進行LC,LC具體步驟同急診LC組。
1.3 觀察指標及判定標準
(1)圍手術期指標:觀察兩組術中失血量、手術時間和術后住院時間。(2)血清指標:術前(入院時)及術后1 d清晨抽取患者空腹靜脈血3 mL,使用全自動生化分析儀(型號:AU5800,生產廠家:貝克曼庫爾特)檢測間接膽紅素(IBIL)、總膽汁酸(TBA)、鈣離子(Ca2+)水平。(3)胃腸功能恢復情況:觀察兩組術后腸鳴音恢復、排氣、排便時間。(4)術后并發癥:觀察兩組患者切口感染、腹痛、腹腔感染、惡心嘔吐發生情況。
1.4 統計學處理
研究所得數據用SPSS 22.0軟件進行分析。計量資料用(x±s)表示,以獨立樣本t檢驗比較組間數據,以配對t檢驗比較組內數據;計數資料用率(%)表示,以字2檢驗比較組間數據。以Plt;0.05為差異有統計學意義。
2 結果
2.1 兩組基線資料比較
急診LC組男12例,女27例;年齡20~61歲,平均(43.59±5.67)歲;發病至入院時間6~72 h,平均(43.76±9.11)h;合并糖尿病5例;合并高血壓10例。擇期LC組男14例,女25例;年齡22~58歲,平均(42.80±5.23)歲;發病至入院時間6~72 h,平均(41.84±9.76)d;合并糖尿病5例;合并高血壓9例。兩組基線資料比較,差異均無統計學意義(Pgt;0.05),具有可比性。
2.2 兩組圍手術期指標比較
擇期LC組術中失血量少于急診LC組,手術時間、術后住院時間均短于急診LC組,差異均有統計學意義(Plt;0.05),見表1。
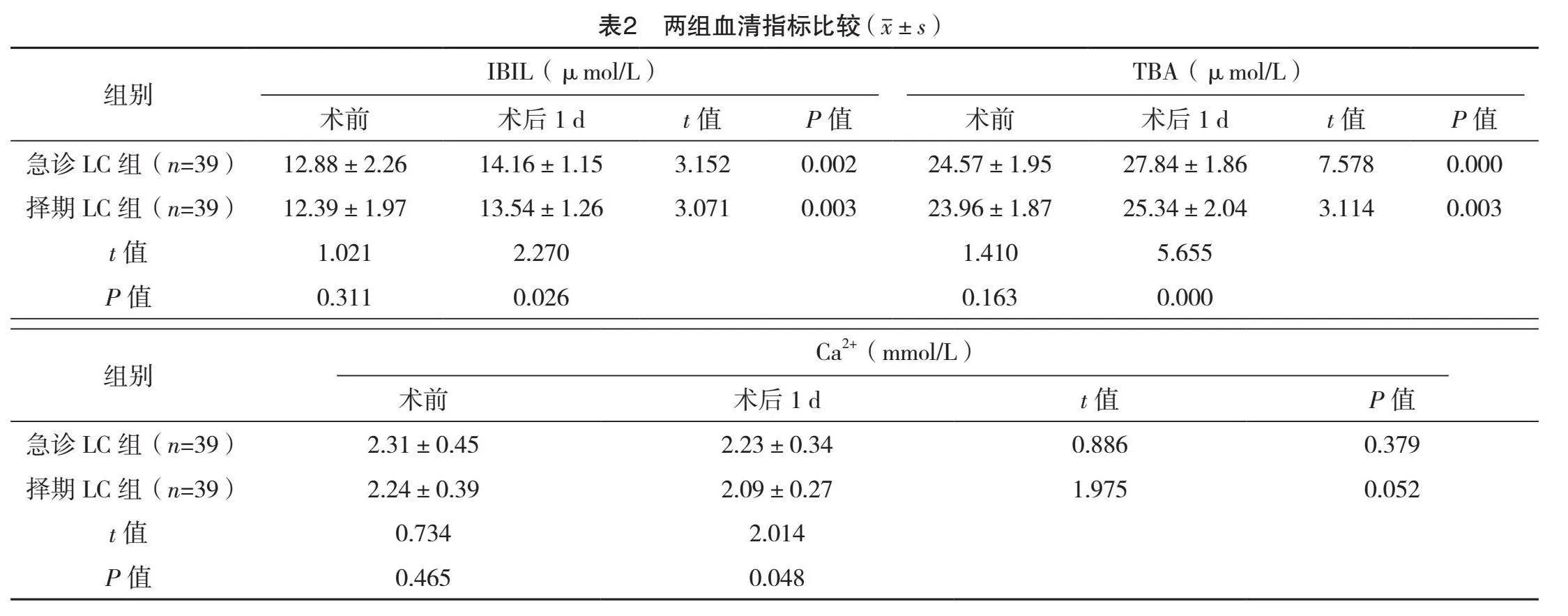
2.3 兩組血清指標比較
術前,兩組IBIL、TBA、Ca2+比較,差異均無統計學意義(Pgt;0.05);術后1 d,兩組IBIL、TBA水平較術前均明顯上升,擇期LC組IBIL、TBA、Ca2+水平均低于急診LC組,差異均有統計學意義(Plt;0.05)。見表2。
2.4 兩組胃腸功能恢復情況比較
擇期LC組腸鳴音恢復、排氣、排便時間均較急診LC組早,差異均有統計學意義(Plt;0.05),見表3。
2.5 兩組術后并發癥情況比較
擇期LC組術后并發癥發生率低于急診LC組,差異有統計學意義(字2=4.129,P=0.042),見表4。
3 討論
CCC急性發作通常是由于膽囊管阻塞致膽囊內膽汁淤積引起膽囊急性炎癥[9],據報道,結石阻塞是導致CCC急性發作的重要原因之一[10]。CCC急性發作臨床主要表現為劇烈右上腹痛、消化不良、發熱等,如果不及時治療,癥狀會進一步加重且持續,發展至后期可能會出現膽囊穿孔、膽囊膿腫等嚴重病變[11]。近年來,隨著飲食結構發生變化、生活壓力增加及診斷技術進步等,CCC急性發作率逐漸上升,尋找安全有效的治療策略對控制CCC急性發作及改善預后至關重要[12]。
本研究結果發現,相較急診LC,保守治療后擇期行LC可以減少CCC急性發作患者術中失血量,縮短手術、住院時間及胃腸功能恢復時間,與柯昌偉等[13]研究結果一致。推測是因為:保守治療可以減輕CCC急性發作患者炎癥程度,使手術時膽囊組織充血、水腫程度減輕,從而減少術中失血量,加上經過保守治療的患者整體病情相對穩定,手術風險降低,利于手術順利進行,縮短手術時間,因此患者術后更容易恢復,術后住院及腸鳴音恢復、排氣、排便時間均顯著縮短。本研究結果還發現術后1 d兩組IBIL、TBA水平均明顯上升,但擇期LC組IBIL、TBA、Ca2+水平均較急診LC組低。IBIL、TBA用于評估患者肝功能及膽道情況,Ca2+用于評估患者電解質平衡和代謝狀態,高水平的IBIL、TBA可能與肝功能受損相關,故IBIL、TBA、Ca2+可以監測肝功能恢復情況,利于醫生及時調整治療方案[14-16]。擇期LC患者術后IBIL、TBA、Ca2+水平均低于急診LC患者,說明擇期LC治療CCC急性發作能夠顯著減輕對患者肝臟的損傷,利于患者術后肝功能恢復。推測是因為保守治療可以穩定患者病情,控制炎癥,利于手術順利進行,從而減少肝功能損傷。肖敏[17]發現采用LC治療膽囊結石合并膽囊炎患者,患者術后DBIL水平呈先升高后降低趨勢。毛艷平等[18]也發現膽囊炎合并膽結石患者術后TBA水平會顯著上升。以上結果說明手術對機體肝功能和膽道功能均會造成一定損傷,但擇期LC患者術后TBA水平低于急診LC,側面體現了擇期LC的安全性。本研究結果顯示,保守治療后擇期行LC術后并發癥發生率低于急診LC患者,與馮英備等[19]、羅程等[20]研究結果一致。這一結果說明保守治療后擇期行LC可以減少術后并發癥,這可能與擇期LC組患者病情控制更全面、術前準備更充分、術中操作更順利等有關。
綜上所述,保守治療后擇期行LC治療CCC急性發作在減少術中失血量、縮短術后恢復時間上更具優勢,對肝功能損傷更輕,術后并發癥更少。
參考文獻
[1] ADACHI T,EGUCHI S,MUTO Y.Pathophysiology and pathology of acute cholecystitis: a secondary publication of the Japanese version from 1992[J].J Hepatobiliary Pancreat Sci,2022,29(2):212-216.
[2] ESCARTíN A,GONZáLEZ M,MURIEL P,et al.Litiasic acute cholecystitis: application of Tokyo guidelines in severity grading[J].Cir Cir,2021,89(1):12-21.
[3]汪威,聶穎,朱立東.腹腔鏡膽囊切除術治療急性膽囊炎并發膽結石的安全性及預后評估分析[J].中國醫學創新,2020,17(16):56-59.
[4] ZHAO J J,SYN N L,CHONG C,et al.Comparative outcomes of needlescopic, single-incision laparoscopic, standard laparoscopic, mini-laparotomy, and open cholecystectomy: a systematic review and network meta-analysis of 96 randomized controlled trials with 11, 083 patients[J].Surgery,2021,170(4):994-1003.
[5]沈豐.急性膽囊炎行急診腹腔鏡膽囊切除術的處理技巧[J].實用臨床醫藥雜志,2019,23(20):91-94.
[6]殷鑫,劉翀,何靜妮,等.急性膽囊炎經皮經肝膽囊穿刺引流術后擇期腔鏡膽囊切除術最佳時間的選擇[J].中國普通外科雜志,2022,31(2):176-183.
[7] YAMASHITA Y,TAKADA T,KAWARADA Y,et al.Surgical treatment of patients with acute cholecystitis: Tokyo guidelines[J].
J Hepatobiliary Pancreat Surg,2007,14(1):91-97.
[8]中華消化雜志編輯委員會.中國慢性膽囊炎、膽囊結石內科診療共識意見(2014年,上海)[J].臨床肝膽病雜志,2015(1):7-11.
[9] MERRILL R,SEPTARIC K,SIMON E L.Acute cholecystitis with situs inversus totalis[J/OL].J Emerg Med,2022,62(3):e77-e79(2022-01-20)[2024-03-21].https://pubmed.ncbi.nlm.nih.gov/35067391/.DOI:10.1016/j.jemermed.2021.11.022.
[10]陳濤,金曜.急性膽囊炎術后醫院感染病原菌及影響因素[J].中華醫院感染學雜志,2020,30(14):2184-2187.
[11]安建秋,李林林,丁超,等.比較不同入路膽囊切除術治療膽囊結石伴慢性膽囊炎療效[J].現代科學儀器,2023,40(3):52-55.
[12] ANDERLONI A,FUGAZZA A.Acute cholecystitis: which is the best therapeutic option?[J].Gastrointest Endosc,2022,95(3):407-409.
[13]柯昌偉,吳碩東,李勇男.中度急性膽囊炎行急診膽囊切除與經皮經肝膽囊穿刺引流術加擇期膽囊切除的療效對比分析[J].中華醫學雜志,2018,98(10):768-772.
[14] ZGHEIB H,WAKIL C,SHAYYA S,et al.Utility of liver function tests in acute cholecystitis[J].Ann Hepatobiliary Pancreat Surg,2019,23(3):219-227.
[15] ZGHEIB H,WAKIL C,AL SOUKY N,et al.Liver function tests as predictors of common bile duct stones in acute cholecystitis patients with a chronic history: a retrospective cohort study on the ACS-NSQIP database[J/OL].Medicine (Baltimore),2021,100(33):e26885(2021-08-20)[2024-03-21].https://pubmed.ncbi.nlm.nih.gov/34414941/.DOI:10.1097/MD.0000000000026885.
[16] MALEKNIA S A, EBRAHIMI N. Evaluation of liver function tests and serum bilirubin levels after laparoscopic cholecystectomy[J].Med Arch,2020,74(1):24-27.
[17]肖敏.腹腔鏡膽囊切除術治療膽囊結石合并膽囊炎的血清膽紅素水平在其創傷應激及療效評估中的應用[J].基層醫學論壇,2022,26(23):19-22.
[18]毛艷平,張能平.利膽排石湯輔助膽道鏡取石術治療慢性膽囊炎合并膽結石療效及對膽汁成石成分、炎性細胞因子的影響[J].現代中西醫結合雜志,2019,28(4):406-408.
[19]馮英備,董剛,劉淑亞.擇期和急診腹腔鏡膽囊切除術治療急性膽囊炎患者臨床效果比較研究[J].實用肝臟病雜志,2017,20(5):635-636.
[20]羅程,宋玖珊,梁琨,等.經皮肝穿刺膽囊引流聯合腹腔鏡膽囊切除術與急診腹腔鏡膽囊切除術對中度急性膽囊炎療效的Meta分析[J].肝膽胰外科雜志,2020,32(6):364-370.
(收稿日期:2024-04-18) (本文編輯:陳韻)

