30例中青年癌性胸水誤診為結核性胸水臨床分析
趙瑞福 楊淑芳 蔡國軍
黑龍江省結核病院自2000年4月至2007年4月共收治164例胸水患者,其中30例中青年癌性胸水被誤診為結核性胸水,抗結核未見好轉后經胸水脫落細胞學檢查得以確診,現報告如下。
1 臨床資料
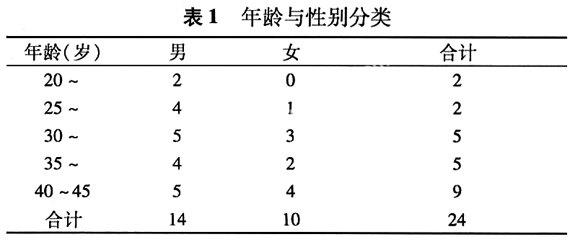
1.1 一般資料 本研究30例,男20例,女10例,均為中青年患者,其中30歲以下5例(表1),從發病到確診1~6個月,平均誤診2個月。
1.2 臨床癥狀 本組患者均有胸悶、氣短、胸痛(其中劇痛5例),刺激性干咳6例,咳痰帶血5例,發熱4例,1例肢體劇痛。
1.3 X線改變 10例視單純胸腔積液影象,陰影上緣為典型的εuis線,12例平片表現為單純胸腔積液加同側肺門影增濃,陰影上緣表現為類“u”字形影象(經抽液后即拍肺片、斷層、高電質攝影后顯示其中3例合并肺門腫塊,6例合并右肺中下葉不張、3例合并左肺下葉不張),2例示一側肺葉致密影,2例示一側肺不典型粟粘陰影加同側中等量積液,2例示一側液氣胸。全組病例中等量以上積液18例,中等量以下6例(見表2),18例中等量以上胸腔積液患者中縱隔位置有3例向健側移位,15例縱隔位置無明顯改變(縱隔成非一致性移位改變)。

1.4 胸水情況 ①胸水增長情況:全組患者反復抽液后胸水增長迅速,且隨胸水的增長情況胸痛加劇;②顏色:血性胸水14例,淺黃色胸水12例,混濁胸水4例;③常規化驗滲出液17例,漏出液9例。
1.5 結核菌素試驗 本組患者均做結核菌素試驗,其中陰性反應5例,陰陽性反應10例,陽性反應9例,無1例強陽性反應。
2 結果
2.1 抗結核化療結果 本組30例患者住院后均給予抗結核、抽液治療,部分患者加用激素,化療時間最短1周,最長3個月,均無明顯好轉;部分患者病情惡化。
2.2 診斷方法 胸水中查到惡性腫瘤細胞,檢查次數1~8次不等,本組患者中痰中查到癌細胞5例,全組病例病理檢查20例腺癌,2例磷癌,2例小細胞未分化癌。
3 討論
近年來隨著癌的發病率增高,腺癌的發病率尤為突出,且可出現轉移,如轉移到胸腔引起胸腔積液,文獻報道在肺癌所致胸水中腺癌占80%,本研究30例患者中腺癌占20例(83%)略高于所報道數據,腺癌易早期轉移,故早期確診十分重要,但因早期患者無癥狀而不易就診,或因癥就診后也常因得不到細胞學或組織學檢查而延誤診斷。
關于誤診原因:①由于是中青年患者,忽視癌性胸水的可能性;②病史詢問或體格檢查不詳。本組患者均無高熱,有發熱者體溫也不超過38℃,多數患者無發熱,此點在結核性胸水中實屬罕見;③本組病例中等量以上積液占25%,反復抽液后胸水增長迅速,且隨胸水增長胸痛加劇,上述情況未引起重視;④忽視胸水的細胞學檢查和結核菌素試驗的意義;⑤肺內病變被胸水掩蓋,從而使X線平片難以顯示對中等量以上積液的縱隔非一致性移位未加重視;⑥癌性胸水和結核性胸水都以滲出液居多,其外觀及化驗有許多相同之處。本組患者12例非血性胸水,其中10例胸水外觀呈淺黃色,2例為混濁胸水,滲出液15例,漏出液9例,這些改變與結核性胸水混淆。
由于中青年癌性胸水易誤診為結核性胸水,所以筆者對此應引起足夠重視,對于以下情況應想到癌性胸水的可能:①起病時胸水量多(中等量以上),抽液后增長迅速,胸水呈血性;②非典型單純胸腔積液力改變;③胸悶、胸痛、刺激性干咳、長期血痰、不發熱或低燒、無結核中毒癥狀;④結核菌素試驗不是強陽性;⑤癌性胸水的淋巴細胞計數多低于結核性胸水的淋巴計數、長低于80 mm,故此值有一定的參考價值;⑥有學者報道胸水患者早期胸膜增厚也為癌性胸水特點之一。本研究30例病初均誤診為結核性胸水,平均誤診2個月,應吸取教訓。

