妊娠高血壓綜合征并發低蛋白血癥對妊娠結局影響150例觀察
(浙江省寧波市江北區婦幼保健院,浙江 寧波 315020)
妊娠高血壓綜合征是產科常見的并發癥,一旦并發低蛋白血癥,胎兒發育則受明顯影響,低體重兒、慢性缺氧、宮內窘迫中途終止妊娠、早產及圍產兒死亡率等均明顯增高。因此,妊娠高血壓綜合征是危害母嬰健康的重要原因之一。本人在臨床工作期間,對150例妊娠高血壓綜合征并發低蛋白血癥的原因、圍產結局及處理的觀察,現報道如下。
1 資料與方法
1.1一般資料
2000年1月—2007年12月,本院共收治妊娠高血壓綜合征孕婦150例,年齡21~34歲,平均年齡(27±4.67)歲。排除高血壓病、糖尿病、嚴重感染、嚴重營養不良等內科合并癥。150例均為未產婦。將病例分為低蛋白血癥組(A組)和非低蛋白血癥(B組)。A組105例,年齡(26.3±5.03)歲,低蛋白血癥時孕周為(23.6±8.2)周,體重為(43.75±3.25)kg;B組45例,年齡(27.1±4.88)歲, 發現低蛋白血癥時孕周(25.5±7.9)周,體重為(45.75±3.67) kg。兩組年齡組成、首檢孕周、體重無統計學差異。
1.2 方法
①以建卡后肝功能復查時第1次發現血清白蛋白降低的結果為準;②隨訪孕婦孕期并發癥,包括肝腎功能的損害、蛋白尿與水腫、腹水、胸水、重度貧血、胎盤早期剝離、心力衰竭、子宮及腹壁切口愈合不良等;觀察新生兒情況,包括新生兒體重、新生兒評分、圍生兒死亡、胎兒宮內發育遲緩等。
1.3 診斷標準
妊娠高血壓綜合征診斷標準以樂杰主編的《婦產科學》第五版為準[1]。孕期生化檢查,凡血清總蛋白低于60g/L,白蛋白低于35g/L診斷為低蛋白血癥 [2]。
2 結果
2.1A組各孕周血漿白蛋白測定
A組各孕周血漿白蛋白平均值依次為:28孕周前為(22.5±2.65)g/L,28~33孕周為(24.6±4.02)g/L,33~35孕周為(28.3±6.45)g/L,35~37孕周為(31.7±6.86)g/L,37孕周后為(32.6g±6.43)g/L。表明發病越早低蛋白血癥越嚴重。
2.2兩組圍生兒結局比較
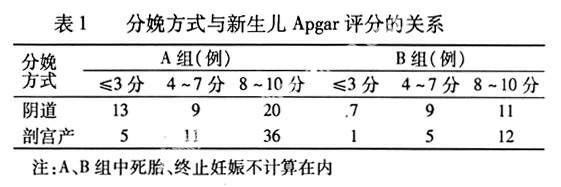
A組死胎5例,病情危重于31周前終止妊娠者6例,新生兒死亡6例。B組治療好轉5例,無新生兒死亡。兩組新生兒Apgar評分因分娩方式不同而各有差異,見表1。在兩組中剖宮產者新生兒重度窒息比陰道分娩者明顯減少。
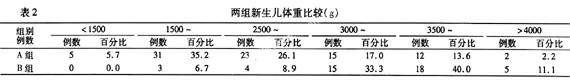
兩組新生兒體重的比較見表2。極低體重兒(<1500g)A組5例(5.7%),B組0例;低體重兒(1500~2500g)A組31例(35.2%),B組3例(6.7%)。A組新生兒極低體重兒與低體重兒發生率明顯高于B組。
3 討論
妊娠高血壓綜合征并發低蛋白血癥的原因:①妊高征的基本病理變化是全身小動脈痙攣,其結果致血管壁緊張性增加,管內壓力增高,管壁內皮細胞受損,通透性增強,致大量蛋白及液體滲漏到組織間隙而致血漿蛋白降低。②腎血管痙蛋白尿,蛋白丟失。③肝血管痙攣,致肝細胞缺血、缺氧,蛋白合成功能降低。④妊娠期蛋白需要量增加,相對的營養缺乏;加之血漿容量的增加,呈稀釋性低蛋白血癥。低蛋白血癥的主要表現是全身水腫。
妊娠高血壓綜合征并發低蛋白血癥對圍產兒的影響:重度妊娠高血壓綜合征并發低蛋白血癥發病早、病情重,孕婦有較為嚴重的肝腎功能損害,蛋白尿與水腫尤為明顯。低蛋白血癥組新生兒體重明顯低于非低蛋白血癥組,分析其原因主要有以下3點:①此類病人發病早,孕周小,有人為干擾因素。②胎兒營養狀況差,蛋白攝入不足是造成胎兒宮內發育遲緩、低出生體重兒的主要原因。③低蛋白血癥病人血管痙攣程度較重,胎盤血管也發生同樣改變,胎盤缺血、缺氧,因此并發低蛋白血癥患者的死胎、新生兒死亡、胎兒宮內發育遲緩、低出生體重兒的比率明顯增加。可見重度妊高征一旦并發低蛋白血癥,對胎嬰兒危害極大,應引起我們產科工作者的高度重視。
妊娠高血壓綜合征并發低蛋白血癥對孕產婦的影響:低蛋白血癥發生全身水腫,以致出現腹水甚至胸水,則是疾病發展的嚴重階段,雖經積極治療,病情也難以逆轉,需及時終止妊娠。一旦終止妊娠,病情多短時間內得以改善。
加強對妊娠高血壓綜合征并發低蛋白血癥的診斷與處理,對重度妊高征要注意以下幾點:①加強孕期監測,對妊娠高血壓綜合征患者孕中、晚期常規做血生化檢測及胸、腹部B超檢查。以便及早發現低蛋白血癥給予充分糾正。②對并發低蛋白血癥者應充分估計新生兒預后、在解痙、鎮靜、降壓、利尿、營養支持等治療的基礎上選擇適當的分娩時機與方式,盡量提高圍產兒的成活率。③對于并發大量腹水甚至腹水者估計治療困難,不論孕周大小均應做為終止娠的指征。
4 參考文獻
[1]樂杰.婦產科學[M].第5版.北京:人民衛生出版社,2003,101.115-116.
[2]王淑貞.婦產科理論與實踐[M].上海:上海科技出版社,1983,947-957.
作者簡介:張海虹(1972—),女,主治醫師。(收稿日期:2008-11-06)

