介入治療糖尿病足的臨床療效觀察
許學明 黃鵬
目前糖尿病發病率越來越高,隨著糖尿病病人的增多,隨之而來的糖尿病并發癥也在增多,糖尿病足是一類較嚴重的并發癥,它的發生、發展是血管與神經雙重作用的結果。糖尿病人的血液高糖、高粘度狀態是造成患者下肢供血動脈粥樣硬化病變的重要因素。高粘度血癥時血管壁長期慢性受損將導致血液流變異常,影響末稍血液供應。糖尿病足患者膝以下遠段小血管更易受累,直接影響足部血供,導致缺血壞疽的發生。近年來已廣泛應用于糖尿病足大血管重建的治療中糖尿病足的分級是評估患者預后的重要方法,最為常用的是W agner分級,見表1。而血管介入技術由于其具有微創、安全、有效等特點,對糖尿病足膝以下動脈介入治療近期療效滿意,可明顯改善患肢血供。
1 材料和設備
1.1 材料 2008年10月~2010年5月收治我院共9例患者,均患有糖尿病,其中男6例,女3例,年齡66—80歲(平均73歲),其臨床表現為患肢明顯缺血癥狀,足背動脈搏動減弱或消失,皮溫低,肢體疼痛,小腿或足和足趾有潰破,紅腫、壞死等,臨床均已具備局部患肢截肢指征。2例截肢后患者主要表現為患肢傷口經久不愈(其截肢平面均在踝關節以下,半足1例、足趾1例)。下肢動脈造影檢查顯示,9例患者病變血管累及范圍局限于膝關節以下血管5例,其余4例范圍累及下肢多段血管,均表現為局部或多段血管狹窄和閉塞。根據造影結果將其分為以下3型:①I型:髂、股動脈均正常,而膝關節以下血管狹窄或閉塞(5例);②II型:髂、股動脈正常或狹窄,股淺動脈閉塞,伴股深動脈側支代償。但股深動脈主支局部狹窄,膝關節以下血管正常或狹窄閉塞(但至少一支脛、腓動脈通暢)(2例);③Ⅲ型:髂或股淺動脈嚴重狹窄,膝關節以下血管正常或狹窄閉塞(2例)。
1.2 設備器材 主要設備、器材:荷蘭菲利浦大CV-15血管減影機;TERUMO公司的黑泥鰍超滑導絲,deep球囊導管,血管內支架;
2 治療方法

表1 糖尿病足病的W agner分級
2.1 一般治療 支持對癥治療,控制血糖,一般應用胰島素,必要時結合口服降糖藥物,控制血糖在7~10mm o l/L。控制感染,根據藥敏及傷口愈合晴況,早期、足量、高效和聯合使用抗生素,有感染足部創面清創,應用血管擴張藥物;術前給予抗凝治療,術后常規使用抗凝藥物。
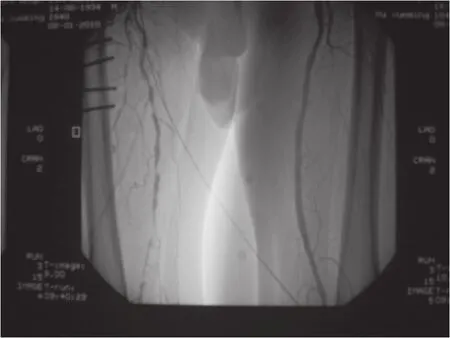
DSA顯示股淺動脈串珠樣重度狹窄
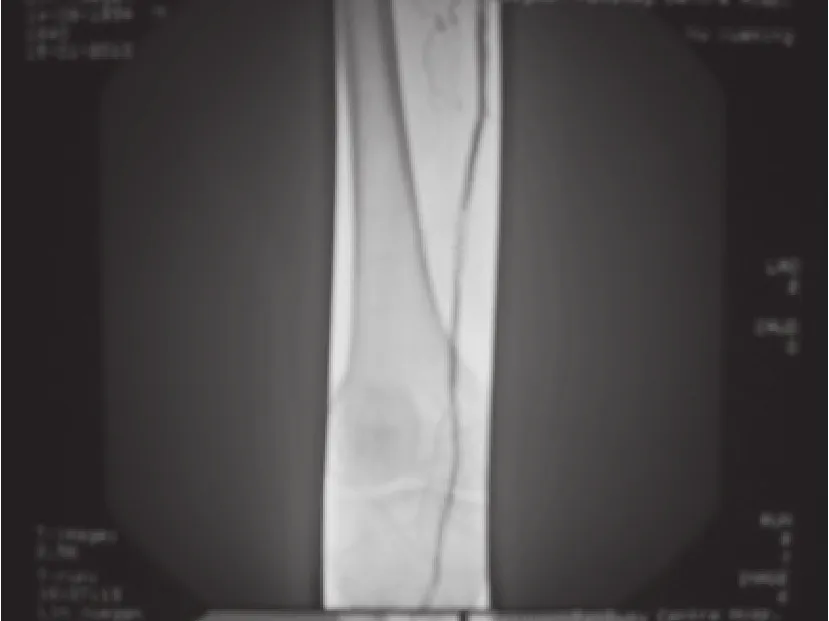
經球囊擴張及支架成形術后股淺及動脈狹窄及閉塞血管血運良好
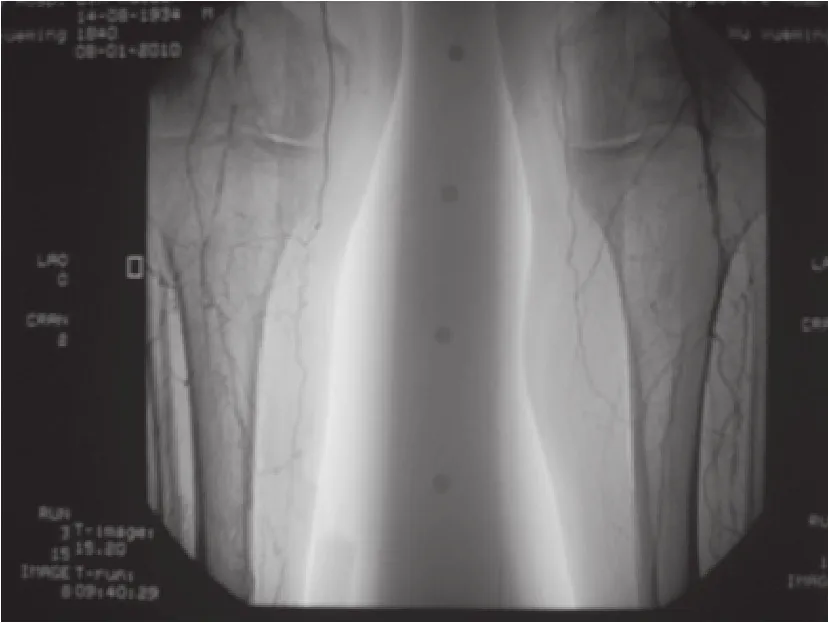
前動脈閉塞,脛后動脈重度狹窄至閉塞及腓動脈閉塞
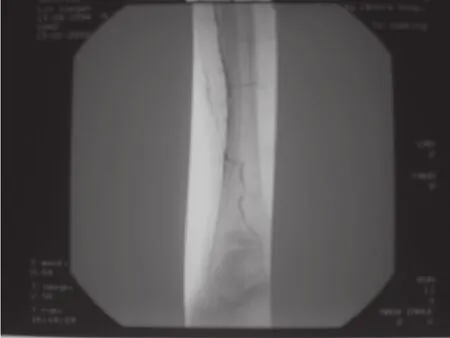
Deep球囊(3.0mm×120mm)依次擴張脛前動脈后,顯示脛前動脈開通,管壁較光整。
2.2 造影與介入治療方法 采用飛利浦DSA血管造影機,在局麻下運用seld inger技術穿刺成功后,引入導絲,導管鞘,送入5Fcob ra導管,將導管送至患肢髂總A、股A造影,并行血管遠端造影。分段觀察髂A股A、 A,脛前、脛后A血管病變范圍、程度、數量、造影劑流速等。介入治療方法分為血管腔內溶栓術和血管腔內成形術兩大類,血管腔內成形術包括球囊擴張成形術(PTA),腔內支架植入術,PTA聯合支架植入術。根據不同病變選用不同的介入治療方法。2條患肢病變累及大血管,髂動脈、股動脈者在PTA的基礎上放置支架,對相鄰多處短段狹窄的股淺動脈盡可能采用長球囊一次成形,擴張狹窄血管并釋放支架使閉塞血管重新開通,術后皮下注射低分子肝素5—7天(5000U/12h),密切監測血小板計數及凝血酶原時間,術后第2天給予氯吡格雷(75m g/d),連續服用6周,隨后持續服用阿司匹林(100m g/d)。動脈以遠狹窄未完全閉塞者(膝關節以下近段血管狹窄),以特制耐壓細長膝下球囊透視下擴張狹窄段。膝下段(動脈以遠)供血動脈呈多支彌漫、廣泛病變,打通困難者,行腔內溶拴術,術后常規抗凝治療。
3 結果
3.1 造影的主要影像特征 DSA血管造影后:9例病人的患肢全部顯示下肢供血動脈的血管病變,血管造影的影像特征為:受累的血管狹窄,呈多節段、廣泛性。血管壁不光整,呈“蟲蛀”樣充盈缺損。血管腔內造影劑密度不均。以及局部血管腔內造影劑流速循環時間減慢。血管閉塞表現為受累血管的主干及主要分支血管未顯影或血管逐漸變細截斷。
3.2 病變范圍和程度 根據病變部位分為髂總、髂外、股 、脛前、脛后和腓動脈,其中股動脈以遠(含股動脈)病變2例, 動脈以遠(含 動脈)病變2例,單純脛前、后動脈病變5例。4例患者的受累動脈血管周圍有少量側支循環血管。經血管腔內抗凝溶栓治療后重復DSA血管造影:受累的動脈血管周圍側支循環血管明顯增多,占全組病例的100,狹窄段血管腔較前擴大占75,閉塞血管重新開通占66.7,遠端肢體微循環明顯改善,其中0~11級糖尿病足的潰瘍面愈合,Ⅲ~Ⅳ級患足趾潰瘍面較前縮小、干燥,周圍炎癥消退,供血明顯改善。患者自覺癥狀消失。
3.3 術后療效 術后經抗凝治療后,其中2級3條糖尿病足的潰瘍面愈合,3~4級3條患足趾潰瘍面較前縮小、干燥,周圍炎癥消退,供血明顯改善,患者自覺癥狀消失。4條患肢于術后足背動脈搏動都明顯增強其中癥狀消失者3條,癥狀明顯改善者1條,1例前腳掌壞疽患者術后1周行踝以下截足術,1例足肢趾壞疽患者在術后創換藥2周后行截趾術,術后無重大截肢和血管旁路手術病例。
3.4 并發癥及處理 9例患者中有1例出現導絲穿破血管,造影后發現少量對比劑外滲,并未中止手術,繼續開通其他血管,1h后再次造影滲出自行停止。其余患者術后均未出現與操作相關的并發癥,如急性動脈栓塞及動脈分支破裂等。
4 討論
4.1 流行病學及病理生理 在我國49歲以上2型糖尿病患者病程超過5年,有90%合并周圍血管病變,其中43%的患者合并重度的足部血管病變。西方國家中,5%~10%的糖尿病患者有不同程度的足潰瘍,截肢率為1%。糖尿病患者的截肢率是非糖尿病患者的l5倍[1]。糖尿病足后果致殘甚至危及生命,患者的生活質量嚴重下降,且治療周期長,費用高,給患者和社會帶來了沉重的負擔。糖尿病肢體血管疾病主要是糖尿病性動脈硬化閉塞癥,病理生理變化是由于代謝紊亂,血液高糖、高粘度狀態引起的微血管和大中小血管的病變以及神經系統的功能障礙。其后期由于缺血、創傷和感染因素,常導致肢體嚴重的壞疽而使許多患者喪失肢體[2]。這幾方面共同引起從頭至足,無處不在。血管病變多累及下肢的小動脈,究其原因谷涌泉等[3]認為未能解決下肢遠端的血供,足部組織仍然處于負營養狀態,不能滿足足部組織的正常新陳代謝。DF也是糖尿病微血管并發癥的表現,微循環閉塞的DSA影像特征為患足、趾病變局部乏血管或血管稀疏。微循環閉塞使局部組織缺血、壞死,除患肢遠端低血流灌注外,供血動脈粥樣硬化斑塊周圍的血栓脫落,血液的高粘度,高凝狀態;患足的慢性炎癥或慢性潰瘍又促成局部微血管的血栓形成;足壓的增加均可促使患足局部毛細血管閉塞,使糖尿病患者足部肌肉的能量儲備減少,形成潰瘍,不易愈合。
4.2 適應證 適應證的選擇:除患有原發性出血性疾病或近期內(一般6個月內)有并發出血性的疾病外,各級糖尿病足均為適應證。DSA血管造影是診斷血管狹窄與閉塞性疾病的金標準[4]。早期檢出糖尿病下肢供血動脈內有粥樣硬化斑塊形成伴有下肢供血不足時,應及早行血管內抗凝溶栓治療,以改善患肢供血。這對預防糖尿病足的發生,發展至關重要。靶血管內球囊擴張(PTA)適用于抗凝溶栓后受累的動脈血管仍未達到預期療效的病人。血管內抗凝溶栓前不主張PTA,以免軟斑塊、血栓脫落阻礙遠端供血。糖尿病足血管改變的特點是廣泛、多支動脈、多節段性,原發病不易根治。因此靶血管內支架的選擇應用要謹慎。
4.3 糖尿病足治療 目前介入可選擇的方法較多,可分為:經皮血管腔內溶栓術、血管腔內球囊成形術、血管腔內支架植入術、內膜下成型術、切割球囊成型術、冰凍球囊成形術等,但目前仍無大宗病例對各種方法的療效進行系統分析及比較,在糖尿病的治療中根據我們的總結認為術前給予抗凝治療,手術中先行使用球囊擴張成形效果欠佳者可視情況使用血管腔內支架植入,術后輔于溶栓及內科治療,在糖尿病的治療中應將重點放在糖尿病足治療重點應放在下肢血流的重建上。
[1]Zueehi P,et a1 Diabetic foot:f rom diagnosis to therapy G hal Nef ro1,2005,31,S20一S22,
[2]Wigington G Ngo B Rendel l M,Skin blood f low in diabetic dermopathy.Arch Dermatol.2004,1 4O(10):1 248-1 250,
[3]谷涌泉,張建,俞恒錫等.下肢遠端動脈旁路移植治療糖尿病足46例報告[J].中國實用外科雜志 2003,23(8):487
[4]李彥豪,實用介入診療技術圖解EM]北京:科學出版社,2002,357-359,

