改良鼻飼法在危重癥病人腸內營養中的應用
代秀芳,陳小麗,蒲文慧
為探討胃腸內營養更有效的鼻飼方法,對2008年9月—2009年1月我院60例危重癥病人采取兩種不同的鼻飼方法,觀察比較其胃腸內營養并發癥情況。現報告如下。
1 資料與方法
1.1 一般資料 2008年 9月—2009年1月重癥監護病房(ICU)收治危重癥病人60例,年齡23歲~69歲(35.4歲±10.6歲),男36例,女24例,均有部分或全部胃腸功能,但不能經口進食,需要營養支持至少10 d以上者,其中重癥胰腺炎2例,慢性阻塞性肺疾病急性發作10例,多發傷24例,顱腦外傷術后16例,顱內出血5例,心肺復蘇術后3例。入院時均存在1個或多個器官功能障礙,不包括急性腎衰竭少尿期。其中34例病人經氣管插管或氣管切開行機械通氣。急性生理學及慢性健康狀況評分Ⅱ(APACHEⅡ)評分為 16分~34分(19.4分±3.9分)。進行腸內營養前病人腸鳴音均正常,無消化道出血、嘔吐、腹脹、腹瀉和腹痛,具備腸內營養適應證。隨機將60例病人分成兩組:對照組(常規鼻飼組)30例,APACHEⅡ評分18.8分±3.5分;觀察組(改良鼻飼組)30例,APACHEⅡ評分19.5分±2.7分。兩組一般資料、病情及APACHEⅡ評分比較差異無統計學意義(P>0.05)。
1.2 方法
1.2.1 鼻飼方法 兩組均使用揚州市邗江紅橋康寧醫療器械廠生產的一次性硅膠胃管。按常規插入胃管接負壓盒,48 h后如果胃潴留量<150 mL,無胃腸道癥狀,則開始鼻飼。
1.2.1.1 觀察組 鼻飼能全力營養素,熱能∶氮量=180∶1,蛋白質占14.0%,脂肪占31.5%,糖類占54.5%;并按病人的耐受力調節濃度及速度,插入一次性輸血管,按輸液法排氣后,剪去胃管末端接頭,將輸血管直接接于胃管尾端,調節合適滴速,連續16 h輸注;下半夜暫停滴入,每天更換輸血管。開始以15 gtt/min~35 gtt/min速度滴入胃內,1 h~2 h后無不適可加快,但不能超過100 mL/h,待3 d~4 d后逐漸增加到100 mL/h~150 mL/h,開始時采用低濃度,以后逐漸增加濃度,每滴入100 mL~200 mL后給予溫開水 20 mL~40 mL沖洗導管,防止沉淀物堵塞導管,同時可補充病人日需要飲水量。喂養期間密切觀察胃潴留量,3 h~4 h檢查胃潴留量1次,若胃潴留量>100 mL應暫停鼻飼 2 h~8 h;喂養時取半坐臥位,抬高床頭 30°~45°。胃腸營養從全量的1/4開始,每天以 1/4的速度遞增,不足部分靜脈營養補充,喂養開始第1周內均使用胃腸動力藥(如甲氧氯普胺、多潘立酮、西沙必利等)。
1.2.1.2 對照組 常規插入胃管,進食前回抽胃液,確保胃管在胃內,即用注射器抽取腸內營養液注入胃內,每次200 mL~300 mL,每天6次,每次間隔 2 h~3 h,每次灌注前后注入溫開水。兩組病人其他治療措施相同。
1.2.2 觀察指標 兩組病人鼻飼過程中及鼻飼后2 h嘔吐和反流、誤吸、腹脹、腹瀉、消化道出血情況。
1.2.3 統計學方法 采用SPSS10.0統計軟件進行資料分析,率的比較采用 χ2檢驗。
2 結果(見表1)
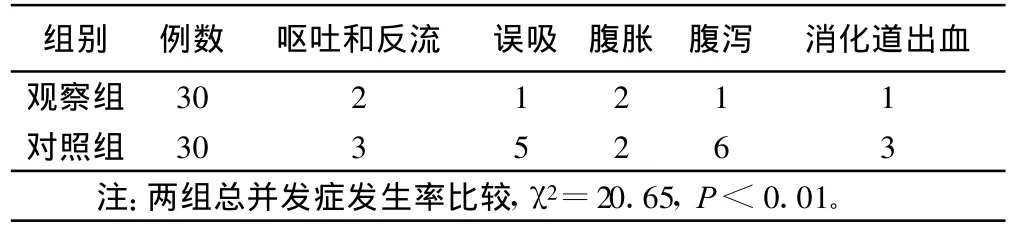
表1 兩組病人鼻飼后胃腸內營養并發癥比較 例
3 討論
危重癥病人機體處于應激狀態,應激激素及參與炎癥反應的細胞因子和炎性介質分泌增多,蛋白質分解代謝增強,負氮平衡出現。同時,腸黏膜因出血、感染、損傷及營養不良而發生屏障功能障礙,導致腸源性感染,加重病情。因此,及時進行營養支持可以減輕應激反應,改善營養不良,提高病人免疫功能,降低感染及并發癥發生率,降低病死率,促進病人康復[1]。營養支持途徑包括腸內營養支持和全胃腸外營養支持。單純全胃腸外營養時胃腸道持續禁食,會造成腸黏膜萎縮,破壞腸黏膜的完整性,加重腸屏障功能障礙,并引起代謝紊亂及無機鹽類代謝障礙、代謝性骨病、微量元素缺乏等并發癥,嚴重影響預后[2]。腸內營養則能減輕分解代謝,增加腸黏膜和肝臟的灌注,抑制腸通透性增高,促進IgA分泌,增加腸道運動,促使膽汁排泄,改善肝功能,減輕腸屏障功能障礙。還可促進短鏈脂肪酸生成從而維持大腸的完整性,減少腸道內細菌過度生長,防止腸道細菌和內毒素移位,降低感染率[3]。
進行腸內營養的危重病人必須具備一定的胃腸道功能。由于腸屏障功能障礙等原因,危重病人腸內營養時易出現下列并發癥[4]。護理時應予以注意:①惡心和嘔吐。多由鼻飼速度過快、一次量太大、乳糖不耐受、膳食有怪味、脂肪含量過多、溫度過高或過低等原因所致。為避免嘔吐,鼻飼量要以遞增的方法輸入,由少到多,逐步過渡到正常需要量,鼻飼液溫度應略高于體溫(38℃~40℃),以減少對胃腸的刺激,并減慢滴速。②胃潴留。鼻飼前應先抽吸,以了解胃是否已排空,若胃內殘留量>100 mL,提示有胃潴留,需延長輸注間隔,或行胃負壓引流。也可加服胃動力藥,如多潘立酮、甲氧氯普胺等,并經常進行腹部按摩,加速胃腸蠕動,促進胃排空。③誤吸。危重癥病人胃腸蠕動減弱,胃賁門括約肌松弛,胃內容物常可自由流入無保護反射的氣管,引起吸入性肺炎。臨床護理中采取以下措施可有效減少誤吸的發生,如體位是預防誤吸的關鍵,實施鼻飼時病情允許應抬高床頭30°~60°;注意輸注速度,輸注完畢后維持半坐位30 min,密切監測胃潴留量,當>150 mL時應暫停輸入2 h;吸痰時動作應輕柔,盡量減少刺激,以免引起腹內壓增高致食物反流;如發生誤吸病人出現呼吸困難時應立即停止鼻飼,取右側臥位,頭部放低,吸除氣道內吸入物,并抽吸胃內容物,防止進一步反流造成嚴重后果;妥善固定管道,防止導管移位和脫出,胃管位置要合適,每次鼻飼前檢查胃管位置,禁忌在胃管位置過淺的情況下注入流質造成反流誤吸。④腹瀉。危重病人自主神經功能紊亂,若置胃管后即給予全量流質飲食,多數病人會出現腹瀉,且量大、次數多,對止瀉藥效果差,導致病人脫水。我們根據輸注量用輸液泵控制輸液速度并用加溫器調節營養液的溫度,并逐漸增加鼻飼液的濃度和量。營養液鼻飼前適當加熱,護理時注意腹部保暖,經常清潔口腔,避免人為引起腸道感染。⑤腹脹。為腸功能紊亂所致,應減少鼻飼量和次數,必要時暫禁食,行胃腸減壓,同時檢查電解質,排除低鉀狀態。⑥上消化道出血。疑有消化道出血時應及時留取標本化驗,如胃液呈咖啡色或血性,大便為黑色,應密切監測生命體征、嘔血和黑便量與次數,注意觀察腹部情況、大便色澤,若出現血便、腹痛、壓痛和反跳痛等情況,應立即報告醫生及時正確處理。
為減少危重癥病人腸內營養并發癥,我們還采用了改良鼻飼法,并與常規鼻飼法進行了比較。研究表明,觀察組食物反流及并發癥發生率顯著低于對照組。分析認為,胃腸運動受自主神經控制,每分鐘可以蠕動3次~5次。而每次蠕動可以將2 mL~3 mL的食糜排空至腸內。常規鼻飼法一次大量的食物進入胃內,勢必造成胃內壓力過高,導致嘔吐或反流[5]。輸注法鼻飼根據病人的耐受情況調節營養液濃度及速度,緩解了病人的胃腸承受力。同時,由于輸注法鼻飼形成了一封閉系統,減少污染環節,避免了常規鼻飼用注射器反復抽吸的麻煩,減少了鼻飼護理時間,使進入胃內液體隨胃腸蠕動而流入腸內,減少了食物反流及其并發癥。輸注法中出現的食物反流及并發癥是因為開始采用此法時經驗不足,輸注過快所致,經改正后未再發生食物反流及并發癥。
綜上所述,輸液泵持續輸注鼻飼營養可安全用于危重癥病人,且對維持胃腸道結構和功能、減少并發癥、促進營養和改善預后有重要臨床意義,比傳統用注射器灌注鼻飼法明顯提高了護理工作效率。應注意的是對于無殘渣及低黏稠度的要素膳食及非要素膳食可采用輸液泵,黏稠度大的勻漿膳食因易堵塞而無法使用輸液泵及輸液器輸入。同時在改良輸注鼻飼法過程中應有明顯警示標志,以防誤將腸內營養液輸入靜脈的潛在危險。
[1]Heyland DK,Dhaliwal R,Drover JW,et al.Canadian clinical practice guidelines for nutrition support in mechanically ventilated,critically ill adult patients[J].JPEN,2003,27(5):355-373.
[2]Farber MS,Moses J,Korn M.Reducing costs and patient morbidity in the enterally fed intensive unit patient[J].JPEN,2005,29(1 Suppl):S62-S69.
[3]Bhardwaj P,T hareja S,Prakash S,et al.Micronutrient antioxidant intake in patients with chronic pancreastitis[J].Trop Gastroenterol,2004,25(2):69-72.
[4]黎介壽.腸內營養——外科營養支持的首選途徑[J].中國實用外科雜志,2003,23(2):67.
[5]姚泰.生理學[M].第6版.北京:人民衛生出版社,2004:175-195.

