給力證據支持的保持體重飲食是什么
托馬斯
首先先回顧一下預防和管理肥胖的飲食結構。隨意低脂飲食只是導致短期減重,低碳水化合物高蛋白高脂飲食(例如,阿特金斯飲食)可使減重效果顯著;然而該減重效果保持一般不會超過1年。低碳水化合物飲食有更好的減重效果的原因可能是基于飲食所含蛋白含量高的飽腹效果。越來越多的人對高蛋白含量+適量碳水化合物和脂肪含量的飲食功效感興趣。
低生糖指數飲食,可能會對超重者的體重/身體組成以及某些風險因素產生有益影響;但是,隨意低生糖指數飲食對控制體重的效用是有爭議的。因此,我們進行了一項涉及歐洲多國的多中心隨機膳食干預研究,Diogenes(飲食、肥胖和基因)研究,旨在評估moderatefat飲食(蛋白含量和生糖指數不同)預防減重后的體重恢復和肥胖相關的危險因素的功效。在這里我們僅報告為期26周的保持體重干預的研究階段。
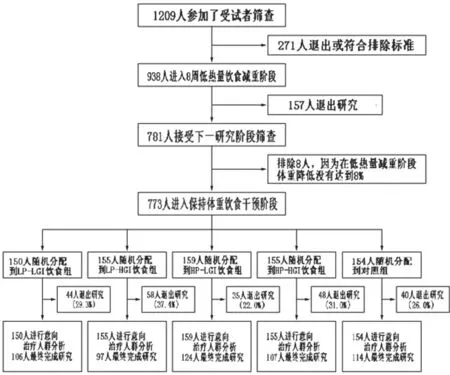
圖1 研究方案
方法
研究方案
研究設計、方法和程序已在前面詳細描述過。該研究涉及的8個歐洲國家包括:丹麥、荷蘭、英國、希臘(克里特島)、德國、西班牙、保加利亞和捷克共和國。每個研究中心的主要研究者把收集到的當地數據輸入到數據登記系統(稱為EpiData),之后上傳到中央數據中心。
研究受試者
目標家庭納入標準是:至少有一個年齡在5~17歲的健康孩子,父母中至少有一個超重/肥胖(BMI 27~45kg/m2)且年齡在18~65歲。8周低熱量飲食達到減重目標(≥8%的基線時體重)的父母,和他們的家庭一起,被隨機分配到任一飲食組(共5個),進入保持體重階段,為期26周。共1209人符合初始納入標準,938人進入低熱量飲食減重階段。此階段研究完成后,有773人進入保持體重階段(圖1)。
低熱量飲食減重階段
在為期8周的低熱量飲食減重階段,受試者每天攝入3.3MJ(800千卡)總熱量;或者,還可以額外加上400g總量的蔬菜,每天攝入3.3~4.2MJ(800~1000千卡)總熱量。
保持體重階段
減重階段后,受試者隨即開始保持體重階段,他們被隨機分配到飲食組(共5個),該研究階段采用2×2析因分析:低蛋白(占總熱量的13%)+低生糖指數飲食,低蛋白+高生糖指數飲食,高蛋白(占總熱量的25%)+低生糖指數飲食,高蛋白+高生糖指數飲食;以及對照組。對照組飲食的依據是受試者各自的國家飲食指南,建議攝入適量蛋白質,但并沒有給出生糖指數方面的建議。
該研究階段要求受試者保持減重效果,但允許進一步減重。所有飲食組的脂肪含量適中(占總熱量的25%~30%),不限制攝入熱量(即隨意膳食),以測試這些飲食結構調節食欲和體重的效力。從高生糖指數到低生糖指數,我們設定了15個不同大小的單位;高蛋白飲食中蛋白占總熱量的比例,比低蛋白飲食高12%。每隔一周進行一次飲食輔導,持續6周,之后每月一次。內容包括提供相關家庭食譜、烹飪和行為意見,以達到既定的飲食結構要求。
在馬斯特里赫特(荷蘭東南端一城市)和哥本哈根(丹麥首都),這些研究納入的家庭從“實驗室中心店”獲得飲食輔導以及免費食品(26周),使我們能夠評估所提供的食品的效力。其他六個中心(“輔導中心”)僅提供飲食輔導。當地贊助商給與中心店財政支持,食品制造商提供許多免費食品。在兩個“中心點”,當地贊助商和食品制造商并沒有影響到受試者的食品選擇,也不涉及該研究的設計和對數據的分析和詮釋。
攝入量的檢測
在研究篩查期,要求受試者連續3天完成飲食日記(對食物稱重),包括保持體重階段的隨機分組前(第9~11周),隨機分組后4周,26周干預研究結束時。利用當地食品數據庫計算營養攝入量,如前所述。食品分別按照生糖指數和營養素進行編碼。生糖指數參考葡萄糖的值,如前所述。干預前和結束時采集一份血液樣本,干預前、第4周、第14周、干預結束時采集尿液樣本,以評估采取的飲食效力。尿液分析所用的方法說明,可在NEJM.org獲得。
統計分析
26周干預研究結束后,分析數據顯示,低生糖指數飲食組和高生糖指數飲食組體重變化最小的差異估計是1.0kg。我們估計,需要確定高生糖指數和低生糖指數飲食組的顯著差異的成人樣本量是918名(假設20%的退出率)。
受試者膳食攝入量的依據是完成的飲食日記,受試者攝入量的變化依據是完成從篩查和研究干預階段結束時這兩個時間段的飲食日記(393人)。攝入熱量、營養素、生糖指數和血糖負荷平均值的比較,采用單向方差分析。一旦確定均值間存在顯著差異,采用Sidak t法進行兩兩比較檢驗。
意向治療分析的數據包括所有進行隨機分配的受試者。考慮到各組退出研究的不同的人數比例造成的偏倚,我們采用混合模型來評估體重變化(為期26周的干預階段有8個時間點需評估)。意向治療分析模型假設的條件是丟失的數據是隨機的,所以它提供的結果也是不帶偏倚的。該模型納入干預階段所有受試者可用的體重記錄,并假設,退出研究的受試者的體重變化遵循同樣的過程。模型在隨機分組時經BMI調整,從低熱量飲食減重階段開始到隨機分組階段的體重變化作為協變量,飲食組別、性別和輔助類型(中心店或飲食輔導)作為變量因素。飲食和性別的相互作用以及飲食和輔助類型的相互作用,也包括在模型中。假設,兩次訪問時體重恢復的相關性,隨著訪問周數縮短而減少,每周的這種相關性恒定。
意向治療分析(包括所有受試者隨機分配時和干預階段結束時的可用數據)采用的是協方差分析。此外,采用線性回歸分析來分別測試蛋白和生糖指數的主要效力。我們對這兩種分析都調整了相同的協變量(見前面的意向治療分析)和時間長度(從隨機分配到干預研究結束)。
使用logistic模型分析以下因素的影響,包括中心類型(店或輔導)、性別、篩查時的年齡、隨機分配時的BMI、低熱量飲食階段減少的體重、家庭類型(單親家庭,有一位是受試者的雙親家庭,兩位都是受試者的雙親家庭)、保持體重階段各飲食組退出研究的人數比例。
結果以平均值±SD表示。雙尾檢驗時P值小于0.05被認為有統計學意義。采用9.1版本的SAS軟件。
結果
受試者
所有飲食組(五組)的受試者的基線特征匹配良好(即在低熱量飲食階段開始時),隨機分配時,沒有發現各組間在低熱量飲食階段產生的顯著變化(見表1)。在飲食干預期間,已進行隨機分配的773人中有225人(29%)退出研究(圖1)。和低蛋白+高生糖指數飲食組(37.4%)比較,高蛋白飲食組(26.4%,P=0.02)和低生糖指數飲食組(25.6%,P=0.01)的退出率較低。低生糖指數飲食比高生糖指數飲食有更低的“退出研究”風險(OR 0.64,95%CI 0.44~ 0.92,P=0.02), 類 似 的,高蛋白飲食比低蛋白飲食有更低的“退出研究”風險(OR 0.69,95%CI 0.48 ~ 1.00,P=0.05)。
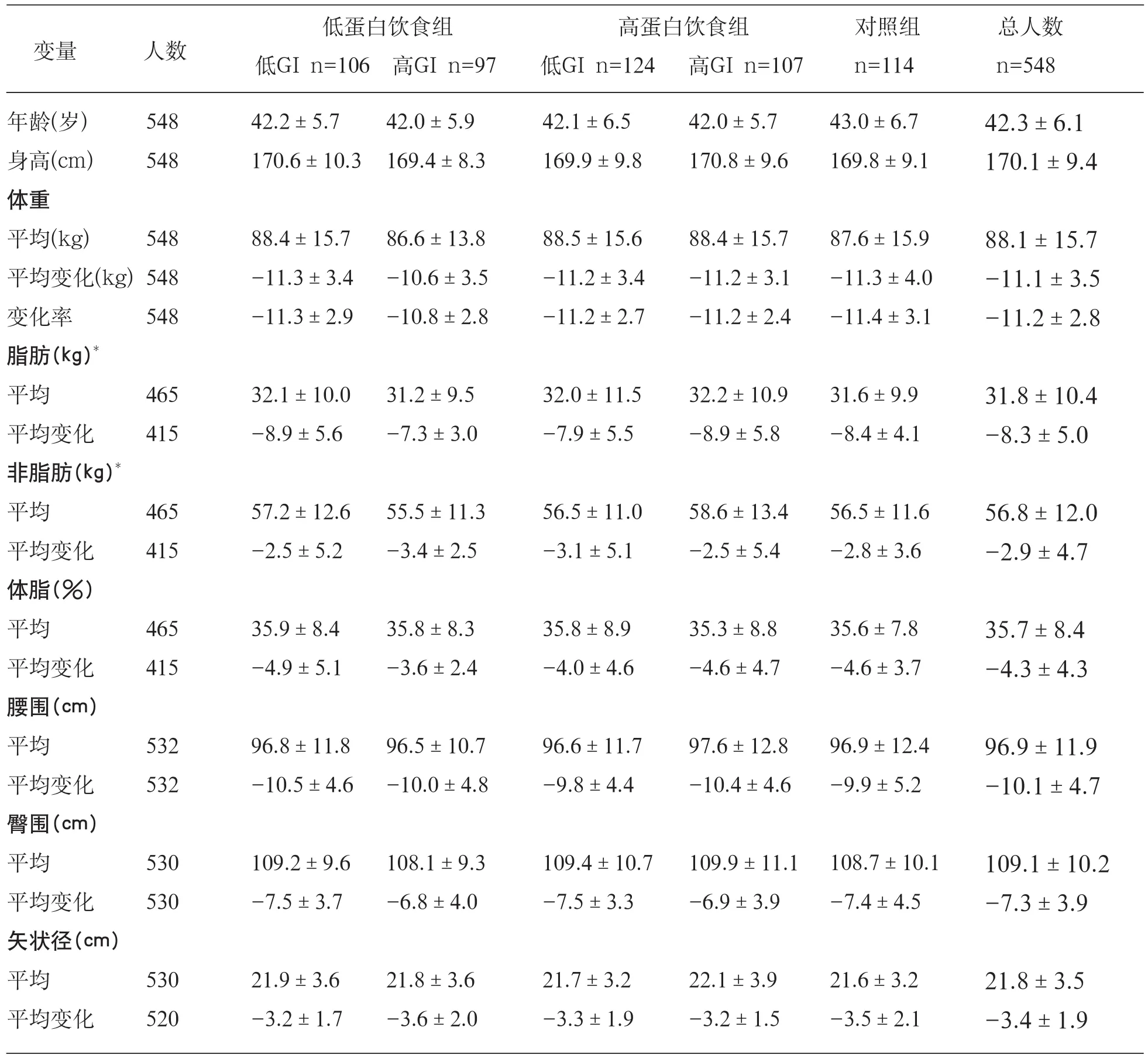
表1 低熱量飲食減重階段完成后的受試者特征
膳食攝入量
所有飲食組的膳食攝入量見表2。高蛋白飲食和低蛋白飲食相比,蛋白占總熱量的比例高5.4百分點(P<0.001),碳水化合物占總熱量的比例低7.1百分點(P<0.001)。低血糖生成指數飲食組比高血糖生成指數飲食組的平均血糖生成指數低僅5個單位(P<0.001)。高蛋白飲食組比低蛋白組飲食組的血糖負荷(每天20.6 g)降低71%(P=0.002)。關于主觀食欲的感覺記錄,各組間沒有顯著差異(數據未顯示)。
保持體重階段的標記物測量
在保持體重階段,高蛋白飲食組和低蛋白飲食組相比,受試者尿中排泄的氮量每24小時多2.09克(P<0.001)(圖2A)。此外,高蛋白飲食組和低蛋白飲食組相比,血漿尿素濃度偏高(組間差異,每公升 0.27 mmol,P=0.01)。
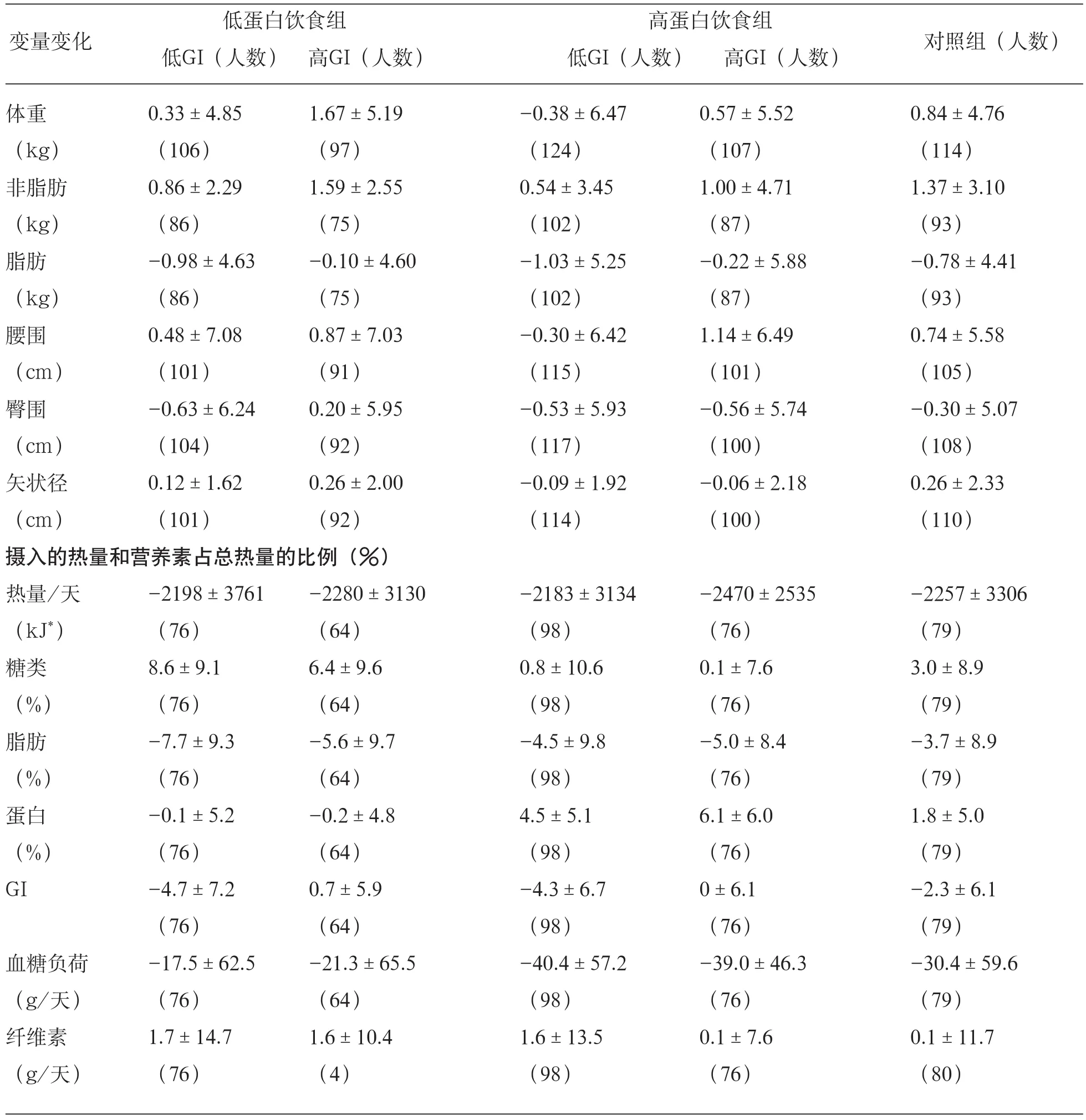
表2 從隨機分組到26周結束時各組測量變量的變化
體重
意向治療分析
使用混合線性模型時進行意向治療分析,包括773名隨機分組的所有受試者,其中705名在分組后至少訪問一次。在保持體重干預期間,低蛋白飲食組和高蛋白飲食組比較,體重增加0.93kg(95%CI 0.31~ 1.55,P=0.003);高 GI飲 食組和低GI飲食組相比,體重增加 0.95kg(95%CI 0.33~ 1.57,P=0.003)(圖 2B)。高蛋白飲食組和低GI飲食組沒有發現存在顯著的相互作用。我們進行了靈敏度分析(計算可變因素對結
果的影響),假設退出研究的受試者每月體重恢復1kg,分析結果和前面類似,即,低蛋白飲食組和高蛋白飲食組相比,體重增加1.01kg(95%CI 0.24~ 1.78,P=0.01), 高 GI飲 食 組 和低GI飲食組相比,體重增加0.99kg(95%CI 0.22~1.76,P=0.01)。高蛋白飲食組和低蛋白飲食組相比,更有可能獲得額外的幅度超過(隨機分組時的體重)5%的減重效果(OR 1.92,95%CI 1.06~3.45,P=0.03);類似的,低GI飲食組和高GI飲食組比較,更有可能獲得額外的幅度超過5%的減重效果(OR 2.54,95%CI 1.38 ~ 4.66,P=0.003)(見表 3)。
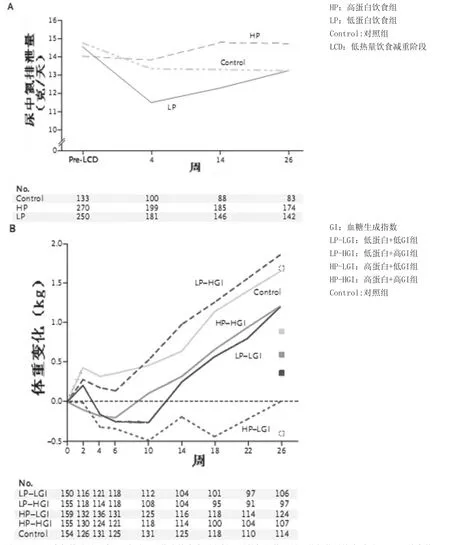
圖2 氮排泄量和體重變化
研究完成時的情況
548名受試者最終完成了干預研究,他們體重恢復(±SD)平均0.56±5.44kg。僅僅分配到低蛋白+高GI飲食組的受試者,體重恢復顯著(1.67kg;95%CI 0.48~ 2.87)( 見 表 2)。協方差分析結果顯示,組間的體重變化存在差異性(P=0.01)。高蛋白飲食組和低蛋白飲食組相比,研究結束時體重恢復程度少1.14kg(95%CI 0.50~ 2.33,P=0.02)。 低 GI飲 食 組 和高GI飲食組相比,研究結束時體重恢復程度少1.09kg(95%CI 0.18~ 2.00,P=0.02)。蛋白質和血糖指數對體重影響的數據結果顯示中心店和輔導店一致,但前者的數據更有力度。在中心店,高蛋白飲食組比低蛋白飲食的體重恢復少2.7kg(P<0.001),而輔導店的這個數據有0.54kg差距(P=0.13)。在中心店,低GI飲食組比高GI飲食組的體重恢復少0.48kg(P =0.48),而輔導店的這個數據有1.03kg差距(P= 0.004)。
不良事件
據報告,體重保持階段有四起嚴重不良事件。低蛋白+低GI飲食組中有一人出現下腹部疼痛,后沒去醫院就自行消失。低蛋白+低GI飲食組中有一人出現腹痛住院,低蛋白+高GI飲食組有兩人出現上腹部疼痛住院,住院者都進行了摘除膽囊手術,之后身體恢復,沒有進一步發生不良事件。不良事件的數量在所有組別中,低蛋白+高GI飲食組是最低的,但不良事件模型并不能表明任何飲食的因果關系。
討論
這項研究結果顯示,和低蛋白飲食組和高GI飲食組相比,高蛋白飲食組和低GI飲食組受試者完成干預研究和保持減重效果的比例較高(任何飲食組都沒有熱量攝入的限制)。此外,高蛋白+低GI飲食組受試者的體重在初次減重之后又進一步下降。增加的蛋白量是以減少碳水化合物的份量為“代價”的,這進一步增加了以下這一概念的支持力度,即,減少血糖負荷(定義為碳水化合物含量×生糖指數GI)對于肥胖患者控制體重的重要性。“自我飽腹感”沒有發現存在差異,我們推測可能是主觀感覺(或視覺模擬評分法測量)對飽腹感太“詭秘”。
膳食干預研究控制嚴格,以避免各飲食組在總脂肪、酒精和纖維素方面存在差異,但沒有完全達到即定目標,即,高蛋白飲食組和低蛋白飲食組的蛋白攝入量占總熱量的比例相差近似于12%(實際上這項研究達到5.4個百分點),低GI飲食組和高GI飲食組相差15個(實際上這項研究達到4.7個)GI單位。
測量尿中氮排泄量以確定受試者對飲食的依從情況(高蛋白飲食vs.低蛋白飲食),研究快結束時依從性下降。也許源于對本地食物中所含成分的認識不足而導致的次優依從,可能使蛋白組間和GI組間差異的即定目標未能達到。然而,結果表明,對于通過飲食成功減重后的肥胖患者,即使適度的增加蛋白含量或降低GI值,對于最大限度減少體重恢復來說已經足夠。因此,更高的飲食依從性,可能意味著更大幅度的減重。
隨機分組時以家庭作為單位,因為我們認為,如果家庭人員的飲食相同,成年受試者對飲食會有更好的依從性。被我們的研究納入隨機分組的受試者,很可能比其他研究中的受試者“更貼”組,因為他們已經“經歷”了8周的至少減重8%的低熱量飲食(每天3.3 MJ/800千卡)。盡管有依從性問題,但是我們相信,我們的結果對于肥胖者普遍適用,特別是如果存在容易獲得低GI飲食和支持這些飲食變化的文化背景。
退出率(29%)比預期的(20%)要高,可能是由于在為期26周的階段研究中,整個家庭一直保持動力比較困難。其它膳食研究也有類似的退出率。
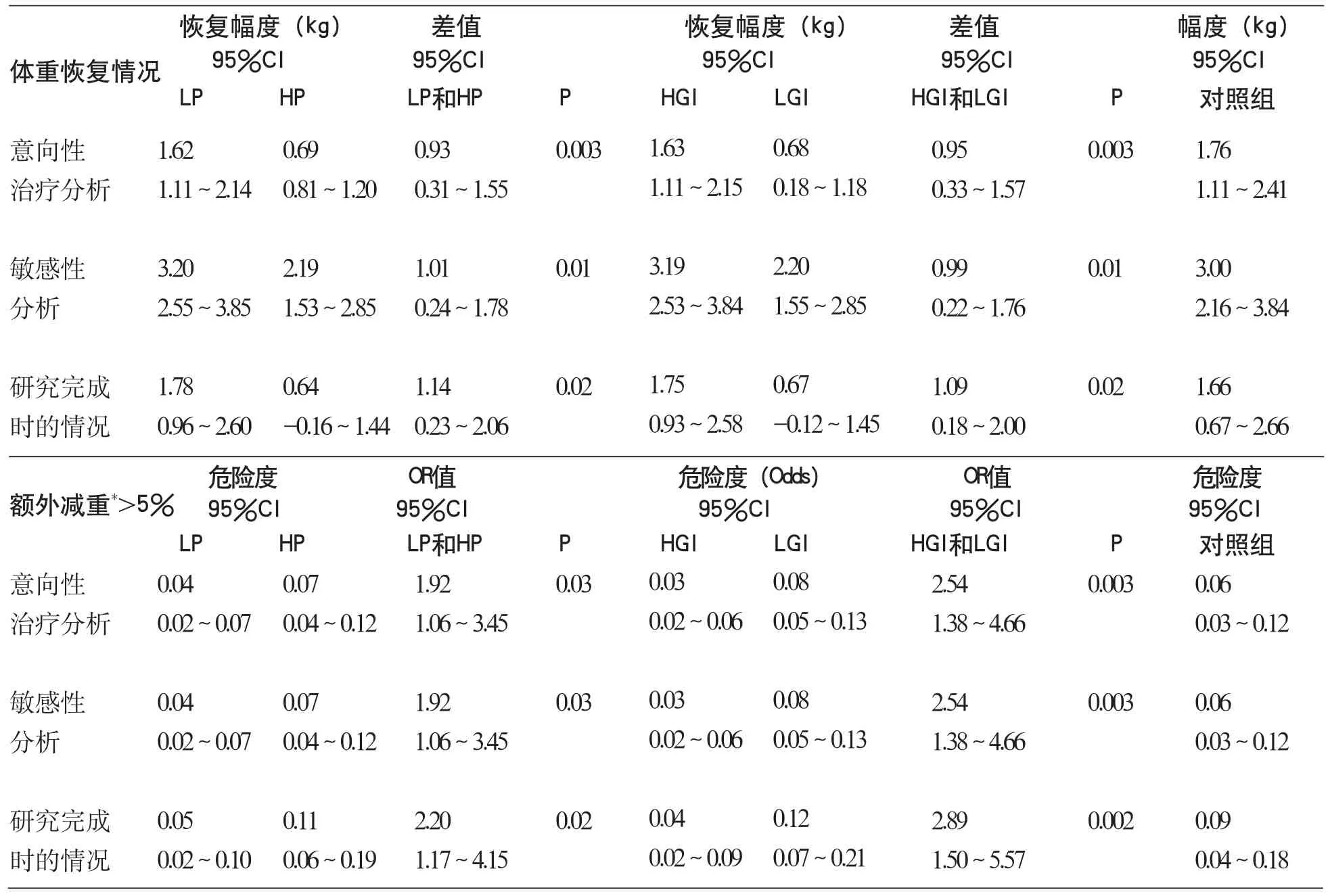
表3 26周干預研究階段各組的體重恢復情況和額外減重>5%的可能性
我們進行了一項為期6個月的樣本量較小的干預研究(店模式,不限制飲食),結果發現,高蛋白飲食組比低蛋白飲食組受試者的體重減少幅度多3.7kg。本研究旨在研究大幅減重后是否還可以維持更低體重的問題;研究結果和McMillan-Price的研究結果相似,該研究為期3個月,結果發現,高蛋白飲食組比低蛋白飲食組受試者的減重幅度多0.6kg。
GI下降4.7個單位,造成高GI飲食組和低GI飲食組受試者的體重相差0.95kg。由于纖維素攝入量沒有差異性,體重差異(雖然小)可歸因于GI的影響。這與先前的研究結果一致。此外,Cochrane對干預研究的薈萃分析表明,低GI飲食組比高GI飲食組受試者體重下降幅度多1.1 kg。然而,以前的研究旨在探討減肥而不是保持體重,很難進行組間的直接比較。McMillan-Price等在相差20個GI單位的飲食組之間沒有觀察到顯著差異。Sloth等在相差24個GI單位的飲食組之間發現減重有0.6kg的差異(不顯著)。Philippou等發現GI值不同的飲食組受試者的體重變化不存在顯著差異(約1.0kg)。
我們發現,就蛋白質和GI對體重變化的影響而言,中心店和輔導中心的結果一致。不過,亞組分析表明,高蛋白飲食在中心店更有效,而低GI飲食在輔導中心更有效。對照組的飲食是根據受試者各自的國家飲食指南設計的,比低蛋白飲食組中的蛋白含量(蛋白占總熱量的比例)略高(19%vs.17%),GI值在低GI飲食組和高GI飲食組之間。因此,觀察到的對照組的體重變化結果和預期的一樣(根據飲食的蛋白含量和GI值)。我們研究結果顯示的體重恢復相對較少(0.56kg),相對于相似時間長度的大多數研究而言,最終完成干預研究的所有受試者的減重效果相當好(下降幅度為10.6kg)。
總之,在這項大型的隨機研究中,適量增加高蛋白和低GI的飲食,能提高保持體重研究干預的完成率;因此,這種飲食結構可能是預防體重恢復的理想選擇。

