術中清醒與睡眠狀態對患者心理影響的調查分析
王素霞
(河南省駐馬店市第一人民醫院,463000)
硬膜外麻醉是基層醫院采用最多的麻醉方法。以其操作簡便、經濟實用,又能滿足手術所需的良好的肌松和鎮痛而為大家普遍接受。因為有些病例術中完全無痛,麻醉醫生常常不用輔助藥物,病人在整個手術過程中處于清醒狀態,由此對病人的心理及情緒產生了一些影響。我院在2004年3月~2005年3月共施行了2400多例硬膜外阻滯,我們選擇其中360例患者進行術后心理調查比較,發現部分清醒的患者存在不同程度的情緒與心理障礙,現報道如下。
一般資料
本組病例年齡18~72歲,ASAⅠ~Ⅱ級,均為下腹、脊柱、下肢、會陰部手術,隨機分為兩組。
Ⅰ組:180例,硬膜外阻滯完善,病人安靜合作,有語言表達能力,手術時間長于1h,術中未用鎮靜催眠藥,病人保持清醒狀態。Ⅱ組:180例,硬膜外阻滯完善,術中輔助鎮靜催眠藥,病人處于睡眠狀態。
兩組均于術前30min肌注魯米那0.1g,阿托品0.5g。
方法
病人入室后常規行硬膜外穿刺,Ⅰ組麻醉完善后,術中不用任何鎮靜催眠藥,使病人保持清醒狀態;Ⅱ組麻醉完善后,手術開始前予以咪唑安定5mg,芬太尼0.05g,使病人術中處于睡眠狀態。術后第2天訪視病人,采集如下資料:①手術過程中您希望處于清醒還是睡眠狀態?②手術過程中您是否感到緊張或恐懼?是什么原因讓你緊張或恐懼?③如果再次手術您是否還愿意采用同樣的麻醉方法?④如果您事先知道手術的經過如此,您會選擇怎樣的麻醉狀態?⑤分別采用Zuang抑郁自評表(SDS)及Walanabt改良視覺模擬尺恐懼程度評估,評估患者術前及術后的抑郁及恐懼程度。
結果
360例患者中的244例(68%)希望在無知曉的入睡狀態下接受手術。133例(37%)訴說術中緊張和恐懼,其中79%的患者感到不明原因的緊張和恐懼,21%患者擔心手術達不到預期的效果,或麻醉消失出現疼痛,或術中出現意外。有13%的患者表示如再次手術堅決拒絕同樣的麻醉方法,手術時間越長,術中緊張及恐懼心理越增加,希望術中睡眠的要求比例也增高。
兩組病人手術前夜的SDS、恐懼程度無顯著性差異,術后第二天Ⅰ組病人的SDS、恐懼程度與手術前夜相比有明顯的差異(P<0.05)。見表1。
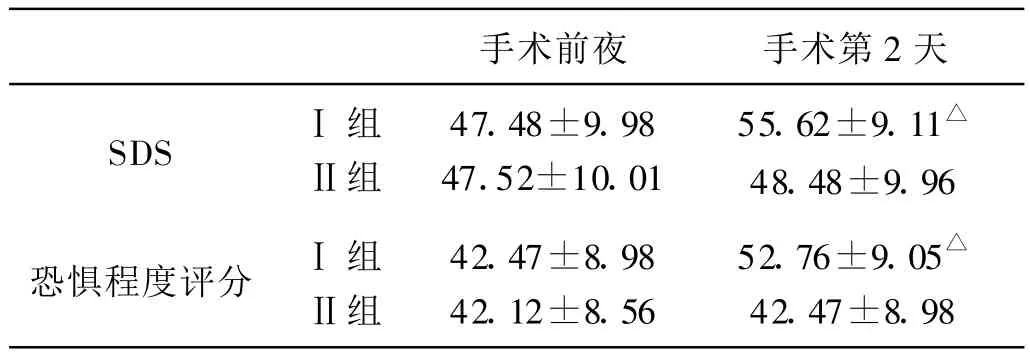
表1 Ⅰ、Ⅱ組病人手術前夜與手術后第2天的SDS、恐懼程度比較
討論
硬膜外麻醉不僅價格低廉,操作簡便,而且可以明顯降低應激反應,改善高危患者術后的肺功能和預后,但不能消除患者的緊張、焦慮,術中知曉及術后的不良記憶。麻醉醫生術中最為關注的是鎮痛與肌松,常常忽略病人的心理活動。
本調查顯示,在清醒狀態下接受手術的患者,大部分存在明顯的心理活動,其出現的原因首先是麻醉與手術對患者直接產生的“應激狀態”。表現為血液兒茶酚胺等激素水平升高 ,且隨手術時間的延長而加劇。其次,手術中患者的心理活動,如恐懼、緊張等也是一種嚴重的應激源,這與陌生的手術室環境、醫務人員的語言、器械的碰撞聲以及對麻醉和手術的認知較少,對手術療效轉歸的認識不夠確切有密切關系,從而引起患者心理失衡。過度的應激反應可產生某些病理改變。
硬膜外麻醉在施行腹部手術,為對抗內臟牽拉反應,一般常需復合應用鎮痛、鎮靜藥物,使患者處于睡眠狀態,機體內環境雖有改變,但無心理應激。咪唑安定因具有較強的鎮靜作用、消除半衰期短、順行性遺忘等作用,已廣泛應用于臨床麻醉。在清醒狀態下接受手術的患者,大部分存在明顯的心理與情緒變化,有些患者甚至較為嚴重。積極的心理維護,包括術中釋疑性的解答和親切的安慰性交談,結合鎮靜藥物的恰當應用,是避免心理創傷而影響術后康復的有效措施,麻醉醫生應把它放到與術中鎮痛同等重要的位置上。

