不同年齡小兒肺炎支原體肺炎臨床特點對比分析
高曉宇, 馬文艷
小兒支原體肺炎是常見病、多發(fā)病。有關嬰幼兒與兒童支原體肺炎臨床資料的對比分析相關報道甚少。本文旨在回顧分析嬰幼兒及兒童支原體肺炎臨床表現的異同點,從中找尋其規(guī)律性。
1 資料與方法
1.1 臨床資料 2000- 01/2007- 12齊齊哈爾醫(yī)學院第三附屬醫(yī)院兒科收治小兒支原體肺炎患兒113例,其中男64例,女49例;年齡6個月至3歲54例(47.8%),~6歲16例(14.2%),~10歲23例(20.4%),~14歲20例(17.7%);住院時間1~31 d,平均9.7 d。以6個月至3歲為嬰幼兒組,4~14歲為兒童組。
1.2 診斷標準 所有患兒均符合小兒支原體肺炎的診斷標準[1]。
1.3 觀察指標 (1)血常規(guī)檢查;(2)采用呼吸道生物鉅陣(芯片)分析系統(tǒng)(西安聯(lián)爾科技有限公司)快速檢測肺炎支原體 IgG抗體;(3)酶學采用美國BECKMAN CX5,北京九強試劑速率法檢測;尿蛋白采用DIRUI N600尿干化學分析儀及Sysmex UF- 50尿沉渣分析儀檢測;(4)X線表現及肺外表現。
2 結果
2.1 臨床表現和血常規(guī)檢查 兩組患兒的臨床資料對比和血常規(guī)檢查結果分別見表1,2。
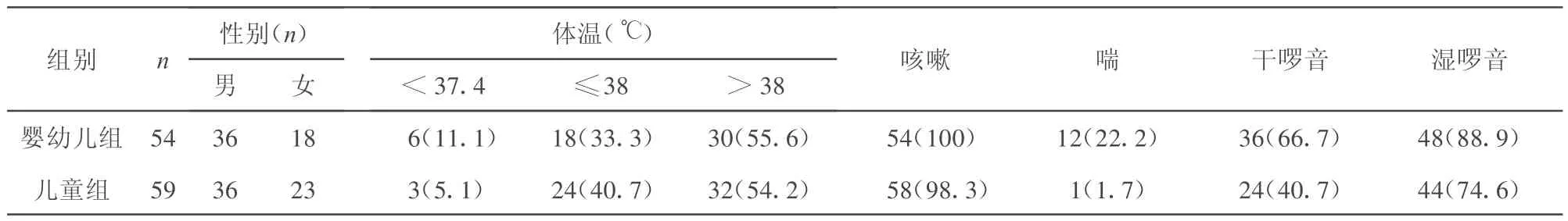
表1 兩組支原體肺炎患兒的臨床資料比較[n(%)]
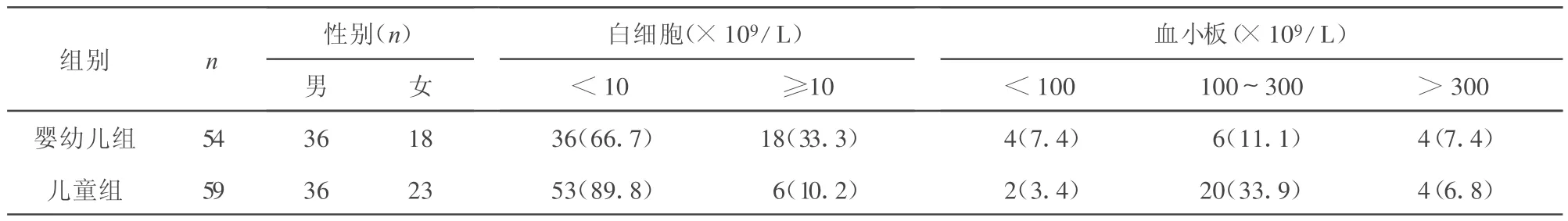
表2 兩組支原體肺炎患兒的血常規(guī)檢查結果比較[n(%)]
2.2 肺炎支原體IgG抗體檢測 本文113例患兒檢測肺炎支原體IgG抗體均陽性。
2.3 酶學檢測及尿蛋白檢查 兒童組谷丙轉氨酶(ALT)共查19例,15例正常,4例增高;門冬酰胺酶(AST)共查14例,12例正常,2例增高;乳酸脫氫酶(LDH)共查18例,12例正常,6例增高;肌酸激酶(CK)共查26例,21例正常,5例增高;肌酸激酶同工酶MB(CK- MB)共查11例,10例正常,1例增高;堿性磷酸酶(AKP)共查14例,9例正常,5例增高。尿蛋白共查8例,4例陽性。嬰幼兒由于家長不配合未抽血化驗酶學。
2.4 X線表現 X線或胸透共查74例,兒童組54例,其中節(jié)段型32例,間質型8例,混合型12例,胸腔積液2例;嬰幼兒組20例,其中間質型14例,混合型6例。節(jié)段型和混合型47例的病變部位在右下肺28例,占首位,左下肺11例,右中上肺5例,左上肺3例;其中兒童組占44例,嬰幼兒組只有3例表現明顯。兒童組以節(jié)段型為主,嬰幼兒組以間質型為主。
2.5 肺外表現 113例中有支原體感染肺外表現的52例(46.0%),其中皮疹8例,血小板減少6例,增高8例,尿蛋白陽性4例,中樞神經系統(tǒng)損害6例,心肌酶譜增高12例,肝功異常6例,胸腔積液2例。113例中嬰幼兒8例(7.1%),兒童44例(38.9%)。
3 討論
國內近10年來關于支原體肺炎的報道日益增多,四季均有發(fā)病。每隔3~6年出現一次地區(qū)性流行[2],本組患兒性別男多于女,4~14歲為患病高峰年齡組。嬰幼兒54例,占47.8%,兒童59例,占52.2%。
肺炎支原體是介于細菌與病毒之間,兼性厭氧,能獨立生活的最小微生物。含有DNA和RNA,無細胞壁。主要通過呼吸道飛沫傳播。病原體通常存在于纖毛上皮之間,不侵入肺實質,通過細胞膜上神經氨酸受體位點,吸附于宿主呼吸道上皮細胞表面,抑制纖毛活動與破壞上皮細胞。肺炎支原體的致病性可能與患兒對病原體或其代謝產物的過敏反應有關[3]。
3.1 臨床特點 一般以發(fā)熱起病,且為高熱,本組104例發(fā)熱,9例無熱。3~4 d后出現劇咳,刺激性干咳多,少數伴白色黏痰。體征少,出現晚。嬰幼兒組比兒童組肺部體征明顯。
3.2 X線表現 肺部病變呈大片均勻暗影為節(jié)段型,彌漫或局限性紋理增多稱間質型,在間質病變基礎上并有小斑片影者為混合型[2]。X線表現程度較重,而臨床癥狀、體征相對輕。病變部位以右下肺占首位,其次左下肺,右中上肺、左上肺,與相關報道右側多于左側,下葉多見一致[4]。嬰幼兒以間質型為主。治療1周后病變開始吸收,2~3周多數病例大部分吸收,建議不必過早復查X線。
3.3 肺外表現 本組肺外表現52例,占46.0%,與近年相關報道的31.4%~67.35%接近[5-7],其中嬰幼兒8例(7.1%),兒童44例(38.9%),而且有逐年上升趨勢。兒童比嬰幼兒更易發(fā)生肺外表現。可引起皮膚黏膜、血液、心血管、神經、消化系統(tǒng)、骨骼肌、關節(jié)、腎臟、胸腔積液等多種組織、器官的病變。皮膚改變最常見,皮疹形態(tài)多樣,最多見為斑丘疹、皰疹、猩紅熱樣皮疹等。本組52例肺外表現侵犯2個系統(tǒng)8例,3個系統(tǒng)受累4例。1例6歲患兒,軀干、雙下肢散在出血點、瘀斑,血小板量極少或4×109/L,實驗室甚至難以報出結果,病情危重。有12例血小板增高,在(325~379)×109/L,以往未見相關報道。由于收集的病例數量少,有待進一步深入研究,支原體感染后血小板增高的原因尚不清楚,是否針對性應用抗凝藥物有待探討。其中6例中樞神經系統(tǒng)損害,均為腦電圖異常慢波,表現為腦炎或腦膜腦炎。近年有報道認為支原體感染所致中樞神經系統(tǒng)損害為支原體感染最嚴重、最常見的并發(fā)癥[8]。其發(fā)病機制傾向于支原體直接侵襲、自身免疫反應、神經毒素作用[9-13]。
肺外表現的原因尚未完全清楚,可能是由于感染引起組織細胞抗原結構改變產生的自身抗體或由于肺炎支原體與宿主組織有共同抗原成分引起的交叉反應[2];部分為免疫復合物引起的Ⅲ型變態(tài)反應所致的血管病變[14],或少數與支原體直接侵入有關。支原體感染對人體肝、腎、心臟等臟器的影響,多為一過性損害。
3.4 診斷 肺炎支原體肺炎一般起病緩慢,表現高熱,刺激性咳嗽,體征少而輕,X線表現多而重,典型病例確診容易。但早期只有高熱而未出現呼吸系統(tǒng)癥狀、體征或以肺外表現起病的極易與細菌、病毒、結核感染相混淆而漏診誤診,應引起重視。確診必須結合病原分離或血清特異抗體測定。本院采用芯片快速檢測肺炎支原體IgG抗體陽性,雖準確可靠,但并非早期手段,今后應在早期采用肺炎支原體IgM 抗體測定,同時結合IgG抗體測定,更加穩(wěn)妥。近年有使用DNA探針及多聚合酶鏈反應檢測肺炎支原體DNA的報道,更是敏感性高,特異性強,可達早期診斷的目的。
3.5 治療 紅霉素作為首選,亦可選用阿奇霉素續(xù)貫治療,后者易致肝損害,小嬰兒慎用。本組用紅霉素劑量20~30 mg/(kg·d),療程3~4周為宜。主張采用綜合治療手段,包括合理、聯(lián)合、足量、足療程使用肺炎支原體的有效抗生素,根據病情進展情況,采用相應的特異性及非特異性免疫治療等,達到理想的治療目的。由于肺炎支原體無細胞壁,故β內酰胺類抗生素治療無效。
[1]沈曉明,王衛(wèi)平.兒科學[M].7版.北京:人民衛(wèi)生出版社,2008:280.
[2]王雪蓮,顧岑,江載芳,等.北京地區(qū)1990~1991年支原體肺炎臨床研究[J].中華兒科雜志,1994,32(4):217- 218.
[3]陸再英,鐘南山.內科學[M].7版.北京:人民衛(wèi)生出版社,2007:25- 26.
[4]陳秋芳,余剛,張海鄰,等.小兒支原體肺炎的臨床、影像及內鏡特點[J].臨床兒科雜志,2009,27(1):42- 45.
[5]王洪通,丁國標.366例小兒肺炎支原體肺炎臨床分析[J].中國婦幼保健,2009,24(4):497- 498.
[6]賀國平,金伯平,王曉明.1 438例肺炎支原體肺炎患兒臨床及肺外并發(fā)癥分析[J].臨床兒科雜志,2005,23(10):49- 52.
[7]周彬,李立達.兒童肺炎支原體肺炎392例臨床分析[J].徐州醫(yī)學院學報,2009,29(2):114- 116.
[8]俞志凌,袁壯,劉春峰.肺炎支原體感染所致中樞神經系統(tǒng)損害22例臨床分析[J].中國實用兒科雜志,2000,15(8):497- 496.
[9]霍懷仁,韓英霞,韓秋英.肺炎支原體腦炎26例分析[J].實用醫(yī)學雜志,1996,12(12):813.
[10]Koskiniemi M.CNS manifestations associated with mycoplasma pneumoniae infections:summary of cases at the University of Helsinki and review[J].Clin Infect Dis,1993,17(Suppl 1):S52- 57.
[11]T homas NH,Collins JE,Robb SA,et al.Mycoplasma pneumoniae infection and neurological disease[J].Arch Dis Child,1993,69(5):573- 576.
[12]Pellegrini M,O'Brien T J,Hoy J,et al.M ycoplasma pneumoniae infection associated with an acute brain stem sy ndrome[J].Acta Neurol Scand,1996,93(2- 3):203- 206.
[13]Kasahara I,Otsubo Y,Yanase T,et al.Isolation and characterization of my coplasma pneumoniae from cerebrospinal fluid of a patient with pneumonia and meningoencephalitis[J].J Infect Dis,1985,152(4):823- 825.
[14]Behan PO,Feldman RG,Segerra JM,et al.Neurological aspects of my coplasmal infection[J].Acta Neurol Scand,1986,74(4):314- 322.

