328例新生兒病理性黃疸相關因素分析
李琴
(株洲市天元區人民醫院兒科 湖南株洲 412007)
新生兒黃疸是新生兒期常見的臨床癥狀,約占新生兒總發病率的40%~50%[1~2],分為生理性黃疸和病理性黃疸。過高膽紅素可以通過細胞膜進入細胞內,干擾細胞的正常代謝功能,引起細胞功能紊亂,嚴重者可引起膽紅素腦病,具有較高的致殘率和致死率[3~4]。
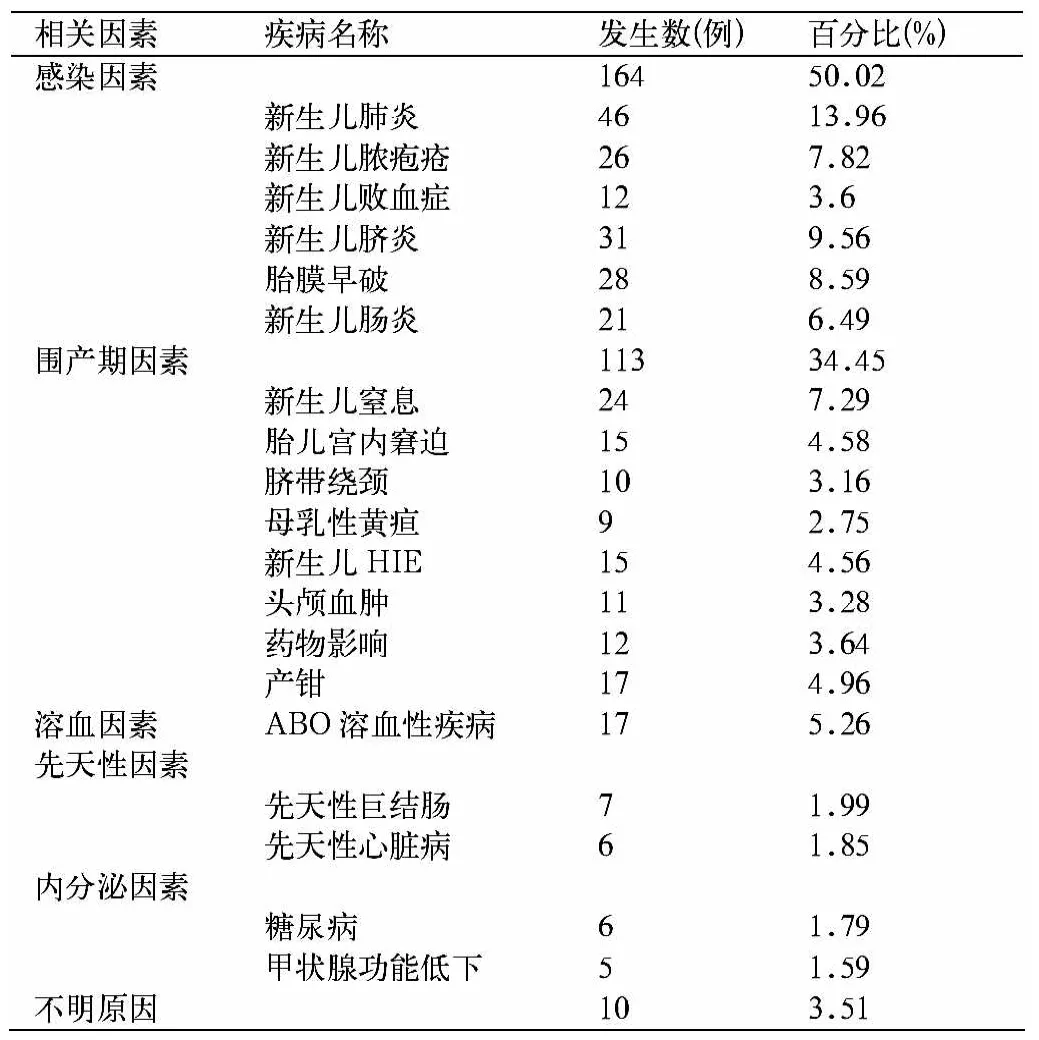
表1 新生兒病理性黃疸相關因素分析

表2 病理性黃疸相關因素和膽紅素程度的關系(例)
1 資料與方法
1.1 一般資料
選取我院2004年1月至2009年1月兒科收治的新生兒病理性黃疸患兒328例作為觀察對象,其中男208例,女120例,分娩方式:陰道分娩198例,剖宮產130例,足月兒268例,早產兒60例。出生體重2.4~4.2kg,出現黃疸時間:<24h78例,<7d160例,≥7d90例。新生兒年齡<24h血清膽紅素>102μmol/L88例,年齡<7d者血清膽紅素220.9~225.5μmol/L者50例,≥7d血清膽紅素256.5~342.5μmol/L160例,血清膽紅素>342.5μmol/L30例。
1.2 方法
采用回顧性分析的方法,分析我院病理性黃疸新生兒的臨床資料、相關實驗室檢查指標及臨床診斷等分析病理性黃疸相關因素。
1.3 統計學分析
采用統計學軟件SPSS 12.0建立數據庫,通過χ2檢驗分析,P<0.05,差異有統計學意義。
2 結果
2.1 新生兒病理性黃疸相關因素分析(表1)
感染因素引起黃疸的發生率明顯高于圍產期因素引起黃疸的發生率,χ2=4.97,P<0.05,差異有統計學意義。
2.2 病理性黃疸相關因素和膽紅素程度的關系(表2)
感染因素和圍產期因素在血清膽紅素257~342μmol/L發生率明顯高于其它組別的發生率,χ2=5.88,P<0.05,差異有統計學意義。
3 討論
病理性黃疸的不斷發展可能形成膽紅素腦病,不再僅僅以血清膽紅素升高為主要臨床特征,過多膽紅素可對腦組織造成不同程度的損害。其原因主要由于新生兒血腦屏障的發育不全,過高的血清膽紅素超過新生兒承受能力范圍以外,進而對中樞神經造成永久性損害。……

