局麻和腰麻—硬膜外聯合麻醉在老年腹股溝疝無張力修補術中的效果對比
紀洪生,欒志燕
(山東省立醫院,濟南250021)
腹股溝疝是老年常見病,由于老年患者常合并內科或外科其他疾病,手術時的麻醉需考慮對老年人生理機能及術后恢復的影響。目前無張力疝修補術是國內腹股溝疝的首選手術方式。本研究通過對局麻和腰麻—硬膜外聯合麻醉下老年腹股溝疝無張力修補術的研究對照,探討老年腹股溝疝手術最適宜的麻醉方式。
1 資料與方法
1.1 臨床資料 選擇2003年3月~2009年9月我院收治的436例初發腹股溝疝患者,男421例、女15例,年齡65~94歲、平均78.6歲,病程1個月~25年。均為腹股溝斜疝或直疝,排除嵌頓疝或滑疝、股疝等。按數字表法將患者隨機分為局麻組和腰麻—硬膜外聯合麻醉組(聯合組)。局麻組247例,其中右側疝126例,左側疝107例,雙側疝14例;斜疝214例,直疝33例;按中華外科學會疝與腹壁外科學組制定的分類方法[1],Ⅰ型疝8例、Ⅱ型疝21例、Ⅲ型疝181例、Ⅳ型疝37例。聯合組189例,其中右側疝111例,左側疝73例,雙側疝5例;斜疝162例,直疝27例;Ⅰ型疝4例、Ⅱ型疝23例、Ⅲ型疝133例、Ⅳ型疝29例。合并前列腺增生171例,心血管疾病68例,慢性阻塞性肺疾病32例,糖尿病24例,腦血管病后遺癥3例,其他疾病61例。
1.2 方法
1.2.1 麻醉方法 兩組術前均采用苯巴比妥100mg肌注。局麻組應用0.5%利多卡因逐層浸潤麻醉,先于外環口向恥骨聯合方向注入4~6 ml,再于切口處進行皮下浸潤麻醉;切開腹外斜肌腱膜之前在腱膜下注入3~5 ml,分離疝囊時在疝囊和精索內輸精管之間再注入2~3 ml,此時完成局部神經阻滯麻醉。按術中解剖層次及疼痛情況酌情追加,總量不超過100 ml。聯合組采用側臥位,患側在下方,選擇L2~3間隙穿刺,到達硬膜外腔后用25 G腰穿針行蛛網膜下腔穿刺,見腦脊液流出后給予0.75%布比卡因1~1.3 ml加25%葡萄糖0.2~0.3 ml混合液注射,同時硬膜外腔置管。隨時監測麻醉平面并通過體位變化調節麻醉平面,控制麻醉平面不超過T8,待麻醉平面平穩后行疝環填充式無張力疝修補術。術后局部沙袋加壓12 h。
1.2.2 隨訪 記錄兩組的手術時間、切口并發癥、術后麻醉反應、下地時間、進食時間、住院時間、住院費用、恢復日常生活時間等。術后疼痛評分為:無=0;輕微=1;需止痛劑=2。隨訪通過電話及門診結合的方式,時間為術后1、3、6、12、24 個月。
1.3 統計學方法 采用SPSS13.0軟件。計量資料應用t檢驗,計數資料應用χ2檢驗。P≤0.05為差異有統計學意義。
2 結果
2.1 兩組麻醉效果比較 局麻組4例因麻醉不充分需加用小劑量芬太尼;聯合組1例阻滯平面偏低,加用小劑量芬太尼。二者輔助用藥無統計學差異。傷口并發癥包括切口感染、局部血腫和陰囊血腫、切口裂開和異物反應。術后麻醉反應包括惡心、嘔吐、尿潴留、頭疼、腹脹(需處理)。兩組觀察指標比較見表1。
表1 兩組觀察指標比較(±s)
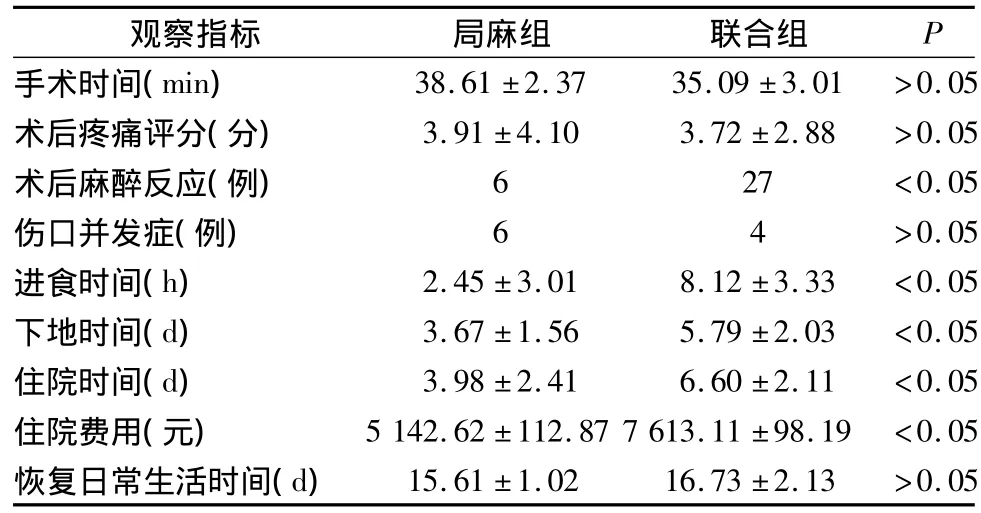
表1 兩組觀察指標比較(±s)
觀察指標 局麻組 聯合組P手術時間(min)38.61±2.37 35.09±3.01 >0.05術后疼痛評分(分) 3.91±4.10 3.72±2.88 >0.05術后麻醉反應(例) 6 27 <0.05傷口并發癥(例) 6 4 >0.05進食時間(h) 2.45±3.01 8.12±3.33 <0.05下地時間(d) 3.67±1.56 5.79±2.03 <0.05住院時間(d) 3.98±2.41 6.60±2.11 <0.05住院費用(元) 5 142.62±112.87 7 613.11±98.19 <0.05恢復日常生活時間(d)15.61±1.02 16.73±2.13 >0.05
2.2 隨訪 共412例得到隨訪,平均隨訪時間15.4月。其中2例在隨訪期間因其他疾病死亡。兩組隨訪期內均無復發。
3 討論
與傳統手術方式相比,無張力疝修補術的復發率明顯下降,療效顯著提高。文獻報道其術后復發率<1%[2]。老年腹股溝疝患者常合并心肺疾病、糖尿病、腦血管病及前列腺增生等疾病,且老年腹股溝疝有腹壁薄弱、腹內壓較高、疝環口松弛、疝周組織疏松等特點,宜應用充填式無張力疝修補術。局部麻醉對患者運動功能、全身心肺功能的影響較小,對膀胱括約肌功能、胃腸蠕動功能沒有影響,因此術后尿潴留、腹脹、惡心、嘔吐的發生率也大為減少,下床活動時間及進食時間也可以不受限制。國外研究認為,應用局麻行無張力疝修補術可降低術后出現尿潴留的可能性,減輕術后疼痛,利于早期活動,避免長期臥床引起的并發癥,是一種安全、有效的麻醉方式[3,4]。本研究結果顯示,局麻組的術后麻醉反應、下地時間、進食時間、住院時間、住院費用均明顯低于腰麻—硬膜外聯合麻醉組,表明局麻對全身器官功能影響小,有利于患者術后盡快恢復正常生活狀態。雖然局麻組應用輔助鎮痛藥的例數略多于腰麻—硬膜外聯合麻醉組,但兩組總體麻醉效果比較無統計學差異。由于老年人腹壁薄弱,肌肉退化,神經感覺減退等特點,對痛覺的敏感性降低,所以局麻可以滿足手術的操作要求。同時老年人肌肉的緊張性出現功能性減退,對充填網塞的不適性也大大少于中青年患者。本研究中沒有有異物感和明顯不適感者。局麻組和腰麻—硬膜外聯合麻醉組早期手術并發癥的發生率比較無統計學差異。兩組遠期隨訪復發率無統計學差異,與國外文獻報道一致[5]。
綜上所述,局麻下行老年腹股溝疝無張力修補術具有對人體生理功能干擾少、安全性高、術后并發癥少、恢復快、疼痛輕、治療費用降低等優點,是老年腹股溝疝無張力修補術最適宜的麻醉方式之一。
[1]中華醫學會外科學會疝和腹壁外科學組.成人腹股溝疝、股疝手術治療方案(修訂稿)[M].中華普通外科雜志,2004,19(2):126.
[2]Reuben B,Neumayer L.Surgical management of inguinal hernia[J].Adv Surg,2006,40:299-317.
[3]Sanjay P,Woodward A.Inguinal hernia repair:local or general anaesthesia[J].Ann R Coll Surg Engl,2007,89(5):497-503.
[4]Gultekin FA,Kurukahvecioglu O,Karamercan A,et al.A prospective comparison of local and spinal anesthesia for inguinal hernia repair[J].Hernia,2007,11(2):153-156.
[5]Sanjay P,Woodward A.Local versus general anaesthesia with Prolene Hernia System mesh for inguinal hernia repair:early and longterm outcomes[J].Dig Surg,2008,25(5):347-350.

