新鮮異體皮和自體皮混合移植治愈大面積燒傷病人168例
聶 學
河南新鄉市第二人民醫院燒傷科 新鄉 453002
大面積燒傷病人自體皮源不足,病人行創面切痂+微粒皮播種+異體皮覆蓋術后,往往仍有部分創面無法愈合,病人自體皮源不足,此時應用自體皮與新鮮異體皮混合移植封閉病人創面成為挽救大面積燒傷病人生命的行之有效的方法,2000-01~2009-01,我院應用自體皮與新鮮異體皮混合移植治療大面積深度燒傷病人168例,取得良好效果,現報告如下。
1 資料與方法
1.1 一般資料 本組168例,男122例,女46例;年齡4~85歲。手術次數405次,其中85例次進行了2次以上手術。燒傷面積30% ~98%TBSA,Ⅲ度面積25% ~82%(平均46.8±15.9%)TBSA。燒傷原因:火焰燒傷69例,熱水燒傷25例,瓦斯爆炸29例,化學燒傷18例,熱蒸汽燒傷25例。燒傷面積>50%TBSA者傷后首先進行微粒皮播種+大張異體皮覆蓋術,待傷后1個月左右,部分創面形成肉芽創面,再次行自體皮與新鮮異體皮混合移植術。創面<50%TBSA自體皮不足時,切痂行自體皮與新鮮異體皮混合移植術。
1.2 手術方法 臂叢或全麻下取病人親屬異體刃厚皮,取皮面積按本次手術面積的50% ~60%計算,剪成0.5 cm×0.8 cm大小郵票狀;病人全麻滿意后取自體刃厚皮,取皮面積按本次手術面積的40% ~50%計算,剪成0.3 cm×0.3 cm大小郵票狀;切痂創面或肉芽創面要徹底清創,充分止血,生理鹽水沖洗3遍,將自體皮和異體皮按1∶1~1∶2的比例混合相間移植于術區,注意自體皮與異體皮皮緣相吻合,間距<0.3 cm,術區創面加壓包扎,隔日更換輔料。
2 結果
應用此方法修復的168例燒傷病人,自體皮與異體皮完全融合,成活良好,創面大部分Ⅰ期愈合,Ⅰ期愈合率94%,未愈合病人再次手術后創面愈合,病人在傷后60 d內創面封閉,生命保全。隨訪0.5~2 a,創面無明顯瘢痕增上和異體皮排斥現象,見表1。
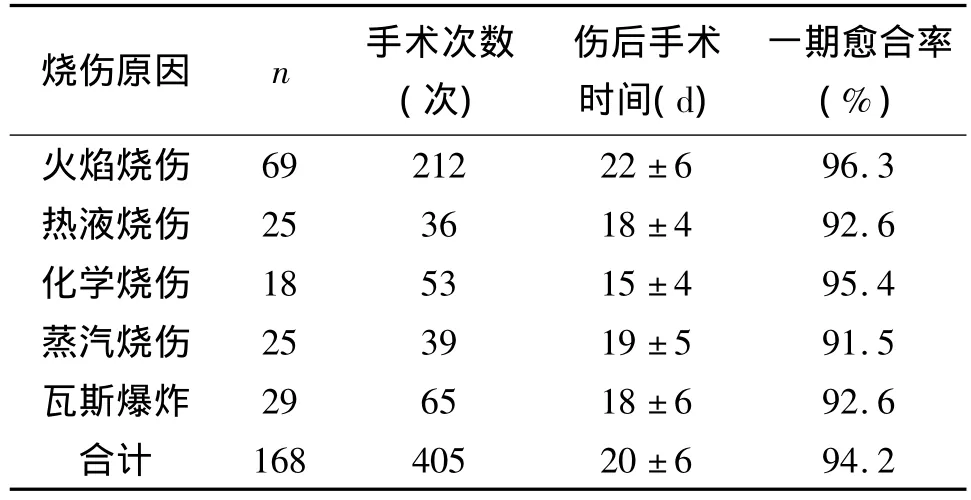
表1 168例病人行自體皮與新鮮異體皮混合移植術術后創面愈合情況
3 討論
大面積燒傷病人自體皮源缺乏,單靠自體皮源,無法完成大面積深度燒傷病人創面的修復,1954年,美國Jackson應用1.5 cm寬的條狀自體皮和異體皮間隔移植在燒傷病人創面上,獲得良好效果,20世紀60年代,上海瑞金醫院在搶救大面積深度燒傷時應用“砌磚式”自體皮與異體皮混合移植取得成功,混合移植的優點在于:(1)節省自體皮。(2)自體皮邊緣的新生上皮增殖遷移的速度與異體表皮排異和脫落的速度基本同步,創面在愈合過程中始終不裸露。(3)異體真皮組織保留在創面內能改善創面愈合后的質量,如創面彈性、柔軟度等。(4)大部分患者不出現異體皮的急性排斥,從而減輕了機體在急性排斥時的劇烈發應,如高熱、炎性反應等,即減輕了燒傷后的病理生理變化[1]。這些優點在大面積深度燒傷患者的臨床救治中尤為突出。
混合移植與單純異體皮移植相比,兩者的外周血淋巴細胞與供者脾細胞的致敏程度相當。如在同一實驗大鼠身上同時做單純異體皮移植和混合移植,則前者迅速排斥,而后者無明顯排斥現象。說明混合皮膚移植的效應可能主要是局部的而非全身性的,它和嵌入異體皮中的自體皮片所發揮的作用有關,稱為“自體皮島效應”。
綜上所述,自體皮與異體皮混合移植修復大面積深度燒傷切癡創面可以大量節省自體皮源,同時混合移植中的“夾心現象”和“自體皮島效應”使異體皮的排斥方式改變,排斥反應減緩,異體皮得到較長時間的保留,這一方法改變了“用抗淋巴細胞血清等抑制全身免疫反應來延遲異體皮排斥,從而使患者處于感染危險境地”的傳統方法。由于異體真皮的弱抗原性,僅有異體真皮淺層變性壞死并隨異體表皮一起脫落,而異體真皮深層則被新生的肉芽組織及以后的新生膠原纖維所包裹,從而成為自體表皮細胞向異體皮區增殖和遷移的良好支架,最終替代混合移植中的異體表皮修復深度燒傷切痂后的創面。創面不僅在修復過程中不再裸露,而且在愈合后由于異體真皮組織保留在創面內,能改善創面愈合后的質量,如創面彈性、柔軟度等,這在大面積深度燒傷治療中有重要的臨床意義。
本組168例病人應用自體皮與新鮮異體皮混合移植治療大面積深度燒傷創面,創面愈合良好,且愈后無明顯瘢痕組織增生,是一個行之有效的挽救大面積深度燒傷病人生命的治療方法。
[1]史濟湘.燒傷醫學在中國[M].長沙:湖南科學技術出版社,1989:1-8.

