急性呼吸窘迫綜合征患者血乳酸定量分層的臨床價值
饒惠清,莫北溪,黃道永
廣東省陽江市人民醫院ICU,廣東陽江 529500
乳酸(LAC)是體內葡萄糖代謝產物之一,在正常狀態下其產量不多,但當急性呼吸窘迫綜合征(ARDS)患者存在組織缺氧時,造成機體無氧代謝產生大量的乳酸,導致乳酸性酸中毒。在病情得到有效控制、低氧狀態等獲得迅速糾正后,體內的乳酸可很快降低。因此通過乳酸定量分層可有效評估急性呼吸窘迫綜合征患者的病情控制和預后。
1 資料與方法
1.1 一般資料
選擇2008年7月~2010年1月入住我院中央ICU初步診斷為ARDS的104例患者 [除外其他乳酸產生過多疾病(如嚴重組織灌注不足、中毒)及乳酸清除不足疾病(如嚴重肝病、嚴重腎病、糖尿病等)]。ARDS的診斷根據中華醫學會呼吸病學分會1999年制定的標準[1]。其中,男64例,女40例;平均年齡(46.05±26.24)歲;基礎疾病:膿毒癥31例,腦外傷 22例,肺炎17例,其他外傷10例,胸腹部外傷8例,胰腺炎7例,溺水6例,電解質紊亂3例。
1.2 方法
入室即抽血氣分析。以后每6小時抽取1 ml動脈血做血氣分析,根據48 h內乳酸值求和后取平均值定量分為四組:對照組[LAC(3.2±1.7)mmol/L];觀察組 A[(7.1±2.1)mmol/L];觀察組 B[(11.5±2.3)mmol/L];觀察組 C[(15.8±2.0)mmol/L]。登記相應時間肺泡-動脈氧分壓差[P(A-a)DO2]、氧合指數(PaO2/FiO2)。抽取動脈血時進行1次急性生理學和慢性健康狀況評分系統Ⅱ(APACHEⅡ評分)。每12小時監測病情變化,并對1周內對照組與觀察組各指標及病死率進行比較。血乳酸濃度的測定使用德國GEM Premier 3000自動分析儀。
1.3 統計學方法
采用SPSS 10.0統計軟件進行分析,計量資料數據用均數±標準差()表示,對測定值采用單因素方差分析和Pearson相關性分析,計算相關系數r值,P<0.05為差異有統計學意義。
2 結果
2.1 乳酸定量與APACHEⅡ評分相關性
所有診斷為ARDS患者乳酸定量均較正常值不同程度增高,且乳酸定量與APACHEⅡ呈顯著正相關(r=0.79,P<0.05)。 見圖 1。

圖1 乳酸定量與APACHEⅡ評分關系
2.2 乳酸定量與氧合指數的關系
乳酸定量與氧合指數呈顯著負相關,乳酸定量值越高,氧合指數(PaO2/FiO2)下降幅度越大(r=-0.76,P<0.05)。 見圖2。
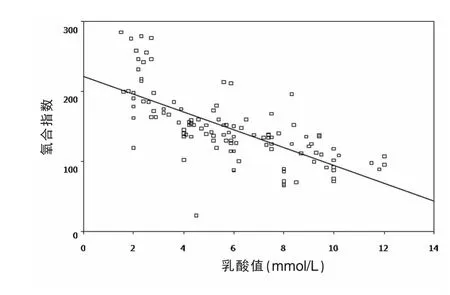
圖2 乳酸定量與氧合指數關系
2.3 乳酸定量與病死率的關系
乳酸定量與病死率呈正相關(r=0.78,P<0.05)。見表1。
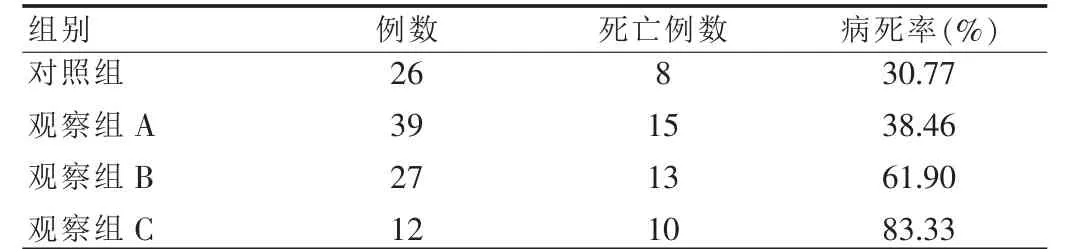
表1 四組患者1周內病死率比較(例)
3 討論
ARDS的病因各異,治療棘手,因肺組織換氣功能嚴重受損,造成頑固性低氧,在機體嚴重缺氧時,全身各組織大量產生乳酸,造成酸中毒,導致體內代謝嚴重紊亂,危及生命。乳酸是體內葡萄糖代謝的產物之一,有氧的情況下,丙酮酸在一系列酶的作用下生成乙酰輔酶A進入三羧酸循環,一小部分丙酮酸轉化為乳酸,其過程也是可逆的;當組織細胞缺氧時,糖的有氧化過程受限,三羧酸循環受阻,而無氧酵解的產能途徑被激活,乳酸被大量生成,造成乳酸堆積。在ARDS的乳酸釋放量可大于60 mmol/h,遠超過正常狀態下的釋放量,且乳酸釋放量與肺損傷程度呈顯著正相關,其機制可能是炎癥細胞和細胞因子促進糖酵解的過程[2]。在危重病得到有效控制、低氧狀態等獲得迅速糾正后,乳酸的清除率加快,體內的乳酸可很快降低。因此,測定體內的乳酸可準確提示危重病的控制情況,并對其預后作出有效評估。但是單次初始的乳酸并不一定能準確反映病情及預后,必須通過連續監測,取平均值,較單一時刻的對比有代表意義,當乳酸平均值高時,提示患者這段時間血乳酸處于較高水平,也就是乳酸清除率低。王東浩[3]分析了247例重度膿毒癥患者的初始血乳酸濃度和入ICU 12 h后血乳酸清除率與最終轉歸關系,發現存活組與死亡組的初始乳酸濃度比較,差異無統計學意義 (P>0.05),但存活組的乳酸清除率明顯高于死亡組,而高乳酸的持續時間明顯短于死亡組。乳酸代謝受基礎疾病、年齡、組織灌注等多方面影響,為避開這些影響因素,本研究所選病例已排除其他乳酸產生過多疾病(如嚴重組織灌注不足、中毒)及乳酸清除不足疾病(如嚴重肝病、嚴重腎病、糖尿病等),樣本就有代表性。正常人血乳酸值為(1.0±0.5)mmol/L[4],當血乳酸值為 2.0~5.0 mmol/L時,則為高乳酸血癥,>5.0 mmol/L時診斷為乳酸中毒。ARDS患者常有乳酸代謝紊亂,產生高乳酸血癥,其發生機制為:①全身組織低灌注,組織細胞灌注不良必然導致細胞缺氧[5],這是乳酸增高的最主要的原因;②應激致高兒茶酚胺血癥[6-7]。乳酸值反映了細胞水平能量代謝和各臟器功能狀態相關,高乳酸血癥是發展為多臟器功能障礙綜合征(MODS)的危險因素。但單純監測某一時刻的血乳酸不能準確反映機體的狀況與疾病嚴重性,而動態監測血乳酸濃度可較準確地反映組織器官的缺血缺氧是否被有效糾正,可作為一個重要的評估預后的指標[8-9]。血乳酸濃度不僅反映機體缺氧嚴重程度,造成細胞生化代謝障礙,更為重要的是反映各個臟器功能失常的嚴重程度。研究表明,血乳酸水平持續升高與APACHEⅡ密切相關[10-12],機體乳酸值增高,APACHE II評分也相應增高,氧合指數下降,病死率相應增加。本文結果表明,對ARDS患者早期血乳酸水平的監測相當重要,對判斷預后及指導治療很有價值。高乳酸結合其他監測指標及臨床情況進行綜合判斷,是一個簡便、快速、有效的臨床生化代謝指標,能夠提醒臨床醫生對那些有著潛在危險的患者給予高度關注,及時處理病情變化。根據研究結果可以認為,血乳酸濃度與ARDS嚴重程度相關,是評估ARDS病情嚴重程度及病情轉歸的重要指標。
[1]陸再英,鐘南山.內科學[M].7版.北京:人民衛生出版社,2008:153.
[2]姜利,席修明,駱辛,等.急性呼吸窘迫綜合征患者肺乳酸釋放的研究[J].中華結核和呼吸雜志,2004,27(1):64-65.
[3]王東浩.乳酸清除率評估重度膿毒癥患者預后的臨床分析[J].中國急救醫學,2007,27(1):15-17.
[4]Fenrranti VS,Gauvreau K,Hickey PR,et al.Intra-operative hyperglycemia during infant cardiac surgery is not associated with adverse neurodevelopmental outcomes at l,4,and 8 years[J].Anesthesiology,2004,100(6):1345-1352.
[5]Foraythe SM,Schmidt CA.Soldium bicabonate for the treatment of lactic acidosis[J].Chest,2000,117(1):260-267.
[6]Bundgaard H,Kjeldsen K,Suarez K,et al.Endotoxemia stimulates skeletal muscle Na+-K+-ATPase and raises blood lacdate under aerobic conditions in humans[J].Am J Physiol Heart Circ Physiol,2003,284(3):1028-1034.
[7]Ensinger H,Lindner KH,Dirks B.Adrenaline:relationship between infusion rate,plasma concentration,metabolic and hemodynamic effects in volunteers[J].Eur J Anaesthesiol,1992,9(6):435-446.
[8]林愛華,郭鳳梅.血管活性藥物對感染性休克患者動脈血乳酸的影響[J].齊齊哈爾醫學院學報,2005,26(8):888-889.
[9]張昆,李政霖,張芝晶.血乳酸和D-二聚體的測定對感染性休克的預后評估[J].中國當代醫藥,2010,17(30):66-67.
[10]李春勝.乳酸與危重病[J].急診醫學,1998,8(2):127-129.
[11]Bakker J,Gris P,Coffemils M,et al.Serial blood lactate levels can predict the development of multiple organ failure following sepsis shock[J].Am J Surg,1996,171(2):221-226.
[12]Cusack RJ,Rholdes A,Lochhead P,et al.The strong ion gap does not have prognostic value in critically ill patients in B mixed medical/surgical adult ICU[J].Intensive Care Med,2002,28(7):864-869.

