兩種手術(shù)方法治療小兒腹股溝斜疝的療效比較
龔建安,劉永存,梁盛枝,姜 越,吳躍銳
(佛山市順德區(qū)桂洲醫(yī)院外三科,廣東 佛山 528305)
腹股溝斜疝是小兒常見的先天性疾病之一,發(fā)病率尚無精確統(tǒng)計,約占人群的1.5%[1],處理不當有可能會引起腸壞死甚至死亡等嚴重并發(fā)癥。對小兒腹股溝斜疝的治療,傳統(tǒng)方法行疝囊高位結(jié)扎術(shù)。近年來隨著“微創(chuàng)概念”的提出,腹腔鏡下疝囊高位結(jié)扎術(shù)逐漸發(fā)展并得以廣泛應用[2]。佛山市順德區(qū)桂洲醫(yī)院2005年3月至2010年12月共收治小兒腹股溝斜疝257例,按住院號末尾數(shù)隨機分組,尾號單數(shù)的95例為傳統(tǒng)手術(shù)組,尾號雙數(shù)的162例為腹腔鏡手術(shù)組,筆者對這2種手術(shù)的療效進行對比分析,報告如下。
1 資料和方法
1.1 一般資料
2組患兒年齡比較見表1;2組患兒發(fā)病情況比較見表2。

表1 2組患兒年齡比較
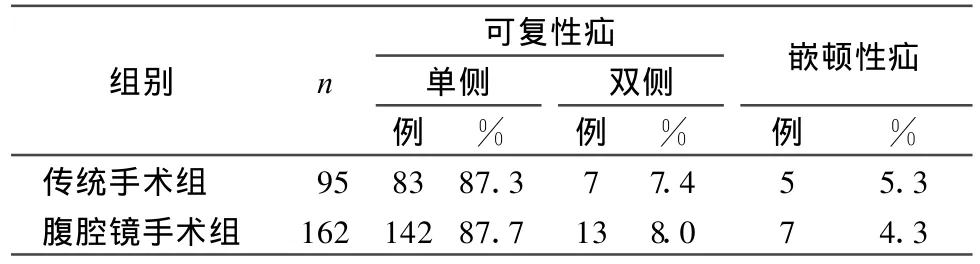
表2 2組患兒發(fā)病情況比較
由表1可知,2組患兒年齡分布最高均為>3~7歲組,且2組患兒年齡構(gòu)成比及平均年齡相比,差異沒有統(tǒng)計學意義(P>0.05)。由表2可知,2組患兒的發(fā)病情況無顯著差異(P>0.05)。在腹腔鏡組左側(cè)單側(cè)可復性疝手術(shù)探查中發(fā)現(xiàn)有29例患兒存在對側(cè)隱匿性疝,右側(cè)單側(cè)可復性疝中有14例發(fā)現(xiàn)有對側(cè)隱匿性疝。
1.2 手術(shù)方法
1.2.1 傳統(tǒng)手術(shù)組
均在靜脈麻醉下行疝囊高位結(jié)扎術(shù)。
1.2.2 腹腔鏡手術(shù)組
1)器械及設備:直徑2.7 mm 30°奧林巴斯腹腔鏡全套設備;3 mm及2 mm Trocar各1個;1.8 mm無損傷抓鉗1個;疝修補針1套(包括1個帶線針和1個鉤針);W6977(愛惜邦,2-0)線 1條。2)麻醉及手術(shù)方法:162例患兒,前35例使用氣管插管全身麻醉,之后的患兒采用靜脈麻醉;體位均為頭低腳高向健側(cè)傾斜位;麻醉生效后,取臍下緣約3~4 mm切口,布巾鉗兩側(cè)提起,置入氣腹針,制造人工氣腹,氣腹壓力根據(jù)患兒的體質(zhì)量和年齡調(diào)整,為1.20~1.60 kPa;自臍下置入3 mm Trocar作為觀察孔;取右側(cè)鎖骨中線與臍平面交界處做一約2 mm切口,腹腔鏡直視下置入2 mm T rocar作為操作孔,此孔或可根據(jù)個人習慣置于左側(cè);自操作孔內(nèi)伸入1.8 mm無損傷抓鉗,在抓鉗的幫助下常規(guī)探查雙側(cè)內(nèi)環(huán)口;找到內(nèi)環(huán)口缺損部位,以抓鉗鉗尖置于缺損部位的上方并在體表尋找相應標志點;在標志上方做約1.5 mm切口;腔鏡直視下以帶線針帶2-0不可吸收線自該切口刺入腹膜前間隙腔鏡直視下在腹膜前潛行縫合內(nèi)環(huán)口缺損一側(cè),注意避開腹壁下動脈、精索血管及輸精管等;刺入腹腔,抓鉗幫助下將線端留在腹腔;以鉤針用同樣的方法縫合環(huán)口缺損另一側(cè)并將線勾起帶出腹腔;擠盡陰囊內(nèi)積氣,皮下打結(jié)封閉內(nèi)環(huán)口缺損;對于一般的患兒,觀察腹腔內(nèi)情況后釋放氣腹,手術(shù)結(jié)束;對于疝囊較大、腹壁松弛、復發(fā)疝等患兒,選擇腹膜皺襞(臍內(nèi)側(cè)襞或臍正中襞)覆蓋、緊貼覆蓋腹股溝管后壁及內(nèi)環(huán)口并以帶線針予以縫合固定。
1.3 觀察指標
術(shù)后患兒常規(guī)住院留觀,觀察2組手術(shù)時間、下床活動時間、住院時間、住院費用、并發(fā)癥發(fā)生例數(shù)及種類、復發(fā)情況。
1.4 統(tǒng)計學方法
計數(shù)資料采用 χ2檢驗;計量資料以±s表示,采用t檢驗。以P<0.05為差異有統(tǒng)計學意義。
2 結(jié)果
2組患者手術(shù)均順利完成,腹腔鏡手術(shù)組無中轉(zhuǎn)常規(guī)手術(shù);2組手術(shù)時間、術(shù)后下地活動時間、出院時間及住院費用情況比較見表3,并發(fā)癥及復發(fā)情況比較見表4。
表3 2組手術(shù)時間、下床活動時間、住院時間、住院費用比較 ±s

表3 2組手術(shù)時間、下床活動時間、住院時間、住院費用比較 ±s
*P<0.01與傳統(tǒng)手術(shù)組相比。
組別 n 手術(shù)時間t/min 下地活動時間t/h 住院時間t/d 住院費用/元傳統(tǒng)手術(shù)組 95 27.52±3.35 36.21±5.49 4.25±0.91 3 724.36±103.64腹腔鏡手術(shù)組 162 14.91±2.82* 8.65±3.36* 1.51±0.73* 4 673.49±249.42*

表4 2組患兒術(shù)后并發(fā)癥及復發(fā)率比較
由表3-4可知:腹腔鏡手術(shù)組的手術(shù)時間、下地活動時間、住院時間、并發(fā)癥均明顯低于傳統(tǒng)手術(shù)組(P<0.01或P<0.05);2組復發(fā)率相比,差異無統(tǒng)計學意義(P>0.05);住院費用腹腔鏡手術(shù)組高于傳統(tǒng)手術(shù)組(P<0.01),腹腔鏡組早期因使用插管全身麻醉,住院費用比傳統(tǒng)手術(shù)組平均多1 500~1 800元,后期采用靜脈麻醉,平均費用比傳統(tǒng)手術(shù)組高500元左右。
3 討論
腹股溝斜疝是小兒外科常見病、多發(fā)病,主要是因為腹膜鞘狀突未閉所至。因此不需要作局部的修補就能達到治愈。即使有局部的薄弱,也可通過以后的發(fā)育得到加強,因此小兒腹股溝斜疝一般只作疝囊高位結(jié)扎即可[3],這是對小兒腹股溝疝行腹腔鏡治療的理論基礎[4]。現(xiàn)從以下幾方面對小兒腹股溝斜疝的腹腔鏡手術(shù)與傳統(tǒng)手術(shù)進行比較。
3.1 創(chuàng)傷的大小
1)傳統(tǒng)的手術(shù)方式必須切開提睪肌,在找疝囊及手術(shù)過程中對腹壁及精索各層均造成損傷;而腹腔鏡手術(shù)憑借腔鏡設備的放大作用可以準確找到疝囊,減少了探查尋找疝囊的過程中帶來的損傷。2)腹腔鏡下內(nèi)環(huán)口及其周圍的血管、輸精管清晰可見,加之30°腹腔鏡的應用,基本清除了視頻死角,術(shù)中操作鉗提起腹膜,在腹膜和其下的輸精管、精索血管之間造成小的疏松間隙,針在其間穿引,只縫合內(nèi)環(huán)口周邊腹膜,對內(nèi)環(huán)口周圍的血管、腹壁下血管、精索血管和輸精管等幾乎不會造成損傷。3)傳統(tǒng)手術(shù)方法手術(shù)切口2~3 cm,術(shù)后需要縫合,留有瘢痕;腹腔鏡手術(shù)切口0.2~0.4 cm,術(shù)后無須縫線,不留瘢痕。4)與傳統(tǒng)手術(shù)方式比較,腹腔鏡手術(shù)時間明顯縮短,手術(shù)和麻醉對機體的創(chuàng)傷明顯減少。
3.2 手術(shù)時間、下地時間和住院時間
傳統(tǒng)的疝囊高位結(jié)扎的手術(shù)時間約27 min,腹腔鏡手術(shù)的時間約15 min,早期由于不夠熟練,手術(shù)時間為15~20 min,隨著例數(shù)的增加和對手術(shù)技巧的掌握,目前單側(cè)手術(shù)時間基本在10 min左右即可完成,雙側(cè)約需17~21 min;對于傳統(tǒng)的手術(shù)方式,由于對提睪肌的損傷造成患兒術(shù)后局部的疼痛及不適致使不敢早期下床活動,患兒平均術(shù)后下地活動的時間是32 h,而腹腔鏡術(shù)后8 h,麻醉蘇醒后,患兒基本均可下地活動;腹腔鏡手術(shù)患兒術(shù)后1~2 d均辦理出院,而傳統(tǒng)手術(shù)術(shù)后住院平均時間為4.3 d。在這些方面都充分體現(xiàn)了腹腔鏡手術(shù)組的“微創(chuàng)”優(yōu)勢。
3.3 雙側(cè)疝和對側(cè)隱匿性疝
Chan K.L.等[5]在小兒腹腔鏡疝囊高位結(jié)扎術(shù)中發(fā)現(xiàn)對側(cè)鞘狀突未閉的發(fā)生率約為32.4%;國外學者尤其是日本學者在進行一側(cè)疝手術(shù)時不管對側(cè)是否有疝存在,均可同時進行手術(shù)[6]。在傳統(tǒng)的腹腔鏡疝囊高位結(jié)扎手術(shù)過程中不可能提前對對側(cè)隱匿性疝做出診斷,更談不上早期治療,因此一定要在對側(cè)有明顯的臨床癥狀和體征的時候再去再次手術(shù)治療,這樣就給患兒帶來了極大的創(chuàng)傷和痛苦;而腹腔鏡下在治療一側(cè)疝的同時可以觀察對側(cè)內(nèi)環(huán)口的情況。腹腔鏡下隱匿疝的診斷標準[7]是:腹腔鏡下發(fā)現(xiàn)內(nèi)環(huán)口開放并深陷,不能看到底部或用鑷子提起內(nèi)環(huán)口邊緣,發(fā)現(xiàn)其底部有孔道通向腹股溝管。本組162例患兒中發(fā)現(xiàn)有對側(cè)疝的有 43例,占26.54%,在發(fā)現(xiàn)對側(cè)有疝或隱匿性疝存在的時候均予以縫合修補手術(shù),手術(shù)操作過程只須利用原來的TROCAR孔即可,不需要另置T ROCAR孔,術(shù)后均未發(fā)現(xiàn)對側(cè)有疝發(fā)生,因此,可以說,就雙側(cè)疝和對側(cè)隱匿性疝的治療來說,腹腔鏡手術(shù)所具備的優(yōu)勢是無與倫比的。
3.4 術(shù)后并發(fā)癥
傳統(tǒng)手術(shù)方法常有切口處血腫和感染的報道,亦有醫(yī)源性損傷膀胱、輸精管和醫(yī)源性隱睪的報道[8],腹腔鏡手術(shù)類似的并發(fā)癥很少發(fā)生。本研究結(jié)果顯示,腹腔鏡手術(shù)的并發(fā)癥的發(fā)生率明顯低于傳統(tǒng)手術(shù),腹腔鏡組早期有發(fā)生陰囊積氣的患者,后來在縫合內(nèi)環(huán)口打結(jié)前常規(guī)擠壓陰囊排氣后再未有類似并發(fā)癥發(fā)生。
3.5 復發(fā)率
眾多研究表明:傳統(tǒng)手術(shù)的復發(fā)率為 2%~4%,腹腔鏡手術(shù)的復發(fā)率<1%[8]。本文中傳統(tǒng)手術(shù)組的復發(fā)率為3.16%,腹腔鏡手術(shù)組為1.85%,二者復發(fā)率比較,差異無統(tǒng)計學意義(P>0.05)。針對腹腔鏡手術(shù)術(shù)后復發(fā)的問題,筆者總結(jié)經(jīng)驗如下:1)對于以下患者,如:疝囊較大、內(nèi)環(huán)口直徑>1.0 cm;急性嵌頓性腹股溝斜疝或反復嵌頓,影響精索血管和輸精管辨認,單純疝囊高位結(jié)扎不滿意;復發(fā)疝,可能存在內(nèi)環(huán)缺損;患兒年齡>12歲,腹股溝發(fā)育基本完成;合并直疝;術(shù)后可能存在腹內(nèi)壓增高誘因等,可根據(jù)情況行疝囊高位結(jié)扎聯(lián)合腹膜皺襞覆蓋可以明顯減少術(shù)后復發(fā)機會[9]。2)縫合過程中一定使用不可吸收線。3)縫合過程中,帶線針和鉤針直間的距離盡可能靠近,以避免遺留缺損造成疝復發(fā)的機會。4)努力提高腹腔鏡下疝修補的手術(shù)操作技巧可以有效的降低術(shù)后復發(fā)的機會。
我國著名外科專家黃筵庭指出:同樣是為了去除疾病,當然以采用對病人損傷最小的治療方法最為理想,這就是微創(chuàng)觀念的具體體現(xiàn)[10]。從本文結(jié)果可以看出,盡管腹腔鏡手術(shù)組在治療費用上超過傳統(tǒng)手術(shù)組的,但是,在患兒的恢復上,腹腔鏡手術(shù)所表現(xiàn)出的優(yōu)勢還是明顯的。
[1] 錢禮,鄭樹森,張啟瑜.錢禮腹部外科學[M].北京:人民衛(wèi)生出版社,2006:31.
[2] Schier F.Laparoscopic inguinal heria repair-aprospectiveper sonal series of 542 children[J].J Pediatr Surg,2006,41(6):1081-1084.
[3] 李正,王慧貞,吉士俊,等.實用小兒外科學(上冊)[M].北京:人民衛(wèi)生出版社,2001:530.
[4] 向國安,陳開運,王漢寧,等.臍正中襞在腹腔鏡治療小兒腹股溝斜疝的應用(附105例報告)[J].中國微創(chuàng)外科雜志,2006,6(10):764-765.
[5] Chan K L,Hui W C,Tam P K H.Prospective,randomized,single-center,single-bhnd comparison of laparoscopic vs open repmr of pediatric inguinal heria[J].Surg Endosc,2005,19:927-932.
[6] 譚洪育,吳紅,薛峰,等.二孔法腹腔鏡疝囊高位結(jié)扎術(shù)治療小兒腹股溝斜疝[J].江西醫(yī)藥,2009,44(3):231-232.
[7] 曲金龍,周致紅,于文濤.微型腹腔鏡治療小兒斜疝100例經(jīng)驗[J].中國微創(chuàng)外科雜志,2003,3(1):79.
[8] 李宇洲.我國腹腔鏡治療小兒斜疝的現(xiàn)狀和發(fā)展前景[J].中國微創(chuàng)外科雜志,2004,4(5):368-369.
[9] 羅蓬,張庭澍,李利波,等.5 mm腹腔鏡治療小兒腹股溝斜疝257例臨床分析[J].中國微創(chuàng)外科雜志,2009,9(8):757-758.
[10] 張金哲.迅速提高我國小兒腹腔鏡水平[J].中國微創(chuàng)外科雜志,2003,3(1):1.

