胰腺癌513例神經浸潤的病理分析
陳穎 史敏 于觀貞 朱明華
·論著·
胰腺癌513例神經浸潤的病理分析
陳穎 史敏 于觀貞 朱明華
目的探討胰腺癌神經浸潤的特征及其與其他臨床病理參數之間的關系。方法光鏡下觀察491例胰腺導管腺癌、22例其他胰腺惡性腫瘤、41例胰腺良性病變和21例慢性胰腺炎組織中的神經浸潤狀況,分析其與其他病理學指標的相關性。結果胰腺導管腺癌的神經浸潤率為74%,顯著高于其他類型惡性腫瘤的23%(P<0.01)。導管腺癌癌細胞通常穿越外周神經中膜到達內部的神經纖維束,有的甚至橫斷整根神經纖維。但神經浸潤與導管腺癌的分化程度無關。52%的胰腺導管腺癌癌旁組織呈慢性炎癥改變,且程度嚴重,遠高于其他類型胰腺癌(14%)及胰腺良性病變(15%)的慢性炎癥發生率(P<0.01)。胰腺導管腺癌淋巴細胞浸潤神經的發生率為65%,遠高于其他惡性腫瘤的36%和胰腺良性病變的22%(P<0.01)。胰腺導管腺癌的神經浸潤與癌旁慢性胰腺炎癥以及淋巴細胞浸潤神經均相關,但與淋巴結轉移無關。結論神經浸潤是胰腺導管腺癌特征性的生物學行為之一。
胰腺腫瘤; 腫瘤轉移; 周圍神經腫瘤性浸潤; 臨床病理學
胰腺癌是消化系統腫瘤中惡性程度很高的腫瘤之一,除外高侵襲性以及多重耐藥的生物學特性,神經浸潤也是其一個顯著特征,發生率可達54%~100%[1]。胰腺癌的神經浸潤可分為胰內和胰外神經叢浸潤。胰外神經叢最常累及的是后腹膜神經叢,而胰內神經浸潤則被認為是胰外的早期階段。本文分析和總結513例胰腺癌臨床病理標本的神經浸潤狀況以及與其他病理學指標之間的關系,以揭示其分子機制。
材料與方法
一、病理標本及臨床資料
收集長海醫院病理科1995年1月至2005年12月病理證實的513例胰腺腫瘤和22例慢性胰腺炎標本。根據2001年WHO胰腺外分泌部腫瘤新分類標準,復查全部存檔的HE切片,并記錄腫瘤類型、分化程度、神經浸潤、癌旁胰腺慢性炎癥、淋巴細胞包繞神經以及淋巴結和遠處臟器轉移情況。513例胰腺腫瘤中,導管腺癌491例(高分化37例,中分化346例,低分化86例,未分化癌4例,腺鱗癌18例),其他類型的外分泌源性惡性腫瘤22例(包括漿液性囊腺癌、黏液性囊腺癌、導管內黏液性乳頭狀腺癌以及腺泡細胞癌)。同時以41例胰腺良性腫瘤(漿液性囊腺瘤、黏液性囊腺瘤以及導管內黏液性乳頭狀瘤)和21例慢性胰腺炎作為對照。
二、統計學方法
應用SPSS10.0軟件處理數據。計數資料采用χ2檢驗,與其他病理學指標的關系采用Spearman′s相關性分析,P<0.05表示差異有統計學意義。
結 果
一、腫瘤組織中神經浸潤的發生狀況
胰腺導管腺癌中神經浸潤發生率為74%(361/491),胰腺其他惡性腫瘤為23%(5/22),胰腺導管腺癌的神經浸潤發生率顯著高于其他惡性腫瘤(P<0.01),但神經浸潤與導管腺癌的分化程度無關(表1)。
導管腺癌癌細胞通常穿越外周神經中膜到達內部的神經纖維束,有的甚至橫斷整根神經纖維(圖1a);而其他胰腺惡性腫瘤的癌細胞僅僅累及神經中膜,呈包繞性侵犯。
二、胰腺腫瘤癌旁組織的病理改變
52%(255/491)的胰腺導管腺癌癌旁組織出現慢性炎癥改變,慢性炎癥程度多為中、重度,纖維化、炎細胞浸潤和胰島假性增生十分顯著(圖1b);胰腺良性病變、其他惡性腫瘤癌旁組織的慢性炎癥發生率僅為15%和14%,且僅為輕度改變,表現為腺泡輕度萎縮以及間質少量炎癥反應。胰腺導管腺癌癌旁組織慢性炎癥發生率顯著高于其他惡性腫瘤及胰腺良性病變(P<0.01,表1)。
三、癌及癌旁組織的其他病理改變
腫瘤內或癌旁慢性炎癥病變中可出現淋巴細胞包裹神經的浸潤現象(圖1c)。胰腺導管腺癌淋巴細胞浸潤神經的發生率為65%,而胰腺良性病變、其他惡性腫瘤的發生率分別為22%和36%,胰腺導管腺癌顯著高于胰腺其他良、惡性疾病(P<0.01,表1)。
導管腺癌的外周神經纖維的數目較多,神經纖維通常較為粗大,而胰腺良性病變、其他惡性腫瘤的神經纖維分布較稀疏。
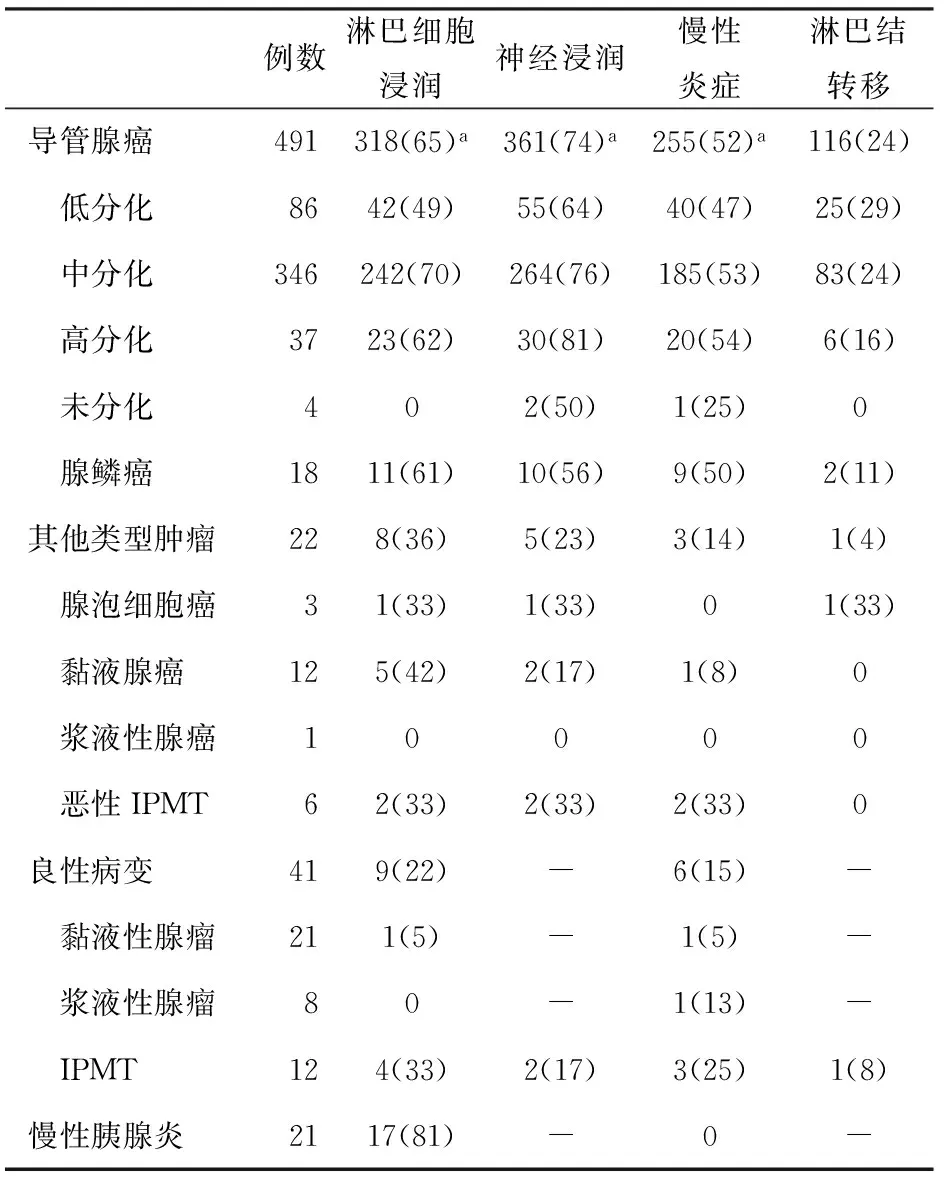
表1 胰腺腫瘤的臨床病理學特征[例(率,%)]
注:aP<0.001
四、胰腺導管腺癌的神經浸潤與其他病理學指標之間的關系
胰腺導管腺癌的神經浸潤與癌旁慢性炎癥以及淋巴細胞浸潤神經均相關(P<0.01),但與淋巴結轉移無關(表2);癌細胞的神經浸潤與淋巴細胞浸潤神經間存在互斥性,即有淋巴細胞包繞的神經并無腫瘤細胞浸潤(圖1d),而神經一旦受到腫瘤細胞浸潤,則淋巴細胞反應也就相繼消失了,同時周圍的炎癥反應程度也相對減輕。
表2淋巴細胞浸潤、胰腺慢性炎癥以及淋巴結轉移與導管腺癌內神經浸潤的關系(例)
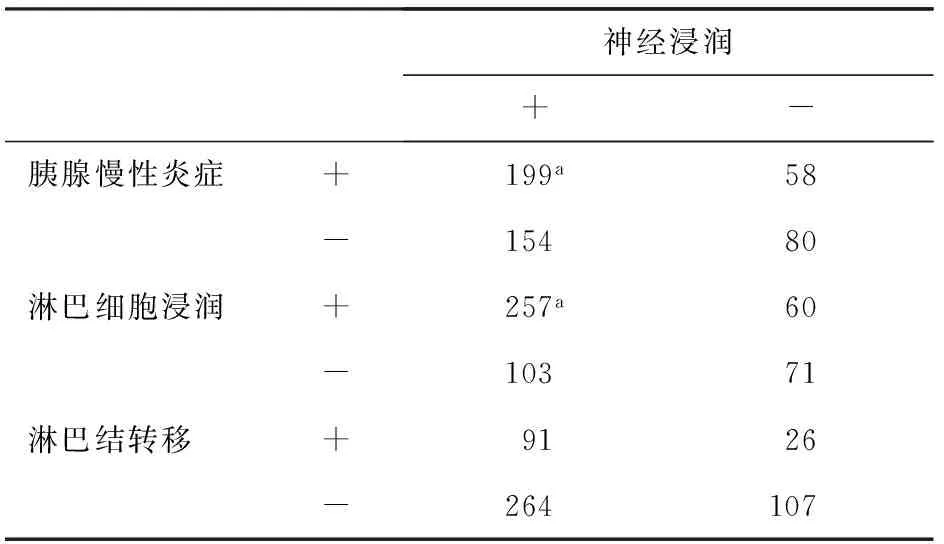
神經浸潤+-胰腺慢性炎癥+199a58-15480淋巴細胞浸潤+257a60-10371淋巴結轉移+9126-264107
注:aP<0.01
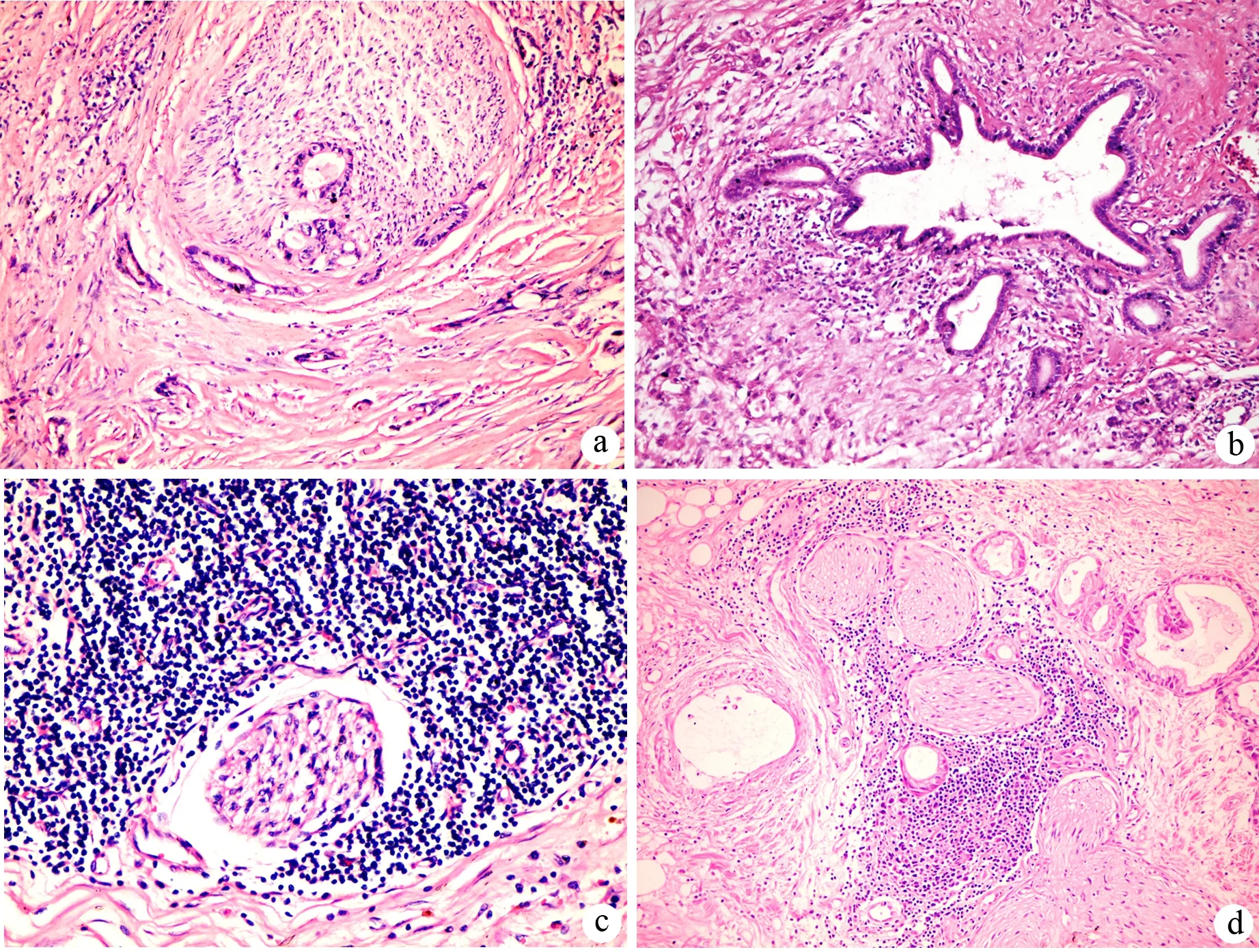
a:導管腺癌神經浸潤(HE ×100);b:癌旁胰腺組織慢性炎癥(HE ×200);c:癌旁胰腺組織淋巴細胞浸潤(HE ×200);d:淋巴細胞包繞未浸潤的神經(HE ×100)
圖1胰腺導管腺癌的病理學特征
討 論
嗜神經性是胰腺癌的一種重要的生物學特性,尤其在胰腺導管腺癌內,與胰腺癌的高復發率密切相關[2-3]。本文結果顯示,胰腺導管腺癌的神經浸潤發生率遠高于其他類型的胰腺惡性腫瘤,同時其神經受累的程度也遠大于后者,癌細胞到達了神經的軸心纖維,這提示神經浸潤可能是胰腺導管腺癌的一種比較特征性的生物學行為。由于本組取材和切片數目的限制,實際上胰腺導管腺癌神經浸潤的發生率可能更高。Hirai等[1]對6例胰腺導管腺癌標本進行連續切片后發現所有病例均發生神經浸潤。
近來,越來越多的學者把胰腺癌的神經浸潤作為腫瘤轉移的一種新的途徑,認為腫瘤細胞能通過神經的中膜與內膜之間的間隙由胰內轉移到胰外,而且由于這些間隙中存在淋巴管道,因此也與胰腺癌的淋巴結轉移關系密切。但Kawabata等[4]則認為胰腺癌的神經浸潤是獨立于淋巴道轉移的另外的通路,其發生過程也與后者不同。本組神經浸潤與腫瘤淋巴結轉移之間也未見顯著相關性。
導管腺癌癌旁組織慢性炎癥的發生率以及嚴重程度大于胰腺其他類型腫瘤。通常認為,胰腺癌癌旁胰腺炎癥多為阻塞性,是由于腫瘤生長過快阻塞大、中胰管所致。但本結果未發現這種炎癥發生與腫瘤大小的關系,推測導管腺癌中的這種改變可能與腫瘤本身分泌的各種細胞因子有關。Bellone等[5]報道,慢性胰腺炎中包繞神經的炎細胞能表達IL-8。也有研究[6-7]報道,胰腺癌組織中檢測到趨化因子受體CXCR4的表達,且與腫瘤的侵襲相關。本結果顯示,胰腺導管腺癌神經浸潤的發生與癌旁慢性炎癥以及淋巴細胞浸潤神經有關。淋巴細胞浸潤、包繞神經的具體機制尚不明確,鑒于其與慢性胰腺炎的相關性,可能是繼發于慢性炎癥的結果。
[1] Hirai I, Kimura W, Ozawa K, et al. Perineural invasion in pancreatic cancer. Pancreas, 2002,24:15-25.
[2] Nagakawa T, Kayahara M, Ueno K, et al. A clinicopathologic study on neural invasion in cancer of the pancreatic head. Cancer, 1992,69:930-935.
[3] Nakao A, Harada A, Nonami T, et al. Clinical significance of carcinoma invasion of the extrapancreatic nerve plexus in pancreatic cancer. Pancreas, 1996,12:357-361.
[4] Kawabata A, Ueno T, Turumi M, et al. Involvement of lymph nodes and neural plexus in carcinoma of the pancreas. Gan To Kagaku Ryoho, 1992,19:2325-2332.
[5] Bellone G, Smirne C, Mauri FA,et al. Cytokine expression profile in human pancreatic carcinoma cells and in surgical specimens: implications for survival. Cancer Immunol Immunother, 2006,55:684-698.
[6] Marchesi F, Monti P, Leone BE, et al. Increased survival, proliferation, and migration in metastatic human pancreatic tumor cells expressing functional CXCR4. Cancer Res, 2004,64:8420-8427.
[7] Mori T, Doi R, Koizumi M, et al. CXCR4 antagonist inhibits stromal cell-derived factor 1-induced migration and invasion of human pancreatic cancer. Mol Cancer Ther, 2004,3:29-37.
2010-03-26)
(本文編輯:呂芳萍)
Pathologicstudyontheperineuralinvasionin513casesofpancreaticcancer
CHENYing,SHIMin,YUGuan-zhen,ZHUMing-hua.
DepartmentofPathology,ChanghaiHospital,SecondMilitaryMedicalUniversity,Shanghai200433,China
ZHUMing-hua,Email:mhzhu2000@hotmail.com
ObjectivesTo investigate the characteristics of neural invasion of pancreatic cancer as well as its relationship with other clinicopathological factors.MethodsThe neural invasion situation of 491 cases of ductal adenocarcinoma and other 22 pancreatic malignancies, 41 cases of benign tumor of pancreas and 21 cases of chronic pancreatitis was observed under light microscope, and its relationship with other clinicopathological factors was analyzed.ResultsThe rate of neural invasion in ductal adenocarcinoma (74%) was much higher than in other types of pancreatic neoplasm (23%,P<0.01). Pancreatic ductal adenocarcinoma cell often invaded through peripheral nerve membrane into inner nerve fiber bundle, sometimes even invaded the whole cross-sectional nerve fiber. But neural invasion was not associated with differentiation of the tumor. The occurrence of chronic inflammation in the para-tumoral pancreas (52%) was also higher than that in other types of malignant (14%) or benign lesions (15%,P<0.01). Lymphocytes neural invasion rate in pancreatic ductal adenocarcinoma was 65%, which were significantly higher than those in other types of malignant (36%) or benign lesions (22%,P<0.01). Neural invasion rate in pancreatic ductal adenocarcinoma was associated with paratumoral chronic pancreatic inflammation and lymphocytes neural invasion, but not with lymph node metastasis.ConclusionsNeural invasion was characteristic biological behavior in pancreatic ductal adenocarcinoma.
Pancreatic neoplasms; Neoplasm metastasis; Peripheral nervous system neoplasms; Clinical pathology
10.3760/cma.j.issn.1674-1935.2011.01.006
國家自然科學基金(30770996),國家科技支撐計劃(2006BAI02A14)
200433 上海,第二軍醫大學長海醫院病理科(陳穎、史敏、朱明華),長征醫院腫瘤科(于觀貞)
朱明華,Email: mhzhu2000@hotmail.com

