早發(fā)型重度子癇前期臨床處理措施與母子結(jié)局分析
韓志萍 黎燕 折瑞蓮
有研究表明,早發(fā)型重度子癇前期孕婦期待治療可明顯改善圍生兒的預(yù)后[1-4]。但是目前對其進行的臨床處理措施尚未形成統(tǒng)一的規(guī)范。廣大學(xué)者和臨床工作者仍在密切關(guān)注和研究早發(fā)型重度子癇前期期待治療、終止妊娠的最佳時機和分娩方式,以提高期待治療的臨床效果,減少早發(fā)型重度子癇前期孕婦母子的危害。本研究選擇2010年1月至2011年12月在我院產(chǎn)科住院治療的早發(fā)型重度子癇前期孕婦71例,比較不同終止妊娠時機早發(fā)型重度子癇前期孕婦的并發(fā)癥及圍生兒結(jié)局情況,報告如下。
1 資料與方法
1.1 一般資料 選擇2010年01月至2011年12月在我院產(chǎn)科住院治療的妊娠合并早發(fā)型重度子癇前期患者71例,本研究患者符合以下情況:(1)早發(fā)型重度子癇前期診斷標(biāo)準(zhǔn)參照高等院校統(tǒng)編教材《婦產(chǎn)科學(xué)》第7版中的相關(guān)標(biāo)準(zhǔn);(2)終止妊娠孕周>28周且<34周;(3)本研究入組孕婦均為初產(chǎn)婦。本研究所有患者排外以下情況:(1)患者孕雙胎或者以上;(2)合并高血壓、慢性腎炎、妊娠期糖尿病及腎病綜合征等其他內(nèi)科疾病;(3)患者合并急性闌尾炎等外科疾病。其中,年齡19~38歲,平均年齡(26±5)歲;孕周28~33+6周,平均(31±3)周。按照終止妊娠孕周分為3組:A組:17例早發(fā)型重度子癇前期患者在28~29+6周分娩;B組:26例早發(fā)型重度子癇前期患者在30~31+6周分娩;C組:28例早發(fā)型重度子癇前期患者在32~33+6周分娩。3組一般資料具有均衡性。
1.2 治療方法 早發(fā)型重度子癇前期孕婦入院后完善相關(guān)檢查,臥床休息,地西泮鎮(zhèn)靜,15 g硫酸鎂溶于0.9%氯化鈉溶液100 ml中進行靜脈微泵泵入解痙,口服硝苯地平緩釋片或者拉貝洛爾、靜滴硝酸甘油等控制早發(fā)型重度子癇前期孕婦血壓維持在140~160/90~100 mm Hg(1 mm Hg=0.133 kPa),同時,肌內(nèi)注射地塞米松5 mg,每12小時1次,共用4次,促進胎兒肺成熟。對于處于高凝狀態(tài)的孕婦予以低分子肝素或拜阿司匹林抗凝治療,于終止妊娠前停藥。對早發(fā)型重度子癇前期孕婦并發(fā)心力衰竭,待心力衰竭控制后可考慮終止妊娠,對早發(fā)型重度子癇前期孕婦合并低蛋白血癥者則應(yīng)用白蛋白。
1.3 臨床觀察指標(biāo) 在對早發(fā)型重度子癇前期孕婦進行期待治療期間定期復(fù)查孕婦血常規(guī)、尿常規(guī)、肝腎功能、電解質(zhì)、凝血功能、24 h尿蛋白、心電圖及眼底等。同時,每日進行胎動及胎心率監(jiān)測,定期行無負(fù)荷試驗(NST),每周1次超聲檢查監(jiān)測胎兒雙頂徑、股骨長度、胎兒成熟度、羊水量及孕婦有無腹腔積液,如果在對早發(fā)型重度子癇前期孕婦進行期待治療過程中孕婦出現(xiàn)嚴(yán)重并發(fā)癥或胎兒出現(xiàn)宮內(nèi)危險包括FGR、胎兒胎盤循環(huán)功能不良、胎兒窘迫或者經(jīng)動態(tài)超聲檢查顯示生長停滯、羊水過少等及時終止妊娠。
1.4 統(tǒng)計學(xué)分析應(yīng)用SPSS 16.0統(tǒng)計軟件,計量資料以±s表示,采用t檢驗,計數(shù)資料采用χ2檢驗,P <0.05為差異有統(tǒng)計學(xué)意義。
2 結(jié)果
2.1 早發(fā)型重度子癇前期孕婦并發(fā)癥發(fā)生情況比較 A組出現(xiàn)并發(fā)癥13例(76.47%),B組19例(73.07%),C組 18例(64.28%),3組并發(fā)癥發(fā)生率以C組最低,但差異無統(tǒng)計學(xué)意義(P >0.05)。見表1。
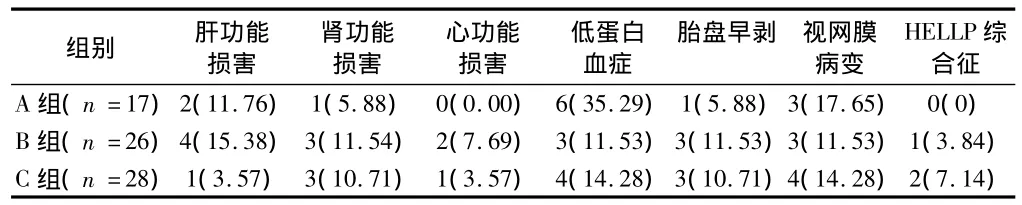
表1 早發(fā)型重度子癇前期患者并發(fā)癥發(fā)生情況比較 例(%)
2.2 早發(fā)型重度子癇前期孕婦期待治療時間比較 3組平均期待治療時間為(1.0±2.6)d,以C組平均期待治療時間最長,3組比較差異有統(tǒng)計學(xué)意義(P<0.05)。見表2。
表2 早發(fā)型重度子癇前期孕婦期待治療時間比較±s
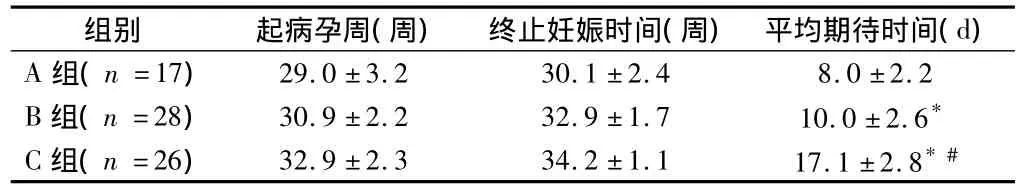
表2 早發(fā)型重度子癇前期孕婦期待治療時間比較±s
注:與 A 組比較,*P <0.05;與 B 組比較,#P <0.05
組別 起病孕周(周) 終止妊娠時間(周) 平均期待時間(d)A組(n=17)29.0 ±3.2 30.1 ±2.4 8.0 ±2.2 B 組(n=28) 30.9 ±2.2 32.9 ±1.7 10.0 ±2.6*C 組(n=26) 32.9 ±2.3 34.2 ±1.1 17.1 ±2.8*#
2.3 早發(fā)型重度子癇前期孕婦圍生兒結(jié)局比較 3組早發(fā)型重度子癇前期孕婦新生兒和圍生兒病死率差異有統(tǒng)計學(xué)意義(P<0.05)。3組胎死宮內(nèi)率和新生兒窒息率比較差異均無統(tǒng)計學(xué)意義(P >0.05)。見表3。
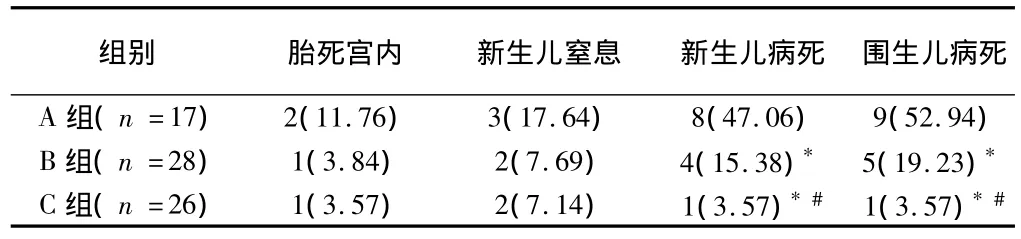
表3 早發(fā)型重度子癇前期孕婦圍生兒結(jié)局比較 例(%)
3 討論
重度子癇前期是妊娠期特有的并發(fā)癥之一,是導(dǎo)致孕產(chǎn)婦及圍生兒死亡的重要原因之一。而早發(fā)型重度子癇前期是指孕婦發(fā)病在34孕周前的重度子癇前期。該病孕婦具有發(fā)病早、程度嚴(yán)重等特點,往往危及孕婦及圍生兒的健康。目前,關(guān)于該病的臨床處理措施尚未形成統(tǒng)一的規(guī)范。因此,探討早發(fā)型重度子癇前期期待治療、終止妊娠的最佳時機和分娩方式具有重要的臨床意義。
本研究選擇2010年1月至2011年12月在我院產(chǎn)科住院治療的71例早發(fā)型重度子癇前期孕婦為研究對象,比較不同終止妊娠時機早發(fā)型重度子癇前期孕婦的產(chǎn)后并發(fā)癥、期待治療的平均時間及圍生兒結(jié)局情況,結(jié)果發(fā)現(xiàn):3組并發(fā)癥的發(fā)生率依次為76.47%、73.07%及 64.28%,但差異無統(tǒng)計學(xué)意義(P>0.05),究其原因可能與本研究入組樣本量偏少有關(guān)。
本研究還發(fā)現(xiàn):3組孕婦平均期待治療時間為(10.96±2.62)d,均未有死亡案例,新生兒病死率 A組 47.06%、B組15.38%、C 組 3.57%,且圍生兒病死率 A 組 52.94%、B 組19.23%、C 組 3.57%。這與以往研究結(jié)果相一致[5,6]。提示:期待治療是可行的,可見,孕34周后的新生兒及圍生兒病死率明顯低于孕34周前的。雖然目前關(guān)于該病的臨床處理措施尚未形成統(tǒng)一的規(guī)范,但是謹(jǐn)慎處理早發(fā)型重度子癇前期是廣大醫(yī)務(wù)人員必須要做到的,終止妊娠時間的選擇要兼顧母胎雙方,在保證早發(fā)型重度子癇前期孕婦安全的前提下盡量延長胎兒孕周,讓其胎肺能夠充分成熟,減少新生兒病死率及圍生兒病死率。因此,對于病情不穩(wěn)定、有嚴(yán)重并發(fā)癥早發(fā)型重度子癇前期孕婦,盡量延長到34周再終止妊娠,對32孕周以下早發(fā)型重度子癇前期可通過促進胎肺成熟積極期待治療以延長孕齡,積極為選擇終止妊娠創(chuàng)造適當(dāng)?shù)臋C會。
綜上所述,早發(fā)型重度子癇前期發(fā)生后對母子的健康均有明顯的影響,臨床處理相當(dāng)棘手,在對其進行臨床治療的過程中,必須權(quán)衡充分估計期待治療或立即終止妊娠的利弊,選擇適宜的分娩孕周以期獲得最佳的母兒結(jié)局,改善該人群的預(yù)后。
1 凌少云,程彥君,吳雪琴.早發(fā)型重度子癇前期的臨床特點及圍生結(jié)局.中國醫(yī)藥導(dǎo)報,2012,9:34-35.
2 陳舟環(huán),鄭軼瑾.早發(fā)型重度子癇前期期待治療時間與圍生結(jié)局的探討.中國婦幼保健,2010,25:2187-2189.
3 羅莉,陳江鴻.早發(fā)型重度子癇前期終止妊娠時機及分娩方式與圍生兒結(jié)局的關(guān)系研究.中國全科醫(yī)學(xué),2011,14:267-269.
4 李蘊華.早發(fā)型重度子癇前期的期待治療及圍產(chǎn)兒預(yù)后分析.河北醫(yī)藥,2010,32:405-406.
5 王曙光.早發(fā)型重度子癇前期的期待治療時間與圍產(chǎn)結(jié)局分析.中國當(dāng)代醫(yī)藥,2011,18:155-156.
6 崔愛民.早發(fā)型重度子癇前期臨床處理與母兒結(jié)局分析.實用婦產(chǎn)科雜志,2011,27:948-950.

