綜合考試輔導(7)
1 食管癌
1.1 概述和病因 發生于食管黏膜上皮的惡性腫瘤,男多于女,年齡>40歲,我國是食管癌的高發區之一。食管癌發生率占各部位癌死亡第二位,僅次于胃癌。國內食管癌高發區,河南居首位。病因:①化學病因,主要有亞硝胺類,如亞硝酸鹽、亞硝胺;②生物性病因,主要有黃曲霉菌毒素等;③微量元素缺乏,如鉬、鐵、鋅等;④維生素類缺乏,如維生素A、B2、C等;⑤不良飲食習慣,如煙、酒、熱食熱飲等;⑥遺傳易感因素。
1.2 病理
1.2.1 食管的分段及長度 臨床分段見圖7-1。
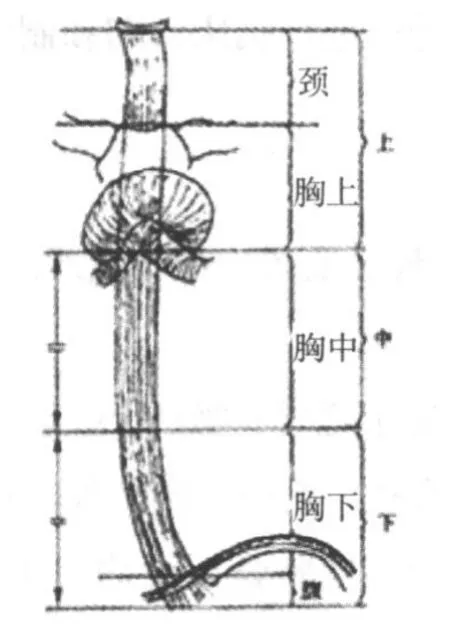
圖7-1 臨床分段
頸段:入口或環狀軟骨下緣→胸骨柄上緣平面。
胸段:分胸上、中、下三段。
胸上段:胸骨柄上緣→氣管分叉平面。
胸中段:氣管分叉至食管胃交接部(賁門口)全長的上半。
胸下段:氣管分叉至食管胃交接部(賁門口)全長的下半。
胸下段包括食管腹段。
食管癌起于食管黏膜,大多為鱗癌,賁門部腺癌可向上侵犯食管下段。胸中段食管癌較多見,下段次之,上段較少。
1.2.2 好發部位及發生率(圖7-2)
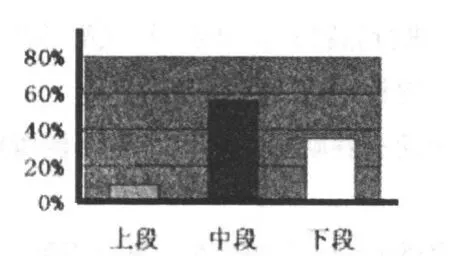
圖7-2 食管癌好發部位及發生率
1.2.3 病理類型 鱗癌多見,腺癌少見。
1.2.4 病理形態 瘤體形成明顯的環形狹窄,累及食管全部周徑,較早出現阻塞。早期食管癌手術切除大體標本觀察可分為四型(表7-1),中晚期食管癌分型及病理表現見表7-2。

表7-1 早期食管癌切除標本的分型及病理表現

表7-2 中晚期食管癌分型及病理表現
1.2.5 轉移和擴散(表7-3)

表7-3 食管癌的轉移和擴散
1.2.6 病理分期 國內臨床病理分期見表7-4。
國際TNM分期(國際抗癌聯盟,UICC)
0期:Tis N0M0
Ⅰ期:T1N0M0

表7-4 食管癌臨床病理分期
Ⅱa期:T2N0M0,T3N0M0
Ⅱb期:T1N1M0,T2N1M0
Ⅲ期:T3N1M0,T4,任何NM0
Ⅳ期:任何T,任何N,且ML
Tis:原位癌
T1:腫瘤只侵及黏膜固有層或黏膜下層
T2:腫瘤侵及肌層
T3:腫瘤侵及食管外膜
T4:腫瘤侵及臨近器官
N0:無區域淋巴結轉移
N1:有區域淋巴結轉移
M0:無遠處轉移
ML:有遠處轉移
1.3 臨床表現
1.3.1 早期表現 哽噎感,胸骨后燒灼感,異物感,癥狀時重時輕。
1.3.2 進展期表現 進行性吞咽困難(典型癥狀),常吐黏液樣痰,逐漸消瘦、脫水、無力。
1.3.3 晚期表現 侵犯外周:持續疼痛、氣管瘺、嗆咳;神經受累:聲音嘶啞、Horner綜合征;惡病質:消瘦、貧血、低蛋白。晚期組織受損的臨床表現,詳見表7-5。

表7-5 晚期組織受損的臨床表現
1.4 診斷 首先有病史,還要結合輔助檢查。
1.4.1 食管鋇餐X線檢查 不同時期的X線表現,詳見表7-6。

表7-6 不同時期的X線表現
1.4.2 內鏡檢查 目的:了解有無黏膜紅腫、糜爛、隆起、凹陷、斑塊及新生物。特點:直觀,可以活檢作病理檢查,早期發現癌的陽性率高。
1.4.3 食管拉網檢查 特點:簡便,可用于普查;早期癌陽性率>90%;可分段拉網。
1.4.4 CT檢查 尤其是增強CT,可清楚顯示食管與鄰近器官的關系,如果食管壁周徑厚度超過5cm,與周圍組織界限模糊,提示食管有病變可能。
1.4.5 超聲內鏡檢查 了解腫瘤向周圍浸潤和淋巴結轉移的情況,以便對腫瘤進行臨床分期和制訂治療方案,判斷預后等。
1.5 鑒別診斷
1.5.1 早期無吞咽困難者 早期無咽下困難的病例,應與下列疾病鑒別。
①食管炎:常見于肥胖、酗酒、吸煙者。好發于食管下段。肉眼有充血、糜爛、潰瘍、狹窄等輕重不同的表現。可有燒灼感、反酸、劍突或胸骨后燒灼、針刺樣疼痛等癥狀。鑒別主要靠纖維食管鏡檢查。
②食管憩室:食管壁的一層或全層局限性膨出,形成與食管腔相通的囊袋,稱為食管憩室。早期常無癥狀。若發生炎癥水腫時,可有咽下哽噎感或胸骨后、背部疼痛感。當憩室增大,可在吞咽時有咕嚕聲。若憩室內有食物潴留,可引起頸部壓迫感。淤積的食物分解腐敗后可發生惡臭味,并致黏膜炎癥水腫,引起咽下困難或食物反流。主要依靠食管吞鋇X線檢查,可顯示憩室囊及憩室頸的部位、大小、連接部位,及其位置方向。有時應做食管鏡檢查排除癌變。
③食管胃底靜脈曲張:是肝硬化的常見并發癥,多數有肝病史,常有脾大、腹水。上腹部飽脹不適,惡心、嘔吐,還可以有嘔血癥狀。食管吞鋇X線檢查可見蟲蝕樣或蚯蚓狀充盈缺損,縱行黏膜皺襞增寬,胃底靜脈曲張時可見菊花樣充盈缺損。胃鏡檢查有助于診斷。
1.5.2 進展期有吞咽困難者 有咽下困難時,應與以下疾病鑒別。
①食管良性腫瘤:有腔內型、黏膜下型、壁內型。腔內型:如息肉,好發于頸段食管,多見于老年男性,有蒂,實質性,有時可脫出到口腔內甚至口腔外。X線吞鋇食管造影易誤診為癌癥,纖維食管鏡也不易診斷。黏膜下型:如脂肪瘤和血管瘤,前者在CT檢查時可見食管壁內極低密度影。X線吞鋇食管造影表現為外壓性充盈缺損,黏膜光滑。壁內型:如食管平滑肌瘤,占食管良性腫瘤的3/4,好發年齡20~50歲,多生長在食管中、下段,一般無咽下困難。吞鋇食管造影可出現半圓形充盈缺損,黏膜完整。纖維食管鏡表現食管外壓,黏膜正常。
②賁門失弛緩癥:指吞咽時食管體部無蠕動,賁門括約肌松弛不良。主要癥狀是咽下困難、胸骨后沉重感或阻塞感,病程較長,癥狀時輕時重,發作常與精神因素有關。食管吞鋇造影的典型特征是食管蠕動消失,食管下端及賁門部呈漏斗狀或鳥嘴狀,邊緣整齊光滑,上端食管明顯擴張,可有液面,鋇劑不能通過賁門。吸入亞硝酸異戊酯或口服、舌下含服硝酸異山梨酯5~10mg可以使賁門弛緩,受阻鋇劑通過。纖維食管鏡檢查亦可以確診,并可以排除癌腫。
③食管腐蝕性狹窄:有誤服或自殺性服用強酸或強堿史,X線吞鋇食管造影表現長段線樣狹窄,與食管癌不難鑒別。
1.6 治療
1.6.1 手術治療 是治療食管癌首選方法。適應證:①全身情況好;②無遠處轉移;③頸段癌長度<3cm,胸上段<4cm,下段<5cm;瘤體較大的鱗癌,若病人情況良好,可先放療,后手術。禁忌證:①全身情況差,已呈惡病質;②病變侵犯范圍大,有外侵或穿孔;③有明顯外侵或轉移。手術徑路:常用左胸切口;中段切除有時候用右胸切口、胸腹聯合切口、頸胸腹三切口。切除原則:①切除食管大部分;②長度應距癌瘤上、下5~8cm以上;③范圍包括腫瘤周圍纖維組織和淋巴結。吻合部位:下段-主動脈弓上、中段或上段-頸部、胃代食管、結腸代食管。術后并發癥:吻合口瘺、吻合口狹窄。
經食管裂孔鈍性剝除食管癌:適用于心、肺功能差,早期癌而不宜開胸,并發喉返神經麻痹和食管床大出血,可用電視胸腔鏡替代。
對于晚期患者,可做姑息減狀手術,食管腔內置管術、食管胃轉流吻合術、食管結腸轉流吻合術或胃造瘺術。
1.6.2 放射治療 放射和手術綜合治療:①術前輔助,提高手術切除率(術前2~3周放療);②術后輔助,術中切除不徹底者(術后3~6周開始)。單純放射療法:①多用于頸段、胸上段食管癌;②也可用于有手術禁忌證,但全身情況可以耐受放療者。
1.6.3 化學治療 多與其他治療相結合。
練習題
1.早期食管癌病人治療,首選是
A.化學療法
B.放射療法
C.激光療法
D.手術療法
E.免疫療法
答案:本題選D。
2.食管癌病人有持續性胸背痛,多表示
A.癌腫部有炎癥
B.癌已侵犯食管外組織
C.有遠處血行轉移
D.癌腫較長
E.食管氣管瘺
答案:本題選B。

