阿克陶縣妊娠期糖尿病患者血清炎性細(xì)胞因子檢測的臨床意義
依合力木沙.木沙
新疆克州阿克陶縣人民醫(yī)院婦產(chǎn)科,新疆克州阿克陶 845550
妊娠期糖尿病(GDM)是指在妊娠期首次發(fā)現(xiàn)或發(fā)生的糖代謝異常,發(fā)病率為0.15%~15%[1],近年來在發(fā)展中國家的發(fā)病率呈不斷上升的趨勢,嚴(yán)重威脅著孕婦和胎兒的生命健康。文獻(xiàn)顯示,炎性反應(yīng)與胰島素抵抗密切相關(guān),亞臨床炎癥可能是糖尿病發(fā)病的重要原因[2]。本研究擬通過觀察2010年2月—2012年2月于該院接受產(chǎn)前檢查確診的GDM患者血清炎性細(xì)胞因子水平,進(jìn)而探討其發(fā)病機(jī)制。
1 對象與方法
1.1 研究對象
選取該院接受產(chǎn)前檢查確診的GDM患者50例 (其中漢族28例,維吾爾族16例,柯爾克孜族6例)作為實驗組,年齡23~36 歲,平均(26.14±5.35)歲;孕周 24~28 周,平均(26.37±2.51)周;排除嚴(yán)重肝腎功能不全、感染性疾病。選擇同期于該院接受產(chǎn)前檢查的健康妊娠婦女50例(其中漢族29例,維吾爾族15例,柯爾克孜族 6例)為對照組,年齡 22~37歲,平均(26.08±5.47)歲,孕周 24~28 周,平均(26.23±2.63)周。
1.2 方法
受試者清晨測量血壓,抽取空腹靜脈血,5 min內(nèi)飲入75 g葡萄糖水,2 h后采血1次,同步測定餐后2 h血糖(2HPG)。采用葡萄糖氧化酶法測定空腹血糖;采用放射免疫分析法測定空腹血清胰島素(FINS);采用免疫透射比濁法測定血清超敏C反應(yīng)蛋白(Hs-CRP)含量;采用酶聯(lián)免疫吸附法(ELISA法)測定血清白介素-6(IL-6)和腫瘤壞死因子-α(TNF-α)。 計算穩(wěn)態(tài)模型評價胰島素抵抗指數(shù)(HOMA-IR)。
1.3 統(tǒng)計方法
2 結(jié)果
2.1 兩組受試者臨床指標(biāo)比較
實驗組空腹血糖、2HPG、FINS、HOMA-IR、Hs-CRP、IL-6 和TNF-α均顯著高于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。見表1。
3 討論
GDM的發(fā)病機(jī)制至今尚不明了,目前多數(shù)學(xué)者認(rèn)為,GDM與2型糖尿病的發(fā)病基礎(chǔ)相似,胰島素抵抗被認(rèn)為是其中的關(guān)鍵環(huán)節(jié)。胰島素受體相關(guān)的3-磷酸肌醇激酶和蛋白激酶C活性受損引起機(jī)體肌肉組織對胰島素誘導(dǎo)的葡萄糖攝取功能缺陷,從而導(dǎo)致胰島素抵抗;機(jī)體代償性分泌過多的胰島素以維持血糖在正常水平,形成高胰島素血癥[3]。近年研究顯示,亞臨床炎癥可能是胰島素抵抗的啟動因子,與糖尿病及其并發(fā)癥密切相關(guān)[2]。胰島素抵抗過程中的炎性反應(yīng)大多屬于先天性免疫反應(yīng),后者被證實可增加機(jī)體異常細(xì)胞因子分泌,加速急性期反應(yīng)的進(jìn)展,激活炎性反應(yīng)信號轉(zhuǎn)導(dǎo)通路。在機(jī)體正常狀態(tài)下,該炎性反應(yīng)可有效促進(jìn)遭受破壞的內(nèi)環(huán)境恢復(fù)穩(wěn)態(tài),但對于急性反應(yīng)高度敏感個體,這種反應(yīng)將導(dǎo)致GDM發(fā)生和發(fā)展,從而發(fā)揮病理性效應(yīng)[3]。
表1 兩組受試者臨床指標(biāo)比較(±s)
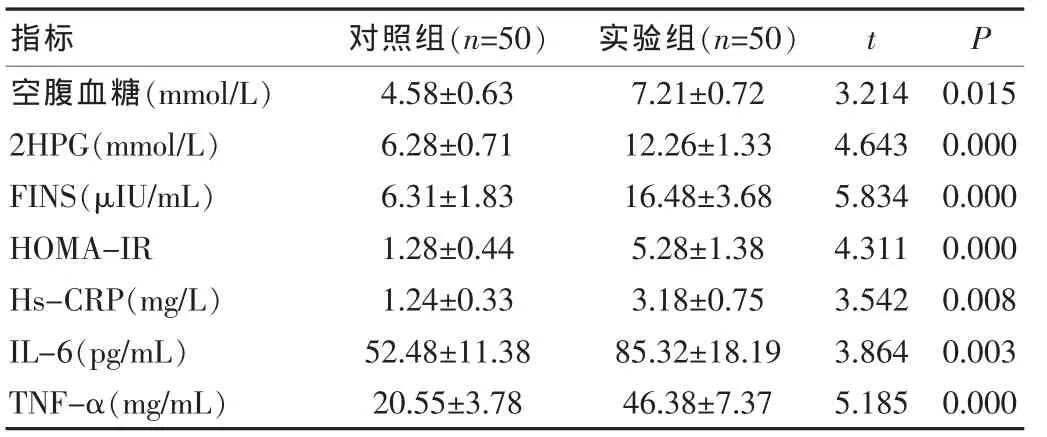
表1 兩組受試者臨床指標(biāo)比較(±s)
指標(biāo) 對照組(n=50) 實驗組(n=50)t P空腹血糖(mmol/L)2HPG(mmol/L)FINS(μIU/mL)HOMA-IR Hs-CRP(mg/L)IL-6(pg/mL)TNF-α(mg/mL)4.58±0.63 6.28±0.71 6.31±1.83 1.28±0.44 1.24±0.33 52.48±11.38 20.55±3.78 7.21±0.72 12.26±1.33 16.48±3.68 5.28±1.38 3.18±0.75 85.32±18.19 46.38±7.37 3.214 4.643 5.834 4.311 3.542 3.864 5.185 0.015 0.000 0.000 0.000 0.008 0.003 0.000
IL-6是一種由單核巨噬細(xì)胞、成纖維細(xì)胞等產(chǎn)生的多功能細(xì)胞因子,不但參與機(jī)體炎癥發(fā)生過程,而且可有效調(diào)節(jié)能量代謝平衡[2]。TNF-α是一種促炎性細(xì)胞因子,亦被證實可在免疫反應(yīng)、炎性反應(yīng)中發(fā)揮重要作用;妊娠期TNF-α主要由胎盤和脂肪組織合成和釋放,增加的TNF-α可加速胰島素抵抗和高脂血癥的發(fā)展,同時抑制周圍組織對葡萄糖的利用[4]。CRP是一種非糖基化的聚合蛋白,主要由TNF-α、IF-6誘導(dǎo)肝臟合成,具有促進(jìn)巨噬細(xì)胞的吞噬效能、刺激單核細(xì)胞表面的組織因子表達(dá)等免疫調(diào)節(jié)功能,與肥胖、血管內(nèi)皮功能障礙、胰島素抵抗、炎癥、動脈粥樣硬化密切相關(guān),是機(jī)體非特異性炎癥反應(yīng)的敏感標(biāo)志物和2型糖尿病發(fā)病最強(qiáng)的預(yù)測因子[4-6]。本研究GDM患者的Hs-CRP、IL-6和TNF-α均顯著高于健康妊娠婦女,提示炎性細(xì)胞因子參與了GDM的發(fā)生和發(fā)展進(jìn)程,其可能的機(jī)制在于:①阿克陶縣居民膳食中肉食、甜食較多,營養(yǎng)過剩和長期飲酒等刺激可激活單核-巨噬細(xì)胞系統(tǒng),促使IL-6、TNF-α等初級炎癥因子分泌增加,加速肝臟生成CRP[4,6];②蛋白激酶C活性的增加導(dǎo)致血管內(nèi)皮損傷,刺激中膜平滑肌細(xì)胞分泌IL-1和TNF-α,促進(jìn)肝臟合成CRP[5];③胰島素抵抗時的胰島素敏感性下降,對肝臟合成CRP的抑制作用減弱,引發(fā)CRP升高[4,6]。
[1]Evensen AE.Update on gestational diabetes mellitus.Prim Care,2012,39(1):83-94.
[2]張莉,張芳.細(xì)胞因子與妊娠期糖尿病[J].醫(yī)學(xué)綜述,2011,17(16):2486-2488.
[3]李夢,胡健,方慧娟,等.高血壓合并糖耐量減低患者血清瘦素水平與尿微量白蛋白的相關(guān)性[J].中國動脈硬化雜志,2005,13(5):613-618.
[4]Pfützner A,Forst T.High-sensitivity C-reactive protein as cardiovascular risk marker in patients with diabetes mellitus[J].Diabetes Technol Ther,2006,8(1):28-36.
[5]Ziegler D.Type 2 diabetes as an inflammatory cardiovascular disorder[J].Curr Mol Med,2005,5(3):309-322.
[6]張莉,張芳.細(xì)胞因子與妊娠期糖尿病[J].醫(yī)學(xué)綜述,2011,17(16):2486-2488.

