宮腔鏡治療復發性子宮內膜息肉2年隨訪療效分析
魏勇
廣西壯族自治區桂林市婦女兒童醫院婦產科,廣西 桂林 541001
現階段,隨著宮腔鏡技術的發展,通過宮腔鏡的放大成像進行宮腔檢查,可對宮頸以及宮腔組織進行直觀檢查,從而提高宮內病變的檢出率[1]。子宮內膜息肉作為子宮內膜基底層的局限性過度增生,以內膜以及間質的增加為主要表現,由于其組織形態可增加子宮內膜的面積,從而可導致月經量增加、月經延長或者出現不規則陰道出血等[2-3]。采用宮腔鏡對子宮內膜息肉進行檢查,可以對息肉的大小、位置以及數目有良好診斷。為探究宮腔鏡對子宮內膜息肉的診斷、治療以及患者術后2年息肉復發和不孕癥患者術后妊娠、分娩情況,筆者對我院200例患者進行了對比分析,現報道如下:
1 資料與方法
1.1 一般資料
選擇2006年2月~2010年3月我院收治的子宮內膜息肉患者200例為研究對象,年齡22~41歲,平均(31.2±3.9)歲;43例患者合并出現月經改變,其中,月經量增多者33例,月經量增加伴隨出現月經期延長者9例,僅出現月經期延長者1例,21例患者出現月經間期陰道不規則出血或者陰道血性分泌物。子宮內膜息肉宮腔鏡診斷標準參考《婦產內鏡學》,病理診斷參考《婦產科病理學》[4]。納入標準:患者既往宮腔鏡檢查以及病理檢查提示為子宮內膜息肉,采用單純刮宮治療的患者;非乳腺腫瘤術后因服用三苯氧胺繼續治療的患者;無宮腔粘連、子宮畸形、子宮縱隔、子宮黏膜下肌瘤等宮內病變的患者;無合并嚴重內科疾病的患者。排除子宮內膜惡性病變的患者以及不能長期隨訪的患者。征得患者以及家屬同意后,將其隨機分為實驗組以及對照組,實驗組患者110例,采用宮腔鏡子宮內膜息肉電切術進行治療;對照組患者90例,采用腔鏡定位單純刮宮術進行治療。兩組患者年齡、性別以及疾病構成等情況比較,差異無統計學意義(P>0.05),具有可比性。
1.2 治療方法
實驗組患者手術全程均在B超監測下實施。靜脈麻醉后,取截石位,膀胱適度充盈,行常規消毒鋪巾,暴露患者的陰道、宮頸,探測其宮腔的曲度以及深度,運用Hegar擴張器將宮頸擴張到12號,并放入電切鏡,在直視下對宮內息肉的具體位置、數目以及大小進行觀察,運用宮腔鏡電切環狀電極將息肉基底部電切,而后將息肉取出。對于多發息肉患者,應進行反復多次電切,以保障息肉的全部切除。術后給予患者抗生素預防性治療3~5 d。對照組患者采用腔鏡定位單純刮宮術進行治療,術后給予患者預防性抗生素治療3~5 d。兩組患者取出組織均送病理檢查。
1.3 隨訪
患者術后1、3個月以及2年正常月經后3~5 d進行宮腔鏡檢查,對其宮腔內膜形態以及息肉復發情況進行探查。患者術后跟蹤隨訪2年,對其并發癥、不孕患者妊娠等情況進行統計分析。
1.4 觀察指標
對兩組患者的手術、住院情況(手術時間、住院天數、術中出血量)及治療前后患者月經量進行比較;隨訪中對患者出現的宮腔粘連、癥狀緩解、頸管狹窄以及復發病例情況進行統計,同時統計不孕患者的妊娠情況。
1.5 統計學方法
采用SPSS 15.0統計學軟件進行數據分析,計量資料數據用均數±標準差()表示,兩組間比較采用t檢驗;計數資料用率表示,組間比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者手術、住院情況比較
如表1所示,兩組患者手術時間、術中出血量以及住院天數比較,差異無統計學意義(P>0.05)。
表1 兩組患者手術及住院情況比較()
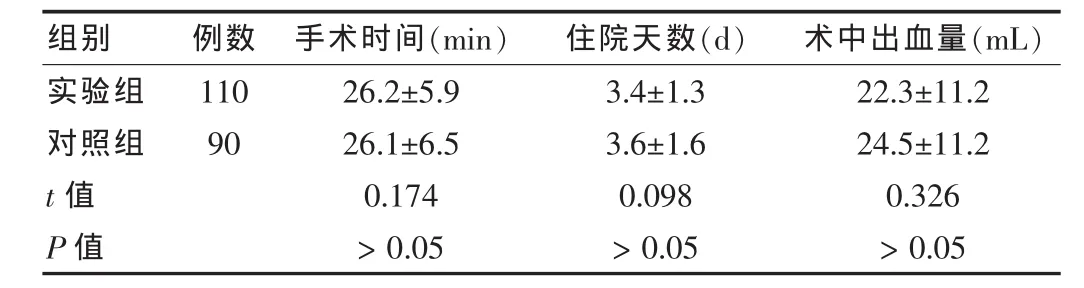
表1 兩組患者手術及住院情況比較()
組別 例數 手術時間(min) 住院天數(d) 術中出血量(mL)實驗組對照組110 90 t值 P值26.2±5.9 26.1±6.5 0.174>0.05 3.4±1.3 3.6±1.6 0.098>0.05 22.3±11.2 24.5±11.2 0.326>0.05
2.2 兩組患者治療前后月經量比較
結果如表2所示,兩組患者接受治療前月經量差異無統計學意義(P>0.05),而接受治療后,實驗組患者月經量明顯少于對照組,差異有統計學意義(P<0.05)。
表2 兩組患者治療前后月經量比較(,mL)
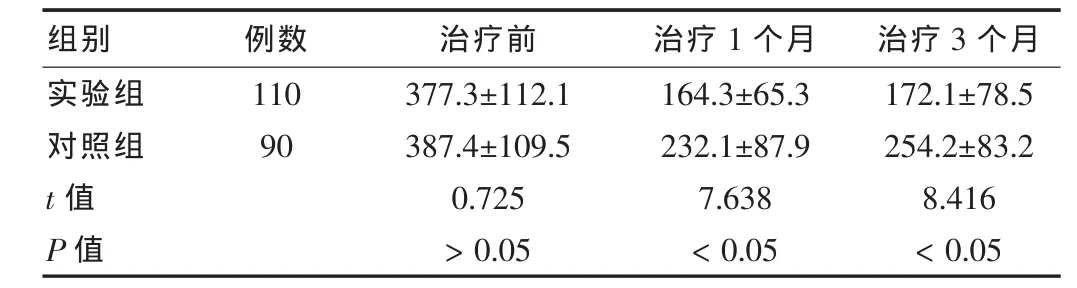
表2 兩組患者治療前后月經量比較(,mL)
組別 例數 治療前 治療1個月 治療3個月實驗組對照組110 90 t值 P值377.3±112.1 387.4±109.5 0.725>0.05 164.3±65.3 232.1±87.9 7.638<0.05 172.1±78.5 254.2±83.2 8.416<0.05
2.3 兩組患者隨訪2年并發癥、癥狀緩解及復發情況比較
結果如表3所示,實驗組患者癥狀緩解率優于對照組,子宮內膜息肉復發率少于對照組,差異有統計學意義 (P<0.05),而宮腔粘連、頸管狹窄情況兩組比較,差異無統計學意義(P>0.05)。
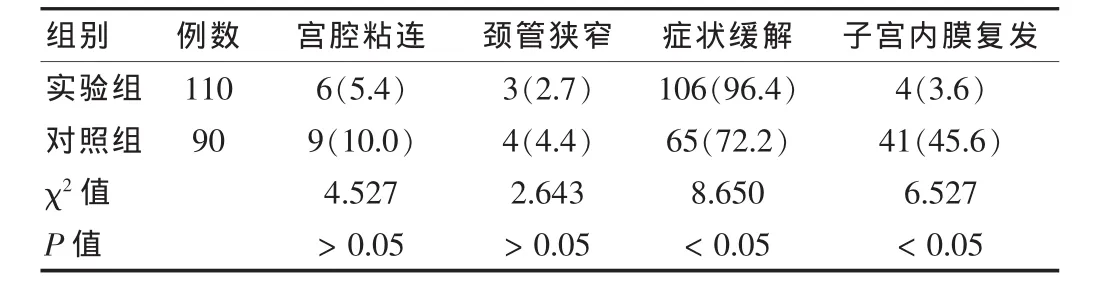
表3 兩組患者隨訪2年并發癥、癥狀緩解及復發情況比較[n(%)]
2.4 兩組患者術后2年妊娠情況比較
23例不孕不育的患者(實驗組13例,對照組10例)中術后2年內妊娠13例,其中,實驗組患者10例,對照組患者3例,兩組比較差異有統計學意義(χ2=4.669,P<0.05)。
3 討論
子宮內膜息肉是由于子宮內膜過度增生并向宮腔內突出形成的一種炎性息肉,其可導致女性出現異常子宮出血以及不孕癥等,患者主要臨床表現為月經前后有少量陰道出血、月經不規律或月經量過多等。Huber等[5]對子宮異常出血的研究發現,子宮內膜息肉占第2位,僅次于子宮內膜異位綜合征。國外研究發現,子宮內膜息肉的發生率在24%左右[6]。而國內大樣本調查發現其發生率為5.7%[7]。
子宮內膜息肉主要的治療目的是消除患者癥狀、摘除息肉降低其復發。在臨床中由于子宮內膜息肉的癥狀無明顯的特異性,故難以確診。傳統的超聲檢查可導致患者出現功能性失調性子宮出血,而傳統刮宮術難以去除子宮基底層的息肉根部,而且刮出物多為破損組織,無法保證其完整性,從而對病理診斷造成影響。Cicinelli等[8]研究表明,盲目的實施刮宮術可導致患者子宮內膜息肉的殘留率高達50%以上。Kebaili等[9]用宮腔鏡對子宮內膜息肉的診斷研究發現,宮腔鏡對子宮內膜息肉的敏感性為93.6%,刮宮為43.8%,B超為84.5%。提示宮腔鏡對子宮內膜息肉的診斷有良好的敏感性。本研究中筆者采用宮腔鏡聯合B超進行診斷以及治療,提高了子宮內膜息肉的切除效果。有研究顯示,不孕癥患者采用宮腔鏡檢查,子宮內膜息肉占宮內病變誘發不孕癥的19%,當息肉切除后患者妊娠率明顯增加[10-12]。在本研究中,實驗組13例不孕癥患者采用宮腔鏡子宮內膜息肉電切術進行治療后有10例(76.92%)在治療2年后妊娠,表明對子宮內膜息肉不孕患者采用宮腔鏡子宮內膜息肉電切術治療,可有效提高其妊娠分娩率。對兩組患者2年隨訪中息肉復發率比較,實驗組患者治療后2年內復發率為3.6%,而對照組為45.6%,差異顯著,故認為采用宮腔鏡子宮內膜息肉電切術對子宮內膜息肉進行治療,可去除內膜基底層的息肉根部,從而降低其再次復發的可能。通過對200例復發性子宮內膜息肉患者臨床治療療效以及2年隨訪分析,筆者認為對生育期復發性子宮內膜息肉患者采用不同術式治療對其預后有較大影響。雖然宮腔鏡定位刮宮術是一種簡單、便捷以及并發癥少的手術方式,但容易造成組織破損,從而對診斷產生一定的影響,而且其不能對息肉基底部進行清除,易導致高復發率。而腔鏡子宮內膜息肉電切術具有定位準確、手術范圍局限以及出血少等優點,尤其是其可對子宮內膜基底部進行清除,從而降低患者復發率以及再次手術的可能。
綜上所述,筆者認為對復發性子宮內膜息肉患者采用腔鏡子宮內膜息肉電切術進行治療,可降低其復發率,并提高由于子宮內膜息肉所致不孕癥患者的妊娠分娩率,值得在臨床中推廣。
[1]Grimbizis GF,Tsolakidis D,Mikos T,et al.A prospective comparison of transvaginal ultrasound,saline infusion sonohysterography,and diagnostic hysteroscopy in the evaluation of endometrial pathology [J].Fertil Steril,2010,94(7):2720-2725.
[2]宋軍玲.宮腔鏡電切術治療子宮內膜息肉60例療效分析[J].醫藥論壇雜志,2011,32(15):81-82.
[3]龔萍,金玲.經陰道彩超和宮腔鏡檢查診斷子宮內膜息肉的對比分析[J].中國醫藥導刊,2011,13(12):2092-2093,2095.
[4]蘆亞萍.宮腔鏡電切術治療子宮內膜息肉128例臨床分析[J].中華實用診斷與治療雜志,2010,24(3):266-267.
[5]Huber AW,Santi A,Tersiev P,et al.Iatrogenic orifice transluminal endoscopic surgery (IOTES):managing uterine perforations at operative hysteroscopy[J].Fertil Steril,2010,94(5):1908-1909.
[6]Gulumser C,Narvekar N,Pathak M,et al.See-and-treat outpatient hysteroscopy:an analysis of 1109 examinations[J].Reprod Biomed Online,2010,20(3):423-429.
[7]宮雪梅.宮腔鏡電切術聯合米非司酮對子宮內膜息肉的療效分析[J].中國婦幼保健,2011,26(25):3974-3975.
[8]Cicinelli E,Tinelli R,Colafiglio G,et al.Reliability of narrow-band imaging (NBI)hysteroscopy:a comparative study [J].Fertil Steril,2010,94(6):2303-2307.
[9]Kebaili S,Dhouib M,Chaabane K,et al.Exploration of post-menopausal uterine bleeding.Hysteroscopy-histology correlation in 94 cases[J].Sante,2010,20(2):99-104.
[10]Elfayomy AK,Habib FA,Alkabalawy MA.Role of hysteroscopy in the detection of endometrial pathologies in women presenting with postmenopausal bleeding and thickened endometrium [J].Arch Gynecol Obstet,2012,285(3):839-843.
[11]張瑩,劉潔,崔月梅.宮腔鏡電切術診治子宮內膜息肉的臨床應用[J].河北醫藥 2010,32(18):2516-2517.
[12]葉麗華,吳翊群.宮腔鏡在女性不孕癥中的應用——附276例病例報告[J].中外醫學研究,2010,8(30):26-27.

